Употребление алкоголя — неотъемлемая традиция на всех крупных застольях, корпоративах и даже на дружеских посиделках. Если человек сознательно отказывается от спиртного, это может вызывать неодобрение в обществе. Однако любителей злоупотреблять горячительными напитками поджидает крайне опасный недуг — алкогольный гепатит. Это заболевание развивается у пациентов любого возраста и пола и без лечения может привести к крайне печальным последствиям. Поэтому нужно разобраться, как обнаружить недуг на ранней стадии и предотвратить его дальнейшее развитие.

Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Кто такой «современный викинг» и почему ему нужна «своя» косметика?
Алкогольный гепатит: механизм возникновения
Алкогольный гепатит представляет собой патологические изменения печеночной ткани, сопровождающиеся воспалительным процессом, жировой дистрофией и фиброзным перерождением органа. Этот недуг также является проявлением алкогольной болезни печени. В основе повреждения печеночных клеток (гепатоцитов) лежит процесс метаболизма спиртных напитков. В процессе усвоения этиловый спирт расщепляется до ацетальдегида — вещества, которое оказывает токсическое воздействие на клетки печени, разрушая их внешнюю оболочку.
Печень после Алкоголя !
При употреблении небольшого количества алкоголя организм способен усвоить и обезвредить ацетальдегид. Опасной дозой, увеличивающей вероятность развития недуга, считается 60-80 г этилового спирта для мужчины и 40-60 г для женщины (ежедневно). Печень является органом, способным к регенерации: однако чем чаще происходит злоупотребление алкоголем, тем меньше у органа времени на восстановление.
Основные симптомы заболевания
Гепатит, связанный со частым употреблением спиртных напитков, развивается постепенно. В течение нескольких лет и даже десятилетий недуг может протекать без выраженных проявлений. Симптомы заболевания могут обостриться под действием неблагоприятных факторов (операции, инфекционной патологии, стресса). Существует несколько основных форм недуга:
- Латентное поражение печени
Протекает без специфических признаков и является довольно опасным вариантом болезни, так как диагностика затрудняется. Больные могут жаловаться на легкую тошноту и редкую рвоту с примесью желчи, иногда возникает беспричинная слабость и усталость, сухость во рту.
- Желтушный вариант
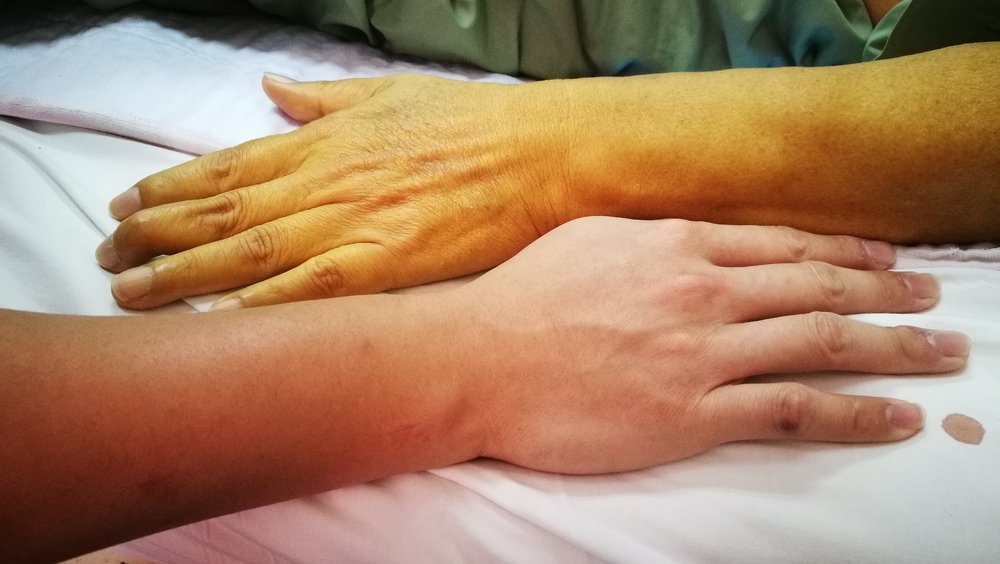
Его чаще всего приходится дифференцировать с вирусными гепатитами. Для этой формы недуга характерно изменение окраски слизистых оболочек и кожи на бледно-желтый. Также многие пациенты испытывают тяжесть и боль в правом подреберье, печень увеличивается, периодически возникают рвота и срывы стула.
- Холестатический вариант
Для этой разновидности заболевания типично наличие интенсивного кожного зуда (из-за накопления в крови желчных кислот) и сопутствующих расчесов на коже. Также наблюдается изменение окраски фекалий (кал становится бесцветным) и мочи (она темнеет).
- Фульминантный вариант
Симптомы этой формы недуга прогрессируют крайне быстро. Пациенты жалуются на тянущие и давящие боли в правом подреберье, появление желтушности кожных покровов, диарею и рвоту. Особенностью фульминантного поражения печени является появление сладковатого запаха изо рта, мелких кровоизлияний на коже, а также повышение температуры тела.
Методы диагностики болезни
Диагностика болезни проводится врачом-гепатологом или гастроэнтерологом. Для начала у пациента собирают анамнез: длительность употребления алкоголя, наличие других заболеваний или травм печени. Вторым важным этапом является проведение физикального обследования: обращают на себя внимание симптомы недуга и алкогольные стигмы (признаки хронической интоксикации алкоголя):
- отечность и покраснение лица;
- уплотнение век;
- сосудистые звездочки на поверхности кожи;
- появление расширенных сосудов в конъюнктиве.
При пальпации печени обнаруживается ее увеличение в размерах, резкая болезненность в правом подреберье. Из лабораторных и инструментальных методов назначают:
- общий и биохимический анализы крови и мочи;
- ультразвуковое исследование печени;
- эластометрию;
- КТ и МРТ органов брюшной полости.
Лечение алкогольного гепатита: поможет ли ЗОЖ?

Терапия недуга носит комплексный характер: пациенту необходима консультация не только гепатолога, но и психиатра-нарколога. Для начала следует полностью перейти на ЗОЖ: нужно отказаться от вредных привычек, нормализовать питание, повысить уровень физической активности. Без устранения основного повреждающего фактора (этилового спирта) вылечить алкогольный гепатит невозможно. Для облегчения общего состояния и улучшения работы печени могут быть использованы следующие группы средств:
- Глюкокортикостероиды: преднизолон, дексаметазон, Дексона (при тяжелом течении недуга);
- Препараты для коррекции водно-солевого равновесия: реополиглюкин, глюкосолан, ацесоль, дисоль, трисоль;
- Гепатопротекторы: Антраль, Гептрал, Фосфоглив, Глутаргин, Эссливер Форте, Эссенциале форте Н.
После стабилизации состояния пациента имеет смысл рассмотреть различные варианты борьбы с алкогольной зависимостью: детокс-программы, кодирование, групповые занятия, медикаментозное лечение, инъекции или имплантация под кожу специальных капсул или таблеток.
Прогнозы и профилактика
Гепатит, вызванный злоупотреблением алкогольных напитков, является довольно опасным заболеванием. Если человек не сумеет побороть свою пагубную зависимость, есть риск развития цирроза печени и гепатоцеллюлярной карциномы, которые могут привести к инвалидности или гибели пациента. При своевременно начатой терапии и соблюдении всех врачебных рекомендаций прогноз относительно благоприятный. Профилактика развития недуга включает следующие правила:
- своевременное выявление и лечение алкогольной зависимости;
- правильное питание;
- ведение пропаганды здорового образа жизни школьникам и студентам;
- регулярное посещение врача и сдача необходимых анализов;
- расширение круга увлечений, не связанных с употреблением спиртных напитков;
- развитие самоконтроля.
Источник: medaboutme.ru
Рациональная терапия алкогольной болезни печени
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!

Алкогольная болезнь печени – группа заболеваний, объединенных различными нарушениями структуры паренхимы печени и функционального состояния гепатоцита, вызванных систематическим употреблением алкогольных напитков.
Алкогольная болезнь печени (АБП) в связи с широкой распространенностью относится к числу наиболее важных проблем современной гепатологии не только России, но и развитых стан Европы и Америки. В США осложнения АБП, чаще в форме цирроза печени, служат причиной смерти 13 000 человек ежегодно, а диагностическим критериям алкоголизма отвечают 13,8 млн человек.
Клиническая классификация АБП:
1. Алкогольный жировой гепатоз;
2. Алкогольный стеатогепатит (хронический алкогольный гепатит);
3. Острый алкогольный гепатит;
4. Алкогольный цирроз печени;
5. Алкогольнозависимая первичная опухоль печени (чаще — гепатоцеллюлярная).
В настоящее время деструктивное влияние алкоголя на печень доказано и не вызывает сомнений. Степень гепатотоксичности алкоголя зависит от различных факторов, таких как половая принадлежность, возраст, активность ферментов, ответственных за метаболизм алкоголя, а также иммунологических факторов, сочетанного потребления алкоголя с другими веществами/препаратами, наличия вирусных заболеваний печени, голодания, ожирения, других сопутствующих заболеваний и т.д.
В организме человека существует три ферментных системы инактивации алкоголя:
— ферменты алкогольдегидрогеназы (АДГ) и альдегиддегидрогеназы (АлДГ);
— система этанолового микросомального окисления, локализованная в области цитохромаP-450 2E1;
— каталазы.
Каталазная система играет минимальную роль в метаболизме этанола. Алкогольдегидрогеназы – это цитоплазматические ферменты, существующие в виде изоформ в печени человека. При низкой концентрации этанола в крови и тканях именно эта система участвует в метаболизме алкоголя.
При употреблении больших количеств этанола и при хроническом приеме активируется система цитохрома (CYP2E1). И алкогольдегидрогеназа, и СYP2E1 превращают этанол в ацетальдегид. После чего ацетальдегид превращается альдегиддегидрогеназой в ацетат. Редко ацетальдегид метаболизируется в ацетат другими ферментами: альдегидоксидазой и ксантиноксидазой.
Ацетальдегид – высокореактивный и потенциально токсичный метаболит этанола. Именно печень способствует быстрой и эффективной его элиминации. Если способность печени удалять ацетальдегид нарушается, он накапливается в ткани печени и крови. Этанол также окисляется в желудочно-кишечном тракте. Изоформы алкогольдегидрогеназы были выявлены в желудке и кишечнике.
Желудочная алкогольдегидрогеназа осуществляет первый этап метаболизма этанола, в результате которого количество этанола, поступающего в портальный кровоток, уменьшается. 85% этанола окисляется цитозольным ферментом – алкогольдегидрогеназой (АДГ) желудка и печени.
Ежедневное потребление алкоголя в течение 10–12 лет в дозах, превышающих 40–80 г/день для мужчин и 20–40 г/день для женщин, значительно увеличивает риск поражения печени и может служить причиной алкогольного гепатита или цирроза.
Все системы инактивации алкоголя слабее развиты у женщин, подростков и юношей. И алкогольное поражение печени у данной категории лиц происходит быстрее. Некоторые лекарственные препараты (аспирин, антагонисты H2-гистаминовых рецепторов) также уменьшают активность желудочной фракции АДГ.
В настоящее время определено следующее пороговое ежедневное количество и продолжительность потребления алкоголя для развития АБП. Ежедневное потребление алкоголя в течение 10–12 лет в дозах, превышающих 40–80 г/день для мужчин и 20–40 г/день для женщин, значительно увеличивает риск поражения печени и может служить причиной алкогольного гепатита или цирроза. Относительно безопасной для здоровых мужчин принята доза 30 г этанола в день, у женщин – 20 г/день.
Повреждение печени не зависит от типа алкогольных напитков и связано только с уровнем содержащегося в нем алкоголя. Следует отметить, что более опасно ежедневное постоянное употребление спиртных напитков, чем периодический прием, т.к. при этом печень имеет время для регенерации.
Механизмы повреждения печени
Ацетальдегид оказывает повреждающее действие на гепатоциты, вызывая разрушение мембран, некроз, увеличение синтеза триглицеридов и их отложение в гепатоцитах, ингибирует синтез альбумина, нарушает обезвреживающую функцию печени по отношению к экзогенным и эндогенным токсинам, стимулирует усиление перекисного окисления липидов (ПОЛ), процессы фиброгенеза и канцерогенеза. Механизмы алкогольного фиброгенеза до конца не установлены, однако выяснено, что при АБП формирование цирроза может происходить именно путем прогрессирования фиброза в отсутствие выраженного воспаления. Важное звено фиброгенеза — активация цитокинов, среди которых особое внимание уделяется трансформирующему фактору роста (TGFb), под воздействием которого происходит трансформация жиронакапливающих клеток Ито в фибробласты, продуцирующие преимущественно коллаген 3 типа. Другим стимулятором коллагенообразования служат продукты перекисного окисления липидов.
Ацетальдегид образует комплексы с белками клеточных мембран гепатоцитов и цитохромами. Эти комплексы выступают в качестве неоантигенов, индуцируя иммунные реакции. Соединение ацетальдегида с гемоглобином и трансферрином сопровождается образованием модифицированного гемоглобина и углеводно-дефицитного трансферрина, являющихся специфичными маркерами злоупотребления алкоголем. Участие в прогрессировании заболевания, помимо ацетальдегида, принимают цитокины и стеллатные клетки, продуцирующие у алкогольно-зависимых лиц фиброзную ткань. Разрастание фиброзной ткани вокруг сосудов приводит к их констрикции и нарушению доставки кислорода к гепатоцитам.
АБП развивается в результате прямого токсического эффекта этанола, воздействия токсичных продуктов его метаболизма, на фоне влияния генетических и иммунных механизмов. Даже при употреблении небольших доз алкоголя ежедневно, в цикле Кребса из ацетил-КоА синтезируется избыточное количество холестерина, лактата, пальмитата и других соединений. Увеличение количества свободных жирных кислот, триглицеридов и субстратов для синтеза триглицеридов в гепатоцитах представляет основу развития жирового гепатоза. При систематическом поступлении в организм больших доз этанола в результате образования токсических веществ наряду с жировой и белковой дистрофией возникает гипоксия и некроз гепатоцитов (главным образом в зоне центральных вен – центролобулярные некрозы), мезенхимально-воспалительная реакция, развивается токсический гепатит с прогрессирующим течением и вероятным исходом в цирроз печени. В трансформации жирового гепатоза в гепатит существенная роль принадлежит также избыточному бактериальному росту в кишечнике, способствующему эндотоксемии, избыточной продукции провоспалительных цитокинов, активации клеток Купфера.
Поступление большого количества липидов из разрушенных гепатоцитов в интерстициальное пространство поддерживает воспалительную реакцию и фиброгенез. Образовавшиеся при некрозе гепатоцитов жировые депозиты сливаются с образованием кист. Жировые кисты вместе с фиброзными тяжами механически сдавливают печеночные сосуды, нарушая отток и вовлекая в воспалительный процесс печеночные вены. Это приводит к развитию перивенулярного фиброза – фактора развития портальной гипертензии. Обструкция печеночных вен приводит к развитию ишемических некрозов, коллабированию печеночных долек, образованию соединительнотканных септ и формированию цирроза печени.
При продолжающейся стабильной интоксикации алкоголем прогрессирование заболевания с развитием стеатогепатита и цирроза происходит в течение 5-10 лет.
Возможность регрессии нарушений зависит от формы и стадии АБП. Алкогольный стеатогепатоз часто без- или малосимптомное обратимое состояние. Однако при продолжающейся стабильной интоксикации алкоголем прогрессирование заболевания с развитием стеатогепатита и цирроза происходит в течение 5-10 лет.
Прогностическое значение при АБП имеет преимущественно скорость развития и прогрессирования цирроза. Алкогольный цирроз развивается обычно медленно, и прогноз при нем значительно лучше, чем при других формах циррозов. Существенное влияние на прогноз оказывает прекращение или продолжение употребления алкоголя после установления диагноза АБП. К неблагоприятным гистологическим прогностическим признакам относятся внутрипеченочный холестаз и перивенулярный фиброз.
Наименее неблагоприятный прогноз у больных с острым алкогольным гепатитом, развившимся на фоне цирроза: средняя летальность среди госпитализированных больных достигает 50%.
Терапия АБП
Лечение больных АБП комплексное и длительное. Оно зависит от формы, тяжести течения заболевания, наличия осложнений и сопутствующих заболеваний.
Отказ от приема алкоголя
Обязательным условием является полное прекращение употребления алкоголя, без чего прогрессирование заболевания почти неизбежно. Во многих случаях выполнение только этого условия приводит к обратному развитию патологических изменений в печени. Абстиненция улучшает показатели выживаемости даже при циррозе печени и портальной гипертензии.
Медикаментозная терапия
Терапия должна быть направлена на основные звенья патогенеза АБП:
— восстановление клеточных мембран;
— cнижение активности процессов ПОЛ;
— регенерацию гепатоцитов;
— сдерживание фибротических процессов в печени;
— ликвидацию проявлений холестаза.
При этом следует отметить, что для сокращения лекарственной нагрузки на печень пациента лучше использовать препараты комплексного действия.
Список используемых препаратов при АБП включает в себя применение растительных и комбинированных гепатопротекторов, витаминов (тиамин, пиридоксин, никотиновая кислота, кобаламин, фолиевая кислота, аскорбиновая кислота, витамины А, Е и К), микроэлементов (калия, фосфора, магния, цинка), антиоксидантов, кортикостероидов и селективных иммунодепрессантов, а также методов дезинтоксикационной и симптоматической терапии (панкреатические ферменты, диуретики, про-, пре- и синбиотики, парентеральное введение аминокислот для улучшения нутриционного статуса, гипоаммониемических, антибактериальных средств и др.).
Основное лечение АБП должно быть направлено не только на восстановление структуры и функциональной активности клеток печени, но и на замедление прогрессирования фиброгенеза.
Гепатопротекторы – наиболее часто применяемая при заболеваниях печени группа препаратов. Единой классификации гепатопротекторов не существует.
Гепатопротекторы – наиболее часто применяемая при заболеваниях печени группа препаратов. Единой классификации гепатопротекторов не существует.
В зависимости от химической структуры и происхождения выделяют несколько групп гепатопротекторов:
– препараты растительного происхождения;
– препараты животного происхождения;
– препараты, содержащие эссенциальные фосфолипиды (ЭФЛ);
– аминокислоты или их производные;
– витамины-антиоксиданты и витаминоподобные соединения;
– препараты разных групп.
В последнее время специалисты все больше выбирают препараты комплексного действия, в т.ч. – гепатопротекторы на основе экстрактов нескольких «гепатотропных» лекарственных растений. Известно, что активные вещества некоторых растений (например, расторопши пятнистой, эклипты белой, берхавии раскидистой, сферантуса индийского, паслена черного, редьки посевной, солодки голой, барбариса остистого и некоторых других) обладают выраженным антиоксидантным, противовоспалительным, антихолестатическим, иммуномодулирующим, регенерирующим и антитоксическим действием.
Так, например, благодаря действию растительных веществ возрастает активность супероксиддисмутазы, каталазы и многих пероксидаз, отвечающих за нейтрализацию агрессивных форм кислорода. Точно так же возрастает активность и глутатионпероксидазы и глутатионтрансферазы, ключевых ферментов глутатион-опосредованной детоксикации. При этом наблюдается понижение маркеров оксидативного стресса, например малонового альдегида, одного из конечных продуктов перекисного окисления липидов клеточной мембраны.
Помимо этого, активные вещества эклипты белой и расторопши пятнистой обладают способностью стимулировать микросомальные ферменты, метаболизирующие препараты, а также прерывать развитие воспалительной реакции путем ингибирования 5-липоксигеназы.
Одним из «растительных» гепатопротекторов комплексного действия для терапии АБП, на который можно было бы обратить внимание врачей амбулаторной практики, является лекарственный препарат Бонджигар®.
Еще несколько важных свойств расторопши пятнистой – влияние на репаративные процессы в клетке путем стимуляции синтеза белка (через РНК-полимеразу), а также предотвращение поступления различных токсинов в клетку. Таким образом, подобные свойства некоторых лекарственных растений позволяют применять их в терапии заболеваний печени, включая АПБ.
Одним из «растительных» гепатопротекторов комплексного действия для терапии АБП, на который можно было бы обратить внимание врачей амбулаторной практики, является лекарственный препарат Бонджигар®. Его формула создана на основе аюрведических рецептов для лечения заболеваний печени. Экстракты входящих в состав растений (расторопша пятнистая, эклипта белая, берхавия раскидистая, сферантус индийский, паслен черный, редька посевная, солодка голая, барбарис остистый, тамарикс двудомный, пикроризакурроа, цикорий обыкновенный) обладают противовоспалительным, антиоксидантным, желчегонныным, антитоксическим, липотропным и регенерирующим действием.
Благодаря этому реализуется фармакологическое гепатопротекторное действие препарата Бонджигар®: он способствует нормализации нарушенной клеточной структуры печени, снижает повышенный уровень общего и прямого билирубина, ЩФ, уровня АСТ, АЛТ и ГГТП, а также продуктов перекисного окисления липидов в крови при стеатогепатите и стеатозе алкогольного генеза. Важно, что в терапии АБП препарат может применяться как в моно-, так и комплексной терапии в сочетании со спазмолитиками и/или метоклопрамидом.
Для удобства применения препарат выпускается в двух формах: в виде сиропа и в капсулах.
Противопоказано применение Бонджигара при гиперчувствительности к компонентам препарата, беременным и кормящим матерям, детям до 18 лет.
В терапии заболеваний печени, вызванных приемом алкоголя, врач в первую очередь должен руководствоваться принципом сочетания высокой эффективности и безопасности препарата с возможностью воздействия на основные звенья патогенеза. Гепатопротекторы растительного происхождения с успехом могут быть выбраны с этой целью для терапии АБП.
На ранних стадиях заболевания (стеатоза, ОАГ и ХАГ) хороший эффект от проводимой терапии достигается более чем в 90% случаев. Далее пациенты должны пройти лечение у наркологов и психоневрологов для предупреждения употребления алкоголя, что представляет трудную задачу. В реальной жизни АБП в РФ выходит на первое место по распространенности и летальности среди заболеваний печени. И только около 10–15% больных излечиваются от алкогольной зависимости.
1. Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практич. рук.: пер. с англ. / под ред. З.Г.Апросиной, Н.А.Мухина. – М.: Гэотар Медицина, 1999. – 864 с.
2. Буеверов А.О. Место гепатопротекторов в лечении заболеваний печени. Бол.орг. пищевар. 2001; 3 (1): 1618.
3. Буеверов А.О., Маевская М.В., Ивашкин В.Т. Алкогольная болезнь печени. Рос.мед. журн. 2001; 3 (2): 61–5.
4. Маевская М.В. Алкогольная болезнь печени. Consiliummedicum. 2001; 3 (6): 256–60.
5. Ивашкин В.Т. Рациональная фармакотерапия заболеваний органов пищеварения. Руководство для практикующих врачей М.: Литтерра 407–17.
6. Хазанов А.И. Клинические лекции по гастроэнтерологии и гепатологии. Т3. Болезни печени и билиарной системы. М.: Государственный институт усовершенствования врачей МО РФ, Главный военный клинический госпиталь им.
Н.Н.Бурденко, 2002.
7. Радченко В.Г., Шабров А.В., Зиновьева В.Н. Основы клинической гепатологии. Заболевания печени и билиарной системы. СПб.: Диалект; М.: «БИНОМ», 2005.
8. Драпкина О.М. Неалкогольный стеатогепатит. Рациональная гепатопротекция. Мед.вестн. 2006; 42: 1–4.
9. Грищенко Е.Б., Щекина М.И. Неалкогольная болезнь печени. Фармакоэкономические аспекты терапии. Гастроэнтерология э Consiliummedicum. 2011; 1: 17–20.
10. Achord J.L. Review and treatment of alcoholic hepatitis: a metaanalysis adjusting for confounding variables. Gut 1995; 37: 1138.
11. Mendez C., Marsano L., Hill Daniel B., McClain Craig J. Alcoholic liver disease. Advanced Therapy in gastroenterology and liver disease. Bayless Theodore M, Diehl Anna Mae, 2005; Ch. 115: 665–70.
12. Menon N., Gores G., Shah V. Pathogenesis, diagnosis and treatment of alcoholic liver disease. Mayo ClinProc 2001; 76: 1021–9.
13. Chedid A., Mendenhall C.L., Moritz T.E. Cellmediated hepatic injury in alcoholic liver disease. Gastroenterology 1993; 105: 25460.
14. Diehl A. Liver disease in alcohol abusers: clinical perspective. Alcohol 2002; 27: 7–11.
15. Arteel G., Mendez C., McClain C. et al. Advances in alcoholic liver disease. Best practice and research clinical gastroenterology 2003; 17: 625–47.
16. Stickel B., Hoehn D., Schuppan H. et al. Review article: nutritional therapy in alcoholic liver disease. Aliment PharmacolTher 2003; 18: 357–73.
Источник: remedium.ru
Что делать, если болит печень после алкоголя?


Печень – самый уязвимый орган нашего организма. Ежедневно она справляется с расщеплением и обезвреживанием токсинов, ядов, вредных жиров, которые попадают внутрь вместе с некачественной едой, алкоголем, медикаментами. Ресурс органа ограничен, поэтому длительная работа «на максимуме» приводит к постепенному отравлению, разложению железы.
Даже периодическое употребление спиртных напитков, эпизодические пьянки, запои на рыбалках, бурные семейные застолья или корпоративы отравляют организм человека и в первую очередь алкоголь бьет именно по печени. Со временем клетки органа разрушаются, развиваются заболевания печени (различные патологии, гепатиты, циррозы). Сначала человек может не чувствовать никакого дискомфорта или болевых ощущений, так как в органе нет нервных окончаний. По этой же причине больные нередко обращаются к врачу уже на поздних стадиях заболеваний.
Какие процессы происходят в организме при злоупотреблении алкоголем?
Когда человек употребляет чрезмерное количество алкоголя, его организм (и печень в частности) не может быстро переработать поступающие токсины. Концентрация ядов в клетках является причиной интоксикации (отравления) организма. Состояние может быть двух типов:
- Острая интоксикация – возникает при разовом потреблении большой дозы алкоголя. Обычно не приводит к необратимым процессам в печени, однако негативно влияет на состояние органа, может спровоцировать обострение текущих заболеваний.
- Хроническая интоксикация – развивается при регулярном приеме спиртных напитков не зависимо от количества. Вызывает гибель гепацитов, а со временем – некроз (омертвение) тканей печени.
Обратите внимание! Печень может не реагировать болью на употребление спиртного. Неприятные симптомы появляются позже и обычно сигнализируют о критическом состоянии органа, необходимости срочного медицинского вмешательства.
Боль в печени и средства от похмелья
Многие думают, что если средство от похмелья снимает головную боль и слабость, то поможет и унять боль в печени. Однако это не так. Употребление медикаментов станет еще одним ударом по ослабленным клеткам органа, приведет к замедлению процессов переработки токсинов этанола. Это происходит потому, что любые препараты (будь то лекарственные средства или витамины) в обязательном порядке проходят через печень.
Кроме того, при боли в печени запрещено принимать обезболивающие средства – анальгетики или спазмолитики. Медикаменты могут заглушить неприятные ощущения, но не устранят причину, поэтому через какое-то время боль вернется. Для корректного снятия похмелья назначается процедура детоксикации, которая позволяет быстро и безболезненно вывести из организма токсины алкоголя. Для восстановления функции печени используется препараты гепатопротекторы, которые помогают печени восстановиться. В нашем центре используются такие средства как: Гептрал, Эссенциале форте, Фосфоглив.
Как восстановить здоровье печени?
Первое, что нужно сделать при появлении любых проблем, болезней печени – полностью прекратить пить. Прием медикаментов, прохождение курса лечения несовместимы с употреблением алкоголя. Даже в небольших дозах спиртное способно снизить или полностью отменить всю эффективность терапии. В случаях, когда больной не может сам отказаться от выпивки, врач назначает ему предварительное или параллельное лечение алкоголизма.
В ходе терапии в зависимости от состояния печени пациенту прописывают следующие категории лекарственных препаратов:
- Лекарства, которые укрепляют и восстанавливают целостность клеток печени, способствуют возобновлению работы поврежденных гепацитов.
- Гепатопротекторы, позволяющие восстановить и активизировать поврежденные клетки. Они также защищают гепациты от пагубного влияния токсинов.
- Медикаменты для регенерации клеток, содержащие комплекс витаминов и аминокислот.
- Средства для очищения гепацитов, выведения ядов, токсинов, других отравляющих соединений. Они имеют преимущественно натуральные составляющие (экстракты трав, растений).
- Витаминные комплексы для поддержки здоровья печени и всего организма.
Важно! Назначить курс лечения печени может только квалифицированный врач после комплексного осмотра, сдачи лабораторных анализов, диагностики заболеваний.
Профилактика заболеваний печени
Если вы периодически или часто выпиваете, важно следить за состоянием печени, раз в год посещать врача для регулярного осмотра. Также рекомендуется сдавать ряд анализов, позволяющих предупредить или вовремя диагностировать заболевания печени: тесты на биохимию крови, АЛТ, АСТ, на Билирубин общий и свободный, Щелочную Фосфотазу, Холестерин. Для поддержания работоспособности печени врач может назначить курс гепатопротекторов (для лиц, которые часто выпивают, регулярный прием препаратов является обязательным).
Даже несильная, периодически возникающая боль в печени после употребления алкоголя – серьезная причина проконсультироваться у врача. Не рекомендуем проводить лечение народными средствами, различными препаратами, которые вам посоветовали родственники или знакомые – это может быть опасно для вашего здоровья.
Обратившись в нашу клинику, вы всегда сможете получить квалифицированную медицинскую помощь. Врачи “Алко Спас” проведут комплексную диагностику, подберут оптимальную терапию для восстановления функции печени, при необходимости назначат лечение алкоголизма. Не рискуйте собственным здоровьем – запишитесь на консультацию уже сегодня!
Заказать лечение алкоголизма Мы перезвоним в течение 30 секунд
или позвоните по номеру 8 (495) 373-20-15
Источник: alkospas.ru
