Алкоголь стал неотъемлемым напитком в современной жизни. Небольшие дозы не вызывают нареканий и являются полезными для здоровья. Каково влияние алкоголя после стентирования и инфаркта миокарда? Оправдана ли его польза или все же спиртное противопоказано при сердечных заболеваниях?
Действие этанола на сосуды и сердце
Этанол всасывается в кровь спустя 3-5 минут после выпитого спиртного. Выводится он из организма в течение 5-7 часов. Если была выпита большая доза, то этиловый спирт сохраняется в организме до 1,5-2 суток. Действие этилового спирта на ССС зависит от количества выпитого.
Через 3-5 минут после выпитой порции учащается пульс, поднимается артериальное давление. Сердце нуждается в кислороде, поэтому оно начинает работать в ускоренном темпе. Спустя 2-3 часа артериальное давление падает, а этанол снижает чувствительность клеток и образует дополнительные очаги возбудимости. Сердечно-сосудистая система начинает работать хаотично. Нестабильное артериальное давление повышает риск развития осложнений.
Алкоголь после инфаркта. Кардиолог. Москва.
При хроническом алкоголизме этанол напрямую воздействует на стенки сосудов и миокарда. Небольшая доза способна вызвать развитие алкогольной миокардиопатии или гипертонической болезни. Злоупотребление приводит к:
- нарушению теплорегуляции;
- сбою вегетативной регуляции;
- ригидности сосудистой стенки;
- изменению объема крови в организме.
Лица, употребляющие горячительные напитки в больших дозах, подвергают себя к развитию гипертрофии миокарда, ишемии, инфаркту миокарда, инсульту и сердечной недостаточности.
Спиртное после инфаркта миокарда и стентирования
Можно ли пить алкоголь после инфаркта и стентирования? Считается, что после перенесенной острой формы ишемической болезни, человек должен полностью отказаться от спиртного. Однако, современные исследования доказали обратное. Горячительные напитки после инфаркта в малых дозах считаются полезными. Этанол расширяет сосуды и улучшает кровоснабжение.
Для лиц, которые подолгу не выходят из запоя, действие спиртного будет противоположным. При злоупотреблении развиваются симптомы алкогольной миокардиопатии.
Как употреблять алкоголь после инфаркта? Благоприятное действие на работу сердечно-сосудистой системы оказывает 2 бокала вина, 1 бутылка пива, 1 рюмка коньяка или водки. Чистая доля этанола в сутки не должна превышать 30 г для мужчин и 15 г для женщин. Если доза была увеличена, то это приводит к:
- повышению артериального давления;
- изменению клинической картины заболевания;
- нарушению работы сердца;
- повышению нагрузки на сосуды.
Перед тем как выпить, следует проконсультироваться у врача, можно ли совмещать спиртное с назначенной терапией. Если помимо проблем с сердцем у больного имеются другие заболевания, то прием горячительных напитков строго запрещен.

Лицам, перенесшим острую форму ишемической болезни, проводят стентирование. Основная задача процедуры состоит в расширении стенки пораженного сосуда, по которому проходит кровь и кислород. Данный вид оперативного вмешательства проводится под местной анестезией. Проводится манипуляция в течение первых часов после появления первых симптомов инфаркта, в любом другом случае стентирование не помогает. Во избежание рецидива после имплантации стента следует 3-5 дней воздержаться от приема спиртного, в противном случае возможны серьезные нарушения со стороны сердечно-сосудистой системы.
Спиртное после инсульта
Можно ли пить алкоголь после инсульта? Этот вопрос является очень спорным. Все зависит от того, какой инсульт был у пациента: ишемический или геморрагический. В случае геморрагической формы, горячительные напитки противопоказаны. Все дело в повышении сердечного давления под воздействием этилового спирта. Как определить гемморогический тип?
Симптомы у мужчины аналогичны женским. Пациент может жаловаться на онемение половины лица, сильную боль в глазах, тошноту, учащенное сердцебиение.

При ишемическом микроинсульте спиртное разрешается употреблять в малых дозах. Признаки микроинсульта: тромбоз и атеросклероз. Этиловый спирт способствует профилактике этих состояний. Употребление горячительных напитков в больших количествах способно спровоцировать нарушение мозгового кровообращения. Признаки инсульта у мужчин такие же, как и у женщин.
У больного нарушается сознание и появляется заторможенность, снижается болевая чувствительность участков тела, нарушаются двигательные и голосовые функции, появляется тошнота, рвота и головная боль.
При инсульте употреблять спиртное можно и даже полезно. Однако, пить его в лечебных целях не рекомендуется, для этого существуют лекарства. Перед тем как выпить, следует проконсультироваться с лечащим врачом, который сможет оценить состояние здоровья, и определить совместимость спиртного с назначенным лечением.
Действие этанола на инсулин
Можно ли употреблять алкоголь при сахарном диабете? Ни для кого не секрет, что этиловый спирт является ядом для организма. Особенно он опасен для лиц, страдающих сахарным диабетом. Инсулин и алкоголь — несовместимые вещи.
Этанол повышает уровень сахара в крови и снижает эффективность гипогликемических препаратов. Токсические вещества оказывают негативное воздействие на все органы, поэтому возможны такие симптомы, как тошнота, рвота, боль в груди, горький привкус во рту, затрудненное дыхание, чрезмерная потливость и учащенный сердечный ритм. Если своевременно не оказать больному медицинскую помощь, то последствия отравления от алкоголя могут быть плачевными. Наиболее частые последствия у инсулинозависымых людей — это тахикардия, ишемическая болезнь сердца и аритмия.
Инсулин и этанол — несовместимая комбинация. Она способна привести к проблемам с психикой. У больного проявляется агрессия и раздраженность, бессонница, утомляемость и апатия. Оставлять в таком состоянии больного наедине запрещается, так как у него могут возникнуть мысли о суициде, которые он способен привести в действие. Злоупотребление при сахарном диабете способно привести к слуховым, зрительным и телесным галлюцинациям.
Если было выпито больше допустимой нормы, то следует незамедлительно промыть желудок и кишечник. Для этого можно вызвать рвоту и сделать клизму. Всасывание токсических веществ в организме прекратится. Также следует принять абсорбирующие препараты. Можно выпить активированный уголь или его аналоги.
Принимать препарат следует согласно инструкции. При сильной форме алкогольного отравления необходимо обратиться к врачу.
Злоупотребление горячительными напитками приводит к множеству проблем со здоровьем. Особенно это касается лиц, перенесших острую форму ишемической болезни сердца, инсульт или страдающих на сахарный диабет. Во избежание серьезных последствий при употреблении алкоголя следует знать меру.
Источник: alko112.ru
Стентирование мочеточника
Врожденные или приобретенные патологии мочеиспускательной системы и окружающих органов сопровождаются сужением или закупоркой просвета мочеточника. Это приводит к сильному нарушению оттока мочи. Среди возможных последствий – гидронефроз, пиелонефрит и ряд других заболеваний. Чтобы этого избежать, прибегают к стентированию мочеточника. Рассмотрим подробнее, в чем особенности процедуры.
Что такое стент?
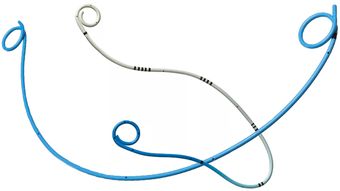
Стент – тончайшая трубка из полимерного материала (как правило, силикона). Длина варьируется в пределах 10–60 см, а диаметр не превышает 0,6 см. Чаще всего используют двойные J-стенты (концы загнуты в виде буквы J), предотвращающие смещение. Главные требования – гибкость, гладкость, устойчивость к действию мочи. Существуют металлические, армированные титаном стенты.
В каких случаях необходима установка стента мочеточника?
Среди главных показаний к осуществлению стентирования мочеточника отмечают:
- сужения мочеточника, которые могут быть спровоцированы различными инфекциями, периуретритом, рубцами после хирургических вмешательств;
- нарушение нормальной проходимости мочеточника;
- новообразования злокачественного характера органов таза, при которых возникает нарушение нормального оттока мочи;
- болезнь Ормонда – это воспалительный процесс, затрагивающий жировую клетчатку забрюшинного пространства, сопровождающийся сдавлением мочеточников.
Противопоказания для стентирования
К стентированию мочеточника почти нет противопоказаний. Единственные ограничения – течение острого воспалительного процесса в малом тазу и повреждение мочеиспускательного канала. Если их устранить, то можно провести оперативное вмешательство.
Стентирование мочеточников в онкологии
Очень часто при наличии злокачественных новообразований диагностируют нарушение проходимости мочеточников. Это может быть связано с рядом факторов, среди которых:
- сдавление извне новообразованиями, которые находятся либо в полости таза, либо в забрюшинном пространстве;
- сдавление пораженными лимфатическими узлами (отмечается при раке яичника);
- прорастание в мочеточник злокачественного новообразования из соседних органов (отмечается при раке шейки матки, мочевого пузыря);
- осложнения оперативных вмешательств, лучевой терапии.
Стоит отметить, что новообразование способно разрастаться в мочеточник и перекрывать просвет, а может сдавливать его с наружной стороны. В обоих случаях развиваются тяжелые осложнения (в частности, нарушение водного и электролитного обмена).
В результате застоя мочи в почки проникает инфекция, способная спровоцировать уросепсис. Это приводит к сильному ухудшению общего состояния. Благодаря стентированию удается восстановить нормальное функционирование почек.
Злокачественная обструкция мочеточника – тяжелая патология, способная никак себя не проявлять первое время. Чтобы ее диагностировать, врач назначает анализ крови на электролиты, сывороточный креатинин. Среди инструментальных методик отдают предпочтение ультразвуковому исследованию, компьютерной томографии и внутривенной пиелографии.
Как проводят стентирование мочеточника?
Чтобы провести стентирование мочеточника, предварительно требуется провести диагностические процедуры. Среди них: ультразвуковое и рентгенологическое, магнитно-резонансная томография. Специалисту удается оценить размеры мочеточника, обнаружить анатомические особенности, возможные патологии.
Существует две методики установки стента: ретроградная и антеградная. К первой прибегают в случае уплотнения стенок мочеточника, наличия конкрементов, новообразований, угрозы нефроза у беременных женщин. В последнем случае с помощью ультразвукового исследования контролируют стент, устраняют его через месяц после родов.
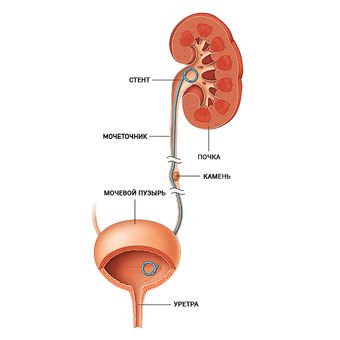
Цилиндр стента вводят через мочевой пузырь (процедура доставляет дискомфорт). Оперативное вмешательство, как правило, проводят под местным наркозом. Его заново осуществляют после обследования и лечения. С целью контроля проникновения стента в просвет мочеточника применяют цитоскоп. Продолжительность хирургического вмешательства – около 20 минут.
После его окончания требуется провести под наблюдением специалиста сутки в стационарном отделении.
К антеградной методике прибегают, когда травмированы мочевыводящие органы, что делает невозможным проведение ретроградной методики. Конструкцию вводят в почку сквозь разрез на теле с катетером в поясничной области. Такое оперативное вмешательство проводят под общим наркозом с последующим нахождением в стационарном отделении двое суток.
Как удаляют стент?
В большинстве случаев удаление стента из мочеточника происходит по аналогии с его установкой – цистоскопически. Методика не отнимает много времени, обычно ее проводят в амбулаторных условиях. В некоторых клинических ситуациях прибегают к другим методикам:
- с использованием нити, которая фиксируется на нижнем конце стента и выходит наружу сквозь мочеиспускательный канал;
- посредством специальной стерильной петли (под чутким контролем рентгенографии или ультразвукового исследования);
- с помощью магнита – согласно такой методике, необходимо применять специальные стенты (прибегают к нему в редких случаях).
Возможны ли осложнения?
Иногда стентирование мочеточника приводит к осложнениям. Поскольку это инвазивная процедура, всегда есть вероятность инфицирования. Однако по статистике, мочевая инфекция, требующая антибактериальной терапии, встречается не часто (у 1 человека из 1000).
Из-за того, что почка отличается хорошим кровоснабжением, неосторожные действия хирурга способны привести к кровотечению. Если оперативное вмешательство проводит опытный специалист, то вероятность невысока. Кроме того, снизить ее удается с помощью методик визуализации (рентгенографии), под контролем которых фиксируют стент.
Многие пациенты после процедуры жалуются на частые позывы в туалет, спазмы мочевого пузыря, сопровождающиеся сильными болезненными ощущениями. Бывают ситуации, когда стент мигрирует (спускается в мочевой пузырь), появляются конкременты. В подобных ситуациях может понадобиться оперативное вмешательство.
Стоит отметить, что большая часть пациентов не чувствуют стент, однако в некоторых случаях он приводит к дискомфортным ощущениям, болезненности в области поясницы и живота. Бывает, что их интенсивность настолько сильна, что врачи вынуждены устранять трубку. У малой части пациентов стент не в состоянии выполнять свои функции, поэтому нарушение оттока мочи сохраняется.
Крайне редко у людей появляются аллергические реакции на лекарственные препараты, применяемые для обезболивания, и рентгеноконтрастный раствор. В таких ситуациях важно сразу обратиться к специалисту, если начинают беспокоить болезненные ощущения внизу живота, чувство жжения и боль при мочеиспускании, повышение температуры (выше 37 градусов).
Вопрос-ответ
Из каких материалов делают устройства для стентирования?
Чаще всего для стентирования мочеточника используют изделия из пластика с напылением (либо гидрофильным, либо гидрогелевым). Иногда изготавливают стенты из гибкой металлической сетки. Сетчатая стенка может быть выполнена из титана или его сплава с никелем. Последнее время все чаще встречаются изделия из современных биоабсорбирующих материалов. Их главное преимущество – биологическая память формы, благодаря чему сохраняется первоначальная конфигурация.
Могут ли после стентирования появляться неприятные ощущения?
Иногда после оперативного вмешательства беспокоят негативные симптомы. Среди них: болезненные ощущения в области поясницы или живота, частые позывы к мочеиспусканию, чувство жжения во время мочеиспускания, капли крови в моче. Если пациент соблюдает питьевой режим и принимает спазмолитики, такие симптомы через несколько дней проходят.
На какой срок устанавливают стент?
Как правило, максимальный срок установки стента – 6 недель. Если он будет находиться более 3 месяцев, велика вероятность развития инкрустации конкрементами, что лишает возможности его устранения.
Источник: doct.ru
Стентирование. Частые вопросы
Коронарные стенты — это металлические протезы, покрытые специальными лекарствами. Они состоят из ячеек, эластичны, принимают необходимую форму, подстраиваясь под особенности артерии. Предназначены для поддержания нормального кровотока в повреждённой атеросклеротическими бляшками коронарной артерии.
В 1967 году впервые выполнена коронароангиорафия и в этом же году в Кливленде(США) впервые провели операцию аорто-коронарного шунтирования. С этого момента началось бурное развитие в кардиологии. Сначала метод баллонной ангиопластики применили на периферических артериях нижних конечностей в 1974 году, спустя 3 года в 1977 году впервые выполнении балонную ангиопластику на коронарных артериях. Непосредственный результат сразу после операции врачей устраивал, однако через 1-3 месяца после, сосуд заново сужался и стало понятно, что таким образом проблема не решается. Идея о введении в сосуд протезов (стентов) для поддержания нормального просвета появилась уже в 1964 году, но на человеке впервые эту операцию выполнили только в 1986 году в Тулузе( Франция).
Уже 34 года применяется методика имплантации стентов в коронарные и другие периферические артерии. Технологический прогресс в этой области привёл к тому, что стентирование стало относительно безопасной, комфортной и эффективной процедурой. Чрескожные коронарные вмешательства( ЧКВ) постепенно вытесняют открытые операции на сердце( АКШ).
У пациентов возникает много вопросов по поводу этой процедуры.
-Как долго могут находиться стенты в организме? Нужно ли их менять?
Стент устанавливается в коронарную навсегда. Технически невозможно удалить стент из артерии, потому что его вводят в артерию в компактном состоянии и раскрывают в месте сужения наподобие зонтика. С помощью баллона стент раскрывают и плотно прижимают к стенкам артерии. Через 12 месяцев стент покрывается эпителием-«врастает» в стенку артерии. Стенты не меняют.
Это невозможно. Ставят новые стенты по мере возникновения новых сужений или тромбов в артериях.
— Какие проблемы могут возникнуть во время операции стентирования( ЧКВ)?
Частота развития проблем во многом зависит от квалификации хирурга и от степени поражения артерий. Возможен тромбоз стента в момент операции и сразу после( до 7 суток)-ранний тромбоз, расслоение стенки артерии, травма(разрыв) артерии и кровотечение в сердечную сумку(гемоперикард), острый инфаркт миокарда, фибрилляция желудочков и остановка сердца. ЧКВ, как и любое хирургическое вмешательство- это всегда определённый риск.
— Какие проблемы встречаются сразу после операции и в отдалённый период?
Существует две проблемы: поздний тромбоз стентов ( от 7 суток до 12 месяцев) и рестеноз. Опасен тромбоз, который приведёт к инфаркту и смерти. Чтобы этого не происходило, назначаются два антитромбоцитарных препарата на 12 месяцев. Через 12 месяцев протез покрывается эпителием и опасность тромбоза снижается, дальше назначается только один препарат для профилактики тромбоза ( аспирин).
Рекомендуется отказ от курения и регулярная физическая активность для профилактики позднего тромбоза стентов. У 10-12 % людей организм слишком бурно реагирует на инородное тело и эпителий покрывает стент избыточно. В результате стент зарастает клетками эпителия, просвет артерии постепенно сужается. Этот процесс называется рестеноз в стенте.
Чрезмерное сужение устраняют баллоном или повторной установкой стента внутри ранее имплантированного стента. Появление одышки во время физической нагрузки может указывать на развитие рестеноз. Такая проблема встречается редко и легко устраняется.
— Можно ли делать МРТ после стентирования?
Да можно. Современные стенты МРТ-совместимы. Желательно выполнять МРТ не ранее, чем через 6 месяцев после операции, чтобы протезы полностью покрылись эпителием.
— Многих волнует вопрос, положена ли инвалидность после стентирования?
ЧКВ проводится для улучшения качества жизни пациента с ИБС. Если нет тяжёлой сердечной недостаточности, то жизнедеятельность после операции не только не ограничена, наоборот, у человека появляется больше возможностей после операции, чем до неё. Приём лекарств и наблюдение у кардиолога не делает никого инвалидом. Ишемическая болезнь сердца требует больше времени и усилий для поддержания хорошего самочувствия и долголетия, чем у здоровых людей.
-Можно ли париться в бане?
Можно, но только спустя 6-12 месяцев после операции. Перегревание стента невозможно, потому что он находится глубоко внутри тела. Врачи опасаются тромбоза, но после полного врастания стента риск снижается и банные процедуры безопасны. В бане необходимо пить много жидкости, не употреблять алкоголь( усиливает риск тромбоза) и ориентироваться на самочувствие. Это гарантия пользы и безопасности бани после стентирования.
После стентирования нет никаких ограничений жизнедеятельности, если мы говорим только об операции. Пациенты с ишемической болезнью сердца могут иметь разный набор проблем и сопутствующих заболеваний. Сама операция ЧКВ не требует специальной подготовки до, реабилитации и восстановления после. После планового стентирования возможна выписка на следующий день после вмешательства и возращение к работе через 3-4 недели.
Важно понимать что ЧКВ — это не излечение от ишемической болезни сердца, а только временное устранение проблем в коронарных артериях. Прогрессирование атеросклероза никак не связано с установкой стентов, патологический процесс будет продолжаться с такой же скоростью, что и до операции. Если не предпринимать никаких мер, то сужения будут появляться в других участках коронарных артерий. Чтобы не повторять стентирование ежегодно, нужно принимать лекарства пожизненно. Вести здоровый образ жизни, заниматься регулярно аэробными физическими нагрузками( 5-6 раз в неделю по 40-60 минут), придерживаться принципов Средиземноморской диеты и наблюдаться у кардиолога не менее 1 раза в год.
Источник: dzen.ru
