Почечная колика – это синдром, сопровождающий разные патологии почек и мочевыводящих путей. Его появление связано со спазмами, а также нарушениями оттока мочи. Часто развивается из-за перекрытия мочевыводящих путей камнями. Главный симптом этого синдрома – острая боль, которая плохо переносится и вызывает у пациента сильный дискомфорт.
Причины
К основным причинам почечной колики относят:
- камни, которые находятся в почках либо верхних отделах мочевых путей. Они, в свою очередь, образуются по самым разным причинам, связанным с особенностями организма, образом жизни, питанием, употреблением некачественной воды и т.д.;
- сгустки крови. Они характерны как для мочекаменной болезни, так и в качестве последствий разных травм. Встречается подобная причина и при образовании опухолей мочеточника;
- сгустки гноя. Такое случается при пиелонефрите, а он обусловлен разными факторами. Например, его возбудителями становятся стафилококк, кишечная палочка, синегнойная палочка и т.д. Более того, болезнь развивается на фоне общего пониженного иммунитета, а тут в основе будет лежать еще множество разных условий и факторов – вплоть до обычного переохлаждения;
- перегиб и сужение мочеточника. Такой эффект может возникнуть из-за травмы, опущения почки, разрастания рубцовой ткани, врожденных аномалий, опухолей. И на отдельные из этих причин приходится еще несколько первоначальных;
- отек мочеточника из-за аллергии. Это ситуация, которая встречается наиболее редко.
Поскольку почечная колика не является самостоятельной болезнью, говорить о причинах сложно. Каждую из них, как клубок, можно раскрутить до более мелких факторов – и в результате наберутся сотни предпосылок для развития этого состояния.
Что делать при возникновении почечной колики?
Симптомы
А вот с симптомами почечной колики все более-менее понятно, они выглядят так:
- острая боль, которую пациент никак не может игнорировать. Он стремится принять положение, при котором состояние будет более легким;
- изменения мочи. Ее становится меньше либо она может отсутствовать. При мочеиспускании также наблюдаются дополнительные боли. Есть также качественные изменения, но они чаще всего видны только при анализе, не визуально;
- тошнота, рвота, проблемы с отхождением кишечных газов. Причем эти симптомы не связаны с приемом пищи, а после рвоты, если она произошла, пациент не испытывает никакого облегчения, как, например, при отравлении;
- высокое артериальное давление, изменение пульса;
- озноб и температура до 37,5 градусов.
После первой помощи при почечной колике и снятия приступа боль становится ноющей, менее выраженной. У пациента выходит больше мочи, она может содержать кровь, гной, песок и камни. В случае прохождения камней через мочеточник боль снова нарастает и становится значительной.
Почечная колика | Что можно и чего нельзя делать при возникновении боли?
У вас появились симптомы почечной колики?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностика
Поскольку признаки почечной колики очень похожи на симптомы острого аппендицита, кишечной либо печеночной колики, панкреатита и ряда других не менее опасных заболеваний и синдромов, в процессе диагностики крайне важно поставить точный диагноз, исключив другие причины. Для этих целей используют несколько методов:
- подробный опрос пациента и сбор анамнеза. Причем опрос настолько подробный, что иногда врач спрашивает вещи, которые, казалось бы, не относятся к почечной колике. Например, он может уточнить, не было ли у пациента каких-то болезней костей, не принимал ли он лекарственные препараты на основе трав;
- клиническое обследование. В зависимости от ситуации оно может включать обычный осмотр, пальпацию, осмотр у гинеколога и исследование прямой кишки;
- УЗИ. Используется во всех ситуациях при симптомах почечной колики и дает довольно много информации для постановки диагноза. С его помощью можно увидеть, не увеличена ли почка в размерах, ее структуру, отеки и гнойные очаги, а также массу других данных;
- рентгенологические методы. Снимок живота, урография, КТ – конкретные методы выбираются по ситуации: в зависимости от подозрений на ту или иную болезнь и состояния пациента;
- анализы мочи, а также химическое исследование камней, если они уже вышли. От состава образований во многом зависит правильное лечение почечной колики и изначального заболевания.
Совокупность всех этих методов позволяет исключить другие болезни и провести диагностику почечной колики с постановкой точного диагноза.
Лечение
Первая помощь при почечной колике, пока не приехала скорая, заключается в приеме спазмалитиков – подойдет «Но-шпа». Другие обезболивающие средства лучше не использовать, поскольку вы точно не знаете, с каким синдромом имеете дело. Также для облегчения состояния можно использовать локальное тепло, например, приложить грелку к области максимальной боли.
В идеале же лучше дождаться скорую помощь и начать решать проблему под контролем врачей. Пациенту с таким приступом требуется немедленная госпитализация и срочная диагностика состояния. Если на момент приезда врачей камень вышел и отток мочи восстановлен, госпитализация может не потребоваться, но состояние больного тщательно контролируется еще в течение трех суток.
Клинические рекомендации при почечной колике предполагают, что купирование острого приступа осуществляется при помощи инъекций специальных препаратов. Затем больному рекомендованы таблетки, ректальные свечи и лечение основного заболевания, которое вызвало проблему – а тут в ход идут медикаментозное лечение, физиотерапия, а иногда и хирургическое вмешательство. Оно необходимо, когда нужно восстановить мочеточник, удалить крупные камни, не способные выйти естественным путем и т.д.
Используются при лечении и народные методы – в основном травяные сборы и отвары. Но все они назначаются в качестве дополнения к основному лечению почечной колики и базового заболевания.
Вопросы-ответы
Какова профилактика почечной колики?
Поскольку причин у синдрома масса, профилактика почечной колики заключается в ведении здорового образа жизни, контроле питания и питьевого режима, своевременном лечении всех смежных заболеваний. Специфических рекомендаций в таком случае нет.
Сколько длится приступ почечной колики?
Острый приступ длится от одного до четырех часов. Затем он немного стихает и может держаться еще до 12 часов. Если больному не оказана помощь, его силы истощаются, он может после этого уснуть в течение нескольких часов. Либо же начинают действовать лекарства, и тогда приступ тоже угасает в течение трех часов.
Есть ли особая диета при почечных коликах?
Да, диета при почечной колике предусмотрена. При таком синдроме рекомендуется есть по чуть-чуть, но чаще (перерыв между приемами пищи не более четырех часов). Нельзя есть сразу перед сном, лучше часа за три. Пища должна быть здоровая, приготовленная на пару или тушеная. Соль из рациона исключают, увеличивая количество выпитой воды.
Источник: www.medicina.ru
Лечебное питание при заболеваниях почек

Для человека, страдающего пиелонефритом, гломерулонефритом, мочекаменной или другой почечной болезнью, важным шагом на пути к результативному улучшению состояния его здоровья является строгое следование принципам диетического питания.
Основные правила диеты при заболеваниях почек
Главное правило для людей с болезнями почек при соблюдении ими диеты — она не должна быть «голодной». Расчет суточного количества килокалорий должен производиться так, чтобы не происходило потери веса больного. Ориентировочная норма для взрослого человека — 2,8–3 тыс. ккал в сутки. Дело в том, что недостаток энергии, получаемой из еды, компенсируется организмом из его собственных резервов, что предполагает дополнительную нагрузку на почки, а это для больных органов совершенно нежелательно.
Перегружать желудок пищей также не рекомендуется. Ее прием должен быть дробным, то есть распределен на 5–6 небольших порций.
Завтрак, обедать и ужинать больному следует в одно и то же время; предпочтение в питании при этом должно отдаваться фруктам и овощам, нежели мясу и рыбе.
Также рекомендуется отказаться от приема соли, заменяя ее при приготовлении пищи лимонной кислотой, яблочным уксусом или иными кислыми ингредиентами.

Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Кто такой «современный викинг» и почему ему нужна «своя» косметика?
Что нужно есть при заболеваниях почек
Восстановлению нормы калия, вымывающегося из организма мочегонными средствами, действенно способствует употребление в пищу печеного картофеля и сухофруктов. В повседневном же меню пациента с заболеваниями почек могут присутствовать:
- крупяные, овощные и молочные супы;
- нежирная отварная речная рыба;
- постные сорта мяса и птицы;
- макароны и крупы;
- молоко и молочнокислые продукты;
- вареные куриные яйца;
- сырые отварные овощи;
- свежая зелень, за исключением шпината, редиса и сельдерея;
- ягоды, фрукты, мед, сахар, варенье;
- бессолевое печенье и черствый хлеб
Важно! Супы в рационе больного должны быть либо молочными, либо вегетарианскими; мясо разрешается включать только во вторые блюда.
Что нельзя есть при заболеваниях почек
Диета людей, страдающих болезнями почек, предполагает почти абсолютный запрет на присутствие в рационе соли: предельно допустимая дневная норма этого продукта — 1/3 ч. л. Кроме того, больному необходимо максимально ограничить потребление жидкостей: не более 1,5 л в день, учитывая суммарный объём влаги во всех блюдах. Что касается других повседневных продуктов, то здесь под запрет попадают:
- жирные сорта мяса;
- животные жиры;
- грибные, рыбные и мясные бульоны;
- морская и жирная речная рыба;
- соленые и копченые продуты;
- острые приправы;
- бобовые;
- консервы;
- грибы;
- лук и чеснок;
- шоколад и пирожные;
- газированные напитки, какао и крепкий кофе
Важно! Алкогольные напитки при почечных заболеваниях категорически запрещены, а употребляемая в качестве лечебного питья минеральная вода должна содержать в себе минимальное количество солей.
Приблизительное меню на день
Завтрак: пшенная каша, приготовленная на молоке, 2 подсушенных хлебца с джемом, чай.
Второй завтрак: любые фрукты.
Обед: вегетарианский суп на овощном бульоне, паровые котлеты из постной говядины; на гарнир — печеный картофель.
Полдник: сливочный омлет на пару.
Ужин: отварная речная рыба, свежие овощи, сладкий витаминный сок.
Важное условие планирования рациона — учет рекомендованных суточных норм потребления его основных компонентов. Так, допустимая ежедневная норма белков составляет примерно 90 г, жиров — 80 г, а углеводов в меню должно быть подавляющее количество — от 400 до 600 г. Минимальное употребление белков и жиров, при максимальном присутствии в рационе углеводов, обеспечит диете особенную эффективность и обязательно приведет лечение заболевания к качественному результату.
Источник: medaboutme.ru
Приступ мочекаменной болезни
Приступ мочекаменной болезни характеризуется сильной болью, вызванной нарушением оттока мочи по мочеточнику вследствие закупорки камнем.
Что происходит во время приступа мочекаменной болезни
В результате растяжения и спазма стенок мочеточника и капсулы почки, вызванных острой закупоркой мочеточника, у пациента возникают выраженные болевые ощущения.
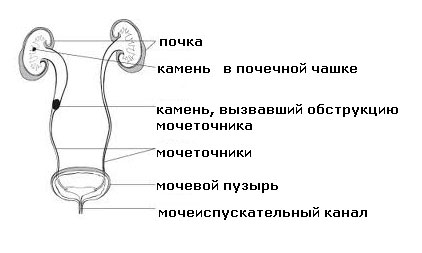
Когда камень «застревает» в мочеточнике, участок мочевой системы выше закупорки начинает генерировать активные сократительные волны для продвижения камня. Спазм мышц, усиленное сокращение проксимального участка мочеточника, местное воспаление и раздражение стенки мочеточника с последующим ее отеком приводят к возникновению боли.
Часто употребляемый термин «почечная колика» искажает реальную суть проблемы. При приступе мочекаменной болезни боль сохраняется длительное время, в то время как кишечная или желчная колика характеризуется волнообразными периодически усиливающимися болями.
Камень, продвигающийся вниз по мочеточнику и вызывающий лишь частичную закупорку, может приносить значительно больше боли, чем неподвижный камень.
Длительно сохраняющаяся закупорка приводит к развитию отека почки, сопровождающегося растяжением капсулы почки, в которой содержится множество рецепторов, стимуляция которых усиливает болевые ощущения. Растяжение почечной лоханки скопившейся мочой стимулирует усиление моторики мочеточника, однако через 24 часа перистальтика начинает угасать, как и почечный кровоток.
Если в начале закупорки почечный кровоток снижается, а давление внутри уретры растет, то уже через пять часов и кровоток и давление внутри мочеточника начинают снижаться.
Через 72 часа от начала приступа мочекаменной болезни почечный кровоток снижается на 50%, через неделю до 30%, ко второй неделе до 20% от первоначального уровня, а к восьмой неделе до 12%.
Экспериментальные исследования, проведенные на животных, свидетельствуют о том, что повреждение почек может начинаться уже через 24 часа полной закупорки мочеточника, в то время как необратимые изменения начинаются через 5-14 дней.
Проявления приступа мочекаменной болезни
>
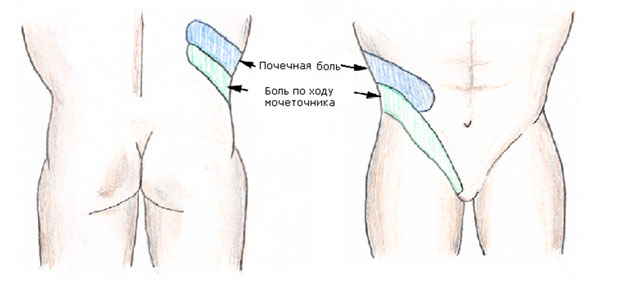
Приступ мочекаменной болезни, как правило, является односторонним, иногда почечная колика может развиваться с двух сторон. Боль возникает внезапно, или нарастает постепенно. Болевые ощущения могут возникать в области «от поясницы до паха». Коликообразная боль, характерная для приступа мочекаменной болезни, локализуется в области реберно-позвоночного угла или даже подреберной области. Боль отдает (иррадиирует) вниз и вперед по направлению к паховой области.
Выраженность болевого синдрома зависит от уровня закупорки, а не от размера камня. В большинстве случаев пациент с приступом мочекаменной болезни может указать место максимальных болевых ощущений, этот участок, как правило, соответствует месту закупорки.
Так как почки и половые органы имеют единое снабжение нервами, болевые ощущения могут возникать в области яичек у мужчин или половых губ у женщин. Боль настолько сильная, что не дает пациенту сидеть на одном месте. Человек становиться беспокойным. Кроме того для приступа мочекаменной болезни характерны следующие симптомы:
- тошнота и рвота;
- частые позывы к мочеиспусканию;
- снижение частоты мочеиспусканий, или острая задержка мочи. Или наоборот, учащенное мочеиспускание.
- температура;
- появления крови в моче (гематурия).
Иногда камень может выходить самостоятельно с мочой. По возможности камень необходимо сохранить для химического анализа, что поможет определить причину его формирования.
Приступ мочекаменной болезни могут имитировать следующие патологические состояния:
- панкреатит;
- пиелонефрит;
- аппендицит;
- аневризма брюшной части аорты;
- опухоль кишечника;
- внематочная беременность;
- разрыв кисты яичника;
- плеврит – воспаление плевральной оболочки легкого, например, при пневмонии.
Как выявляется приступ мочекаменной болезни?
Почечная колика распознается на основании симптомов заболевания, истории развития приступа, физикального осмотра пациента. Кроме того большое значение в диагностике приступа мочекаменной болезни играют следующие анализы и инструментальные исследования:
Анализ крови. Анализ крови помогает выявить инфекцию, воспаление или признаки нарушения функции почек и др.
Анализ мочи. Анализ мочи – один из важнейших анализов, выполняемых при приступе мочекаменной болезни. В 85% случаев почечной колики в моче определяется наличие крови. Несмотря на то, что отсутствие крови в моче может свидетельствовать о других причинах боли, это не может полностью исключить почечную колику.
Наличие в моче нитритов и/или лейкоцитов свидетельствует о возможной инфекции мочеполовой системы. Нормальная кислотность мочи равна 5,5. Определение рН мочи позволяет предположить вид мочевого камня. Например, кислотность мочи выше 7 может свидетельствовать о наличии инфекции, сопровождающейся формированием струвитного камня.
Лучевые и другие методы исследований. К ним относятся:
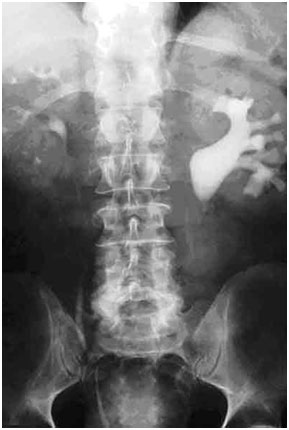
Обзорный рентгеновский снимок или (рентгеновский снимок с контрастом (внутривенная урография). Обзорная рентгенография почек, мочеточников и мочевого пузыря позволяет легко выявить камни, состоящие из кальция. Однако некоторые виды камней являются рентген-негативными (смотрите статью «Виды камней при мочекаменной болезни») и не могут быть обнаружены при обычном рентгенологическом исследовании. При внутривенной урографии в вену вводится рентгеноконтрастное вещество и выполняется серия снимков для определения уровня закупорки мочеточника.
Компьютерная томография. Компьютерная томография – вид рентгенологического исследования, обладающий более высокой диагностической точностью.
Ультразвуковое исследование – один из первых методов исследования при приступе мочекаменной болезни. Позволяет выявить как положение и размер конкрементов, так и наличие расширения мочеточника выше закупорки, вызванное скоплением мочи.
Лечение приступа мочекаменной болезни
Если у пациента выявляется камень небольшого размера, он может и не нуждаться в лечении. Стоит лишь подождать и камень выйдет самостоятельно при очередном мочеиспускании. Считается, что самостоятельно может «выйти» камень размером до 6 мм в наименьшем измерении. Однако данные размеры носят условный характер и зависят также от индивидуальных анатомических особенностей, а именно ширины просвета мочеточника.
Лечение приступа мочекаменной болезни может осуществляться хирургическими и медикаментозными методами.
Медикаменты, используемые для лечения приступа мочекаменной болезни:
- Обезболивающие препараты. Анальгезирующие препараты позволяют облегчить болевой синдром. При возникновении болевых ощущений сразу необходимо принять лекарство, не дожидаясь усиления боли. Чаще всего с этой целью используются нестероидные противовоспалительные препараты, такие как диклофенак или ибупрофен.
- Спазмолитические препараты. Спазмолитические препараты (папаверин, но-шпа) расслабляют мышечные волокна мочевыделительного тракта и помогают облегчить боль и продвижение камня в нижние отделы.
- Иногда при неукротимой рвоте могут быть назначены противорвотные препараты, они не только остановят рвоту, но и облегчат все связанные с ней вегетативные проявления (слабость, головокружение и др.).
- В случае наличия инфекции мочевыделительной системы или для профилактики инфицирования могут назначаться антибактериальные препараты.
При отсутствии показаний к госпитализации вы можете лечиться в домашних условиях, в 80% случаев камень самостоятельно покидает мочевыделительный тракт. Для облегчения выхода конкремента, доктор назначит вам необходимую терапию.
При этом болевой сиптом должен быстро проходить быстро после приема обезболивающих препаратов, т.е. вы можете контролировать болезнь в домашних условиях. Хорошо снимает приступ мочекаменной болезни прием горячей ванны или прикладывание грелки к месту максимальных болевых ощущений. Потребление достаточного количества воды (6-8 стаканов в день) помогает продвижению камня в нижние отделы мочевыделительной системы. Однако мы не рекомендуем предпринимать какие либо термические манипуляции без рекомендации уролога. У вас может быть совершенно иное заболевание при котором прогревание категорически запрещено, например аппендицит, воспаление яичников (аднексит) у женщин.
После купирования приступа почечной колики решается вопрос о дальнейшем лечении приступа мочекаменной болезни. Оно может проводиться медикаментозными и хирургическими методами, о которых вы сможете прочитать в статьях, посвященных данной проблеме.
Показания для госпитализации в стационар:
- сохраняющийся болевой синдром после введения аналгетиков и спазмалитиков;
- длительно сохраняющаяся рвота, сопровождающаяся выраженным обезвоживанием;
- нарушение мочеиспускания вплоть до полного отсутствия отделения мочи;
- выраженные нарушения общего состояния пациента, например, высокая температура или другие признаки инфекции;
- невозможность установления причины болевого синдрома в амбулаторных условиях;
- почечная колика единственной почки или трансплантированной почки.
При длительно сохраняющейся закупорке может проводиться уретероскопия, дробление камня (литотрипсия) или хирургическое удаление камней.
Чрескожная нефростомия. В случае невозможности восстановления проходимости мочеточников, может выполняться чрезкожная нефростомия. В этом случае через кожу устанавливается дренажная трубочка в чашечно-лоханочную систему почки, что обеспечивает свободный отток мочи выше места закупорки и предотвращает повреждение почки.
Стентирование мочеточника. Данная процедура заключается в установке дренажной трубочки, что обеспечивает отток мочи из почки в мочевой пузырь, минуя место закупорки.
Чрескожная нефростомия и стентирование мочеточника – это временные меры, обеспечивающие отток мочи до момента восстановления проходимости мочеточника.
Литотрипсия. При литотрипсии используются ударные волны для разрушения камней до более мелких частиц, которые могут самостоятельно выходить с мочой.
Уретероскопия. При уретероскопии используется эндоскопическое устройство для осмотра мочеточника и удаления камня. Эндоскоп – тонкая трубочка со встроенной камерой и осветительным элементом.
Более подробную информацию о хирургическом лечении почечной колики вы сможете найти в статье «Операции при мочекаменной болезни».
Источник: imsclinic.ru
