Воспалительный процесс, который развивается в тканях внутренних венозных оболочек и сопровождается частичным или полным тромбированием поврежденных участков сосудов, называют тромбофлебитом. Как правило, заболевание вначале поражает вены нижних конечностей, проходящие близко к коже (поверхностные). При отсутствии лечения процесс постепенно распространяется на глубокие венозные сосуды. Если в остром периоде пациент не получает надлежащего лечения, воспаление переходит в хроническую форму с ремиссиями и рецидивами, однако часто хронизация происходит и при наличии своевременной терапии.
Особенности и причины развития
При наличии определенных условий воспалительный процесс поражает стенки сосудов любой локализации, однако в подавляющем большинстве случаев болезнь затрагивает вены нижних конечностей, и в первую очередь – поверхностные сосуды, деформированные варикозной болезнью. Глубокие вены, наряду с поверхностными, воспаляются примерно у 10% пациентов. Клиническая картина формируется под влиянием ряда факторов: роста показателя свертываемости крови под влиянием изменения ее состава, скорости кровотока, наличия деформаций или повреждений сосудистой стенки и т.д.
Продукты разжижающие тромбы. Флеболог Москва.
К причинам тромбофлебита относят:
- фактор генетической предрасположенности;
- варикозную болезнь, которая приводит к застою крови в венах ног;
- рану или травму нижней конечности, сопровождающуюся гнойным процессом;
- послеоперационный восстановительный период (в том числе после медаборта);
- послеродовый период;
- длительное пребывание катетера в вене;
- постельный режим или малоподвижность пациента;
- обезвоживание организма;
- возраст после 40 лет.
Развитию воспалительного процесса способствует любое заболевание или состояние, связанное с понижением иммунитета.
Как распознать заболевание
Симптомы тромбофлебита ярко выражены, если заболевание протекает в острой форме и локализовано в поверхностных венах. Его легко распознать по:
- острой боли, сосредоточенной по ходу воспаленной подкожной вены;
- покраснению, припухлости, повышению температуры в области воспаленного участка сосуда;
- вздутию вены, которая отчетливо выделяется на поверхности кожи;
- наличию уплотнений на некоторых участках вены в местах тромбирования;
- общему повышению температуры тела, но не выше 37,5-38°С;
- отеку мягких тканей конечности.
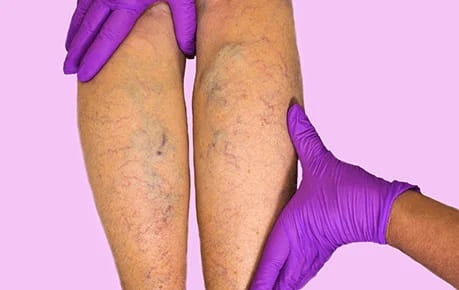
Повышенная температура держится в течение нескольких дней, затем спадает независимо от состояния конечности, постепенно исчезают и другие выраженные признаки тромбофлебита. Нередко пациенты не обращаются к врачу, ограничиваясь наложением успокаивающей мази на пораженный участок. Однако отказ от квалифицированной помощи чрезвычайно опасен, так как в случае отрыва тромба могут в очень короткий срок развиться тяжелейшие осложнения, от ишемического или гангренозного тромбофлебита до тромбоэмболии легочной артерии. Ни в коем случае нельзя массировать пораженный участок вены, так как в этом случае риск отрыва тромба существенно повышается.
5 продуктов запрещенных при тромбозе — диета
Особенно опасен воспалительный процесс, развивающийся в глубоких венах конечности. Чаще всего он протекает бессимптомно или с незначительными общими признаками недомогания, по которым невозможно распознать и локализовать заболевание. Опасность тромбирования возрастает, если поверхностные вены поражены варикозной болезнью, сопровождающейся недостаточностью функции клапанов перфорантных вен, которые соединяют поверхностные и глубокие сосуды.
У вас появились симптомы тромбофлебита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностические методы
Во время первичной консультации врач проводит визуальный осмотр пораженной конечности и сбор анамнеза, однако многие важные данные, необходимые при диагностике тромбофлебита, можно определить только при помощи инструментальных исследований:
- УЗИ поверхностных сосудов для определения протяженности и расположения тромбов;
- ультразвуковой допплерографии для выявления особенностей кровотока в сосудах конечности;
- реовазографии, которая помогает выявить нарушения в снабжении кровью тканей и органов;
- ультразвукового дуплексного сканирования вен – наиболее информативного исследования, которое позволяет определить все важные диагностические показатели – скорость и направление тока крови, состояние венозной стенки, уровень сохранности просвета вены и т.д.
Кроме того, врач назначает проведение общих лабораторных анализов, чтобы уточнить общее состояние здоровья пациента, и составление коагулограммы для определения показателей свертываемости крови и склонности к образованию тромбов. По показаниям могут быть назначены дополнительные исследования.
Как лечат
Для лечения тромбофлебита современная медицина применяет различные методы, от медикаментозной терапии до хирургического вмешательства, в зависимости от тяжести заболевания и его стадии. Большинству пациентов, как правило, назначают консервативную терапию, целью которой становится прекращение воспалительного процесса и снижение риска тромбоза сосудов. С этой целью врач назначает:
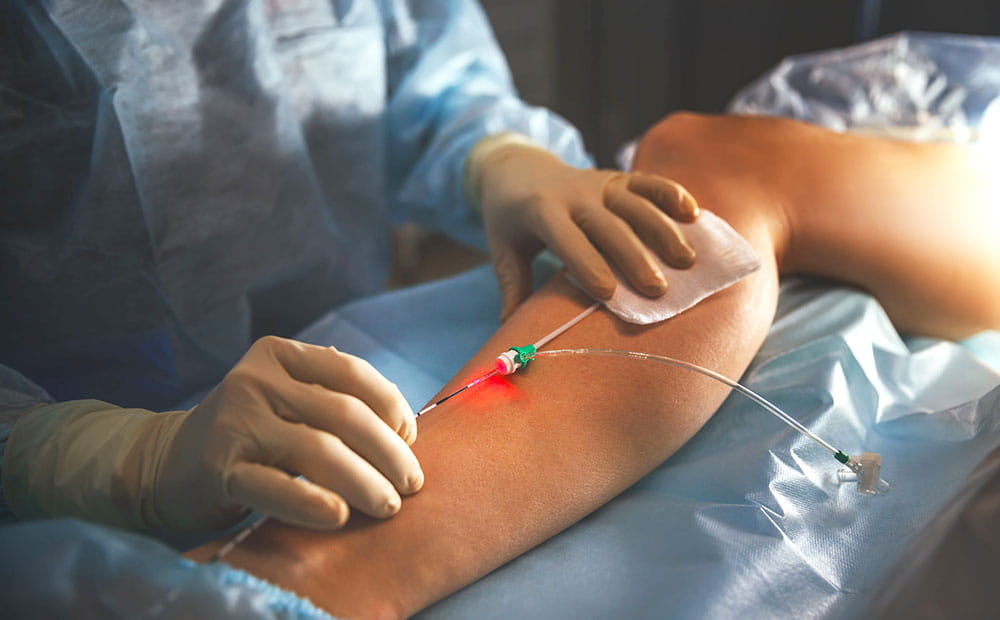
- противовоспалительные нестероидные препараты;
- лекарства антикоагулирующего действия;
- ферментативную терапию;
- лечение флеботониками;
- местные компрессы и мази;
- при наличии гнойного процесса – антибиотикотерапию.
Больному показан постельный режим, однако лечиться он может в домашних условиях, если отсутствует угроза развития осложнений. Важное значение придается механической поддержке сосудов: необходимо бинтовать пораженную конечность эластичным бинтом и/или носить специальное компрессионное белье. При наличии риска прогрессирования болезни и перехода на глубокие вены назначают хирургическое удаление тромбированного сосуда.
Как предупредить дальнейшее развитие болезни
Меры по профилактике тромбофлебита одинаково действенны как для тех, кто уже перенес заболевание в острой форме, так и для людей, у которых существует риск развития воспаления вен. Они включают:
- постоянное ношение компрессионного трикотажа или поддержку вен при помощи эластичного бинтования;
- правильную организацию труда и отдыха;
- умеренные физические нагрузки на ноги, обеспечивающие поддержку функции венозных клапанов и предупреждение прогресса варикозной болезни;
- соблюдение специальной диеты;
- обеспечение регулярной разгрузки для ног в виде лежачего положения с ногами, приподнятыми над телом.
При соблюдении этих правил риск тромбофлебита существенно снижается.
Часто возникающие вопросы
Тромбофлебит: что нельзя есть и пить при этом заболевании?
Диета исключает употребление жирной и копченой пищи, соленых и острых продуктов, так как они приводят к загущению крови и повышению риска тромбоза. Необходимо повысить в рационе долю продуктов, содержащих рутин и аскорбиновую кислоту, – фруктов, ягод и овощей.
Лечение народными средствами
Рецепты народной медицины оказывают существенную помощь в периоды ремиссии и как профилактические средства, однако при обострении болезни необходимо обращаться к помощи медиков.
Как проявляется тромбофлебит у беременных женщин?
Во втором триместре беременности из-за увеличения веса возрастает нагрузка на ноги, что может привести к тромбофлебиту. Симптомы заболевания распознать несложно:
- на ногах появляется венозная сетка;
- вены увеличиваются в диаметре;
- появляются боли в ногах, отеки, ночные судороги.
Необходимо рассказать о них врачу, ведущему беременность, а также проконсультироваться у флеболога или сосудистого хирурга.
Источник: www.medicina.ru
Тромбофлебит



Тромбофлебит – острое воспаление вен нижних конечностей, вызванное закрытием просвета сосуда тромбом. Тромб является сгустком клеток крови. Фиксируясь на внутренней стенке сосуда, тромбы нарушают кровообращение.
Это состояние обычно возникает в ногах, но развитие тромбофлебита возможно и в других частях тела. Тромбы могут формироваться в венах шеи, рук, вызывая их отек, боли, изменения окраски, нарушение движений в руке.
Тромбофлебит развивается в поверхностных венах, расположенных под кожей, и отличается от тромбоза глубоких сосудов. Оба состояния являются жизнеугрожающими, требуют обращения за медицинской помощью.
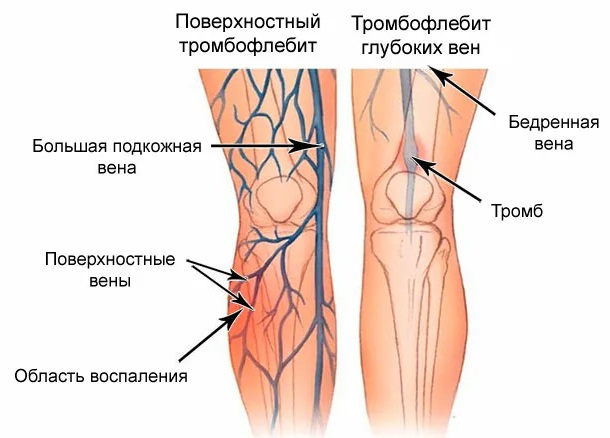
Симптомы
В зависимости от локализации сгустка крови, длительности и распространенности процесса, проявления тромбофлебита могут быть от сильно выраженного воспаления вдоль затромбированного сосуда с ухудшением общего самочувствия до незначительных местных и общих проявлений.
Заболевание сопровождается симптомами на уровне закупорки сосуда:
- Отек ноги
- Покраснение или побледнение кожи
- Горячая на ощупь кожа
- Боли, ощущение распирания, ограничение движения конечности
- Повышение температуры тела, озноб
- Образование уплотнения по ходу вены
Причины
Сформированный тромб, закрывающий просвет сосуда, ответственен за развитие тромбофлебита вен. Основной причиной формирования сгустков крови является малоподвижный образ жизни, отсутствие активности после операции наследственная предрасположенность к тромбозам.
Длительное сидение во время передвижения на машине, полета на самолете, также может спровоцировать образование тромба. Периодическое передвижение ногами, растяжка могут помочь снизить риск тромбофлебита. Движение способствует циркуляции крови, предупреждает слипание клеток крови.
Сгустки крови могут образоваться в результате травмы, повреждения стенки кровеносного сосуда.
Наиболее частый фактор риска – наличие варикоза. К факторам риска относят состояния:
- Ожирение
- Возраст старше 60 лет
- Установленный водитель ритма сердца
- История онкологического заболевания
- Курение
- Беременность, послеродовой период
- Прием оральных контрацептивов
- Наследственные заболевания крови
- Случаи тромбофлебита в семье
Диагностика
Диагноз тромбофлебита вен ставится на основании опроса, тщательного осмотра пораженной области. Зачастую достаточно оценить внешний вид области и описание симптомов для постановки диагноза.
Основным инструментальным методом диагностики является ультразвуковое дуплексное сканирование. Оно позволяет оценить состояние стенки сосуда, локализацию, размер и характер тромба.
У пациентов с подозрением на тромбоз берут анализ крови на Д-димер – маркер тромбообразования. Повышение уровня Д-димера может говорить об активном процессе тромбообразования.
Лечение в ФНКЦ
Основные задачи в лечении тромбофлебита вен заключаются в контроле воспаления и болевого синдрома, профилактике отрыва верхушки тромба, растворения тромбов.
Консервативное лечение включает:
- Прием нестероидных противовоспалительных препаратов
- Теплые компрессы
- Ношение компрессионного белья
- Повседневная активность, зарядка, тренировки
- Препараты для разжижения крови – антикоагулянты – низкомолекулярный гепарин (согласно рекомендациям врача)
Госпитализация, хирургическое лечение рассматриваются при сочетании тромбофлебита вен и варикоза. При сочетании этих состояний больше вероятность развития осложнений.
Типы хирургического лечения включают:
- Эндовенозная аблация с флебэктомией. Эндовенозный катетер вводится через икру в измененную подкожною вену. Через катетер подаются электрические токи, направленные на остановку обратного тока крови. Флебэктомия заключается в удалении патологически измененной вены.
- Склеротерапия. Раствор вводится в сосуд, вызывая склеивание стенки и слипание сосуда. Несостоятельная вена спадается
- Хирургическое удаление тромба, профилактика повторного тромбоза.
Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачую.
Источник: fnkc-fmba.ru
Лечение тромбофлебита
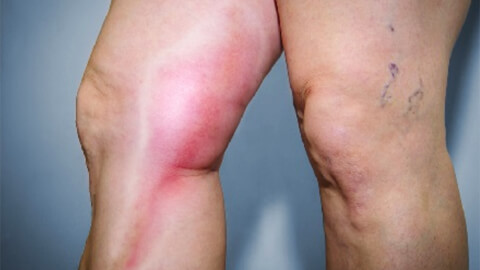
Тромбофлебит – это воспаление внутренней венозной стенки с закупоркой сосудистого просвета тромбом. Мельчайшие сгустки крови накапливаются в пристеночном пространстве с образованием тромботических масс, которые частично или полностью перекрывают просвет сосуда, приводя к нарушению оттока крови и воспалению прилегающих тканей.
Заболевание обычно развивается на фоне варикозной патологии и в отсутствии своевременного лечения может привести не только к тромбозу вен нижних конечностей, но и тромбоэмболии сосудов в других частях тела (легкие, сердце). На заметку! В отечественной терминологии под тромбофлебитом понимают тромбоз поверхностных подкожных вен; при поражении глубоких вен конечностей используют понятие флеботромбоз. Диагностикой и лечением патологии занимается врач-флеболог. Может потребоваться консультация кардиолога, гематолога, ангиолога, сосудистого хирурга.
Тромбофлебит – что это такое и его причины
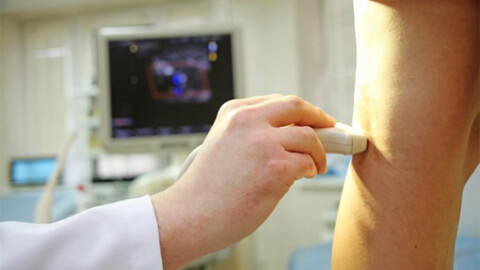
Венозные сосуды, в сравнении с артериями, имеют менее плотный мышечный слой. В сочетании с низкой скоростью кровотока по направлению к сердцу это создает предпосылки для нарушения оттока крови и развития застойных явлений. Если на человека дополнительно воздействуют факторы риска, проявление патологии – вопрос времени. Причины венозной патологии:
- недостаток двигательной активности – стоячая или сидячая работа;
- наличие в организме хронической инфекции;
- варикозное расширение и патологии клапанной системы вен;
- нарушения работы иммунной системы – ослабление защитной функции, аллергические, аутоиммунные отклонения;
- общее или местное замедление кровотока – при сердечных патологиях (кардиомиопатии, инфаркты миокарда), тугом бинтовании, ношение обтягивающей одежды и т.п.;
- инсульты и параличи с нарушением чувствительности, другие неврологические отклонения;
- травмы сосудов, сложные хирургические вмешательства;
- повышенная нагрузка на венозные сосуды – при резком поднятии тяжестей, во время родов;
- качественные и количественные изменения в составе крови – при приеме лекарств, хронических заболеваниях, обширных кровопотерях, переливании крови;
- курение;
- повышенная свертываемость крови в результате обезвоживания, приема гормональных препаратов (в том числе оральных контрацептивов) и других лекарственных средств;
- избыточный вес и высокие статические нагрузки;
- длительная катетеризация и внутривенное введение высоких доз лекарств;
- онкологический процесс;
- реакция на введение вакцин и сывороток.
С учетом списка причин, тромбофлебит может начаться как с образования сгустка крови (тромба), так и с воспаления сосудистой стенки (флебита). В первом случае тромб, принесенный с кровотоком, прикрепляется к стенке, перекрывая ее просвет, провоцирует застой крови и воспаление прилегающих тканей. В особо тяжелых случаях скопление тромбоцитов изначально может содержать в себе инфекцию. Во втором случае проблема начинается с воспаления внутренней выстилки сосуда – интимы. В месте повреждения образуется сгусток крови – тромб, который постепенно растет и со временем приводит к обтурации (закупорке) сосуда.
На заметку! При благоприятном исходе после устранения воспаления кровоток в пораженных участках может восстанавливаться. Это происходит либо за счет реканализации сосуда с полным или частичным растворением тромба, либо за счет формирования коллатеральных сосудов в обход тромбированного участка вены.
При неблагоприятном развитии патология распространяется на глубокие вены и захватывает выше расположенные участки (восходящий тромбофлебит). В таком случае требуется оперативное вмешательство.
Позвоните прямо сейчас
Записаться
Выбрать время
Виды тромбофлебита
По течению процесса различают 2 формы:
- острую, с яркими признаками воспаления, бурной симптоматикой и коротким периодом развития (до месяца), прогноз для нее благоприятный – вплоть до полного выздоровления без рецидивов;
- хроническую – со смазанными симптомами и длительным течением – заболевание может длиться годами, характерны регулярные рецидивы.
Важно! Переход острой формы заболевания в хроническую наблюдается в 60% случаев и напрямую связан с состоянием пациента и качеством проводимого лечения.
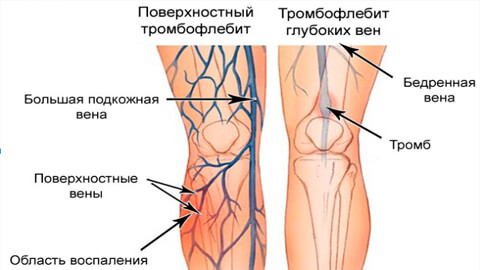
В зависимости от локализации различают тромбофлебит глубоких и поверхностных вен. Чаще всего заболевание поражает нижние конечности – часть тела, наиболее подверженную застойным явлениям; чуть реже – полость малого таза. Более редкие случаи получили индивидуальные названия:
- поражение подмышечной и подключичной вен – синдром Педжета-Шреттера, является следствием регулярных повышенных нагрузок на верхние конечности;
- поражение поверхностных вен грудной клетки и брюшины – болезнь Мондора, у женщин поражает молочные железы, часто проявляется как осложнение после оперативного вмешательства;
- тромбофлебит печеночных вен – синдром Бадда-Киари, редкое заболевание, связанное с врожденной патологией сосудов печени;
- мигрирующий тромбофлебит – синдром Труссо, расценивается как первый признак онкопатологии; проявляется в виде эпизодических воспалений сосудистой стенки с постоянной сменой локализации патологического процесса;
- облитерирующий тромбангиит – синдром Бюргера, поражает мелкие вены и артерии различных участков тела (конечностей, сердца, мозга), часто является причиной гангренозных поражений у курильщиков.
С учетом вида тромбофлебита, причины и симптомы заболевания могут различаться.
Основные симптомы заболевания
Полный симптомокомплекс зависит от локализации процесса. Список базовых признаков:
- ощущение тяжести, распирания в нижних конечностях;
- болезненность в поврежденном участке, которая усиливается при пальпации;
- болезненность при ходьбе и движении в целом;
- воспаление и нарушение пигментации кожи над тромбированным сосудом;
- локальное и общее повышение температуры (наблюдается не всегда);
- отечность пораженного участка – особенно характерно для тромбофлебита вен нижних конечностей;
- четкий подкожный контур воспаленных сосудов – при поражении поверхностных вен; сами пораженные сосуды прощупываются как уплотненные тяжи;
- воспаление и припухлость прилегающих тканей.
Для острой формы характерны температура до 38 С, воспаление местных лимфоузлов.
На заметку! Острый тромбофлебит поверхностных вен чаще всего поражает поврежденные варикозом вены голени и нижней части бедра. 95% случаев заболевания приходится на большую подкожную вену.
Как проходит диагностика
Обследование включает визуальный осмотр с пальпацией тканей. Размеры повреждения оценивают, ориентируясь на визуальные уплотнения сосудистого тяжа и границы болезненности при прощупывании. Помимо осмотра проводят специальные функциональные тесты:
- симптом Хоманса – боль в области голеностопа при совершении вращательных движений ступнями в положении лежа на спине с полусогнутыми коленями;
- проба Мозеса – болезненность при сдавливании передне-задней поверхности голени (при надавливании на боковые стенки голени боль не наблюдается!);
- признак Лувеля – дискомфорт и боль в нижних конечностях при сильном кашле указывает на поражении глубоких вен;
- симптом Бисхарда – усиление болезненных ощущений при надавливании на пяточную кость или боковую стенку голени;
- пробы Ловенберга и Опитца-Раминеса – при наложении манжетки аппарата измерения АД на нижнюю часть голени или в надколенной области и накачивании ее воздухом до 150 мм ртутного столба появляется болезненность.
Для постановки окончательного диагноза используют инструментальные и лабораторные методы исследования.
- общий и биохимический анализы крови – уровень СОЭ, С-пептида и другие показатели указывают на степень воспаления в организме;
- коагулограмма – выявляет изменения в системе свертывания крови;
- определение уровня Д-димера крови – повышение концентрации указывает на обострение тромбофлебита.
Определение местонахождения тромба с точностью до миллиметра, а также выявление флотирующих сгустков требуют применения современного медицинского оборудования.

- реовазография – своеобразная форма ЭКГ;
- ультразвуковое ангиосканирование;
- ультразвуковая допплерография (УЗДГ);
- флебосцинтиграфия и флебография;
- миография;
- МРТ.
Различие этих методик заключается в глубине проникновения, наличии облучения, длительности и стоимости обследования. В совокупности они помогают оценить состояние сосудистой стенки, расположение и размеры тромба, степень сужения просвета, факт обратного тока крови по венам и т.п..
Подходы к лечению тромбофлебита
Консервативные методы используют преимущественно при первичном остром тромбофлебите без осложнений и сопутствующих патологий. Комплекс мер направлен на устранение общих воспалительных симптомов и лечение локального тромботического процесса.
Медикаментозная терапия включает:
- противовоспалительные средства – преимущественно НПВС с дополнительным обезболивающим эффектом;
- производные рутина – для укрепления сосудистых стенок;
- дезагреганты, антикоагулянты, энзимные препараты – для предотвращения тромбообразования и растворения имеющихся тромбов;
- флеботоники.
Внимание! Ошибочным является назначение постельного режима, так как двигательная активность необходима для работы мышечно-венозной помпы и поддержания нормального кровотока в глубоких венах. Исключение составляет поражение глубоких вен с высоким риском отделения тромба.
При выраженной симптоматике в первые дни рекомендуется бандажное бинтование пораженной зоны эластичными бинтами. Впоследствии их можно заменить ношением специального компрессионного белья.
- электрофорез – увеличивает доступность препаратов местного действия, снимает воспаление;
- магнитотерапия – устраняет боль, отечность, воспаление;
- УВЧ – нормализует кровоток и лимфоток, способствует рассасыванию тромбов;
- парафиновые аппликации – укрепляет сосудистую стенку, стимулирует кровоток;
- гирудотерапия – уменьшает свертываемость крови, способствует рассасыванию тромбов.
Хирургическое вмешательство применяют при диагностировании восходящих форм тромбофлебита и поражении глубоких вен. Операция подразумевает перевязку или удаление поврежденных сосудов, а также щадящую тромбэктомию (удаление тромба). В последнем случае могут применяться как радикальные методы с иссечением тканей, так и малоинвазивные эндоваскулярные операции.
Профилактические меры
Основной подход в предупреждении тромбофлебита – своевременное лечение венозных патологий, в первую очередь варикозного расширения вен, а также ведение здорового образа жизни для поддержания нормального тонуса венозных стенок. Список рекомендаций:
- придерживайтесь правильного питания – ограничьте потребление животных жиров, введите в свой рацион нерафинированные растительные масла, свежие овощи и фрукты, богатые рутином;
- избавьтесь от вредных привычек – особенно вредно для здоровья сосудов курение;
- избегайте длительных статических нагрузок; при стоячей или сидячей работе практикуйте периодические «физминутки»;
- выбирайте удобную обувь – высокий каблук и очень узкая колодка недопустимы для здоровья ваших ног;
- по возможности снизьте дозировку или откажитесь от приема гормональных препаратов;
- обеспечьте своему организму достаточный уровень двигательной активности – занятия фитнесом, кардиотренировки, регулярные пешие прогулки, плавание помогут предотвратить застойные явления;
- 2-3 раза в год проходите курс лечения растительными флеботониками и витаминными препаратами;
- при наличии венозной недостаточности не забывайте носить компрессионный трикотаж.
Источник: polyclin.ru
