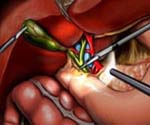
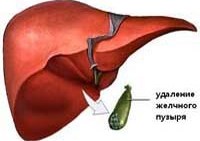
Холецистэктомия – полостная операция по удалению желчного пузыря
Удаление желчного пузыря – одна из наиболее часто выполняемых операций. Каковы последствия удаления желчного пузыря и образ жизни после такого хирургического вмешательства, рискует ли пациент жизнью при его выполнении, что можно есть после этой операции – эти и другие вопросы резонно возникают у больных.
Показания к холецистэктомии
Желчный пузырь – это своеобразный «накопитель» желчи, которая требуется для беспроблемного пищеварения. Но нередко проблемы развиваются со стороны самого пузыря, поэтому и практикуется полостная операция по удалению желчного пузыря, которую обозначают термином «холецистэктомия». Показания:
- желчекаменная болезнь;
- некалькулезный холецистит;
- холестероз – «вкрапления» холестерина в желчнопузырных стенках;
- полипоз;
- метаплазии;
- нарушения со стороны желчного пузыря, сопровождаемые болевым синдромом, которые не удается ликвидировать консервативными методами.
Чаще всего поводом для холецистэктомии становится наличие одного или нескольких камней в желчном пузыре. Удаление камней без удаления желчного пузыря практикуется все реже.
КАК ВЛИЯЕТ УДАЛЕНИЕ ЖЕЛЧНОГО ПУЗЫРЯ НА ОБОСТРЕНИЕ ХРОНИЧЕСКОГО ГАСТРИТА, ПАНКРЕАТИТА И ДР.
Формирование конкрементов в желчном пузыре – это показание к проведению холецистэктомии еще и потому, что они могут спровоцировать череду осложнений – наиболее частыми являются:
- прободение желчного пузыря;
- желчный перитонит – воспалительный процесс в обоих листках брюшины из-за раздражения желчью, попавшей на них;
- эмпиема желчного пузыря – его нагноение.
Противопоказания к холецистэктомии
Нередки ситуации, когда холецистэктомию выполнять нельзя:
- предсмертное состояние;
- декомпенсированные нозологии – бронхиальная астма, гипертоническая болезнь, миокардит и другие;
- злокачественные неоплазии;
- эндокринные или обменные сбои с тяжелым течением – в частности, сахарный диабет;
- патология крови.
Окончательное решение, проводить ли холецистэктомию, принимает лечащий врач. Он обязан предупредит пациента, что можно есть после удаления желчного пузыря при применении конкретного метода операции, когда подниматься с постели после нее и т.п.
Виды холецистэктомии. Цена лапароскопической холецистэктомии
- открытая;
- лапароскопическая;
- выполняемая из мини-доступа.
Открытый метод
Это классическое, до недавнего времени наиболее часто применяемое, хирургическое вмешательство с разрезом определенной длины передней брюшной стенки, через который удаляют недееспособный желчный пузырь.
- разрез передней стенки живота по его средней линии или справа под ребром;
- осмотр желчного пузыря и желчных путей;
- перевязка пузырного протока и сосудов пузыря;
- вычленение пузыря из тканей и его извлечение;
- постановка дренажей;
- зашивание операционной раны.
Преимущество метода – удобный широкий доступ к пузырю. Его недостатки – существенная операционная травма, риск формирования спаек в животе.
ЗАНЯТИЯ СПОРТОМ ПОСЛЕ УДАЛЕНИЯ ЖЕЛЧНОГО ПУЗЫРЯ | РАК ПРЯМОЙ И ОБОДОЧНОЙ КИШКИ
Лапароскопический метод
Во время него желчный пузырь под контролем видеокамеры извлекают специальным лапароскопическим приспособлением через небольшое отверстие в стенке живота. Цена лапароскопической холецистэктомии зависит от клиники, в которой ее будут выполнять.
- прокалывание стенки живота в нескольких местах;
- нагнетание в живот порции углекислого газа для обеспечения обзора;
- введение инструментов и миниатюрной видеокамеры;
- наложение специальной клипсы на проток и сосуды пузыря;
- их пересечение;
- извлечение желчного пузыря, инструментов, видеокамеры;
- зашивание отверстий.
Преимущества метода – длительность не более часа, несущественная травматичность (пациенты редко жалуются, что у них болит правый бок после удаления желчного пузыря), существенное сокращение сроков пребывания в больнице. Его недостаток – в сложных случаях лапароскопическая холецистэктомия невыполнима.
Холецистэктомия через мини-доступ
Это та же холецистэктомия, как и при открытом методе, но удаление желчного пузыря выполняют через небольшой разрез (3-7 см) под реберной дугой справа.
Преимущества метода – меньшие, чем при открытой холецистэктомии, травматичность и сроки пребывания в больнице. Недостаток – ограниченный обзор полости живота.
Предоперационная подготовка
Перед полостной операцией по удалению желчного пузыря больному назначаются:
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма и протромбиновый индекс;
- определение группы крови и резус-фактора (даже если они известны);
- общий анализ мочи;
- исследование на наличие сифилиса, гепатитов В и С;
- эхо-исследование желчного пузыря (УЗИ);
- ЭКГ.
При сопутствующих нозологиях потребуется консультация смежных специалистов.
За 4-5 дней до операции больному разрешено принимать легкую пищу, за день назначается голод, с 18:00-19:00 вечера – отказ от приема воды. Вечером перед операцией пациенту делают очистительную клизму.
Перед срочной холецистэктомией подготовительные мероприятия длятся не дольше 2 часов.
Последствия удаления желчного пузыря и образ жизни после холецистэктомии
Режим в первые дни после операции постельный. Пациентов интересует, что можно есть в первые дни после удаления желчного пузыря. До отхождения газов – нельзя ничего. Такой безгазовый период длится около 2 дней. После первого отхождения газов можно есть супы, жидкое картофельное пюре на воде, далее – пюрированные каши, мясо и овощи.
Меню диеты №5 в первую неделю после удаления желчного пузыря постепенно расширяется. Исключены жареные и приправленные блюда.
Для предупреждения послеоперационных осложнений (пневмоний и так далее) практикуется ранний подъем пациента с постели.
При болевом синдроме курирующий врач назначает анальгетические препараты.
После операции ежедневно выполняется перевязка послеоперационной раны. Дренажные трубки промывают, а после прекращения выделений по ним – извлекают. Швы снимают в среднем через неделю.
Сколько времени нужно находиться в больнице после лапароскопической холецистэктомии? 3-4 дня, а после холецистэктомии открытым методом – до 2 недель. В первый месяц после операции следует ограничивать физическую активность, есть дробно, маленькими порциями 5-6 раз в день. Позволяется есть белый хлеб, отварные мясо и рыбу, легкие каши, кефир, ряженку, тушеные овощи.
Далее рацион можно расширить до привычного, но из него должны быть исключены жареные, острые, жирные и копченые, консервированные и маринованные продукты. Можно ли пить после удаления желчного пузыря? Спиртное – нет, остальные напитки – по согласованию с врачом.
Возможные осложнения
Благодаря выверенным техникам холецистэктомия проходит благополучно, но у некоторых больных по разным причинам возможны осложнения. От них зависит врачебная тактика (например, питание спустя месяц после удаления желчного пузыря при наличии спаечной болезни должно быть все еще легким). Наиболее частые осложнения:
- травмирование во время операции желчных путей;
- истечение желчи;
- нагноение послеоперационной раны;
- внутрибрюшное кровотечение;
- тромбоэмболические состояния;
- формирование спаек.
Осложнения требуют незамедлительной коррекции.
Источник: www.dobrobut.com
Реабилитация после удаления желчного пузыря

После удаления желчного пузыря, повышается риск обострения уже имевшихся до операции хронических заболеваний органов пищеварения и также возможно развитие новых, например, постхолестэктомического синдрома. Предотвратить возможные осложнения в послеоперационный период поможет профилактическое наблюдение и лечение у гастроэнтеролога. Для удобства пациентов гастроэнтерологами ГЦ «Эксперт», имеющими большой опыт лечения пациентов с желчнокаменной болезнью на различных стадиях, разработана лечебно-диагностическая программа для реабилитации после удаления желчного пузыря желчного пузыря (холецистэктомии).
Для кого предназначена программа?
Для людей, которым удалили желчный пузырь.
Цели программы
- Профилактика прогрессирования имевшихся до операции хронических заболеваний и возникновения в связи с этим возможных осложнений.
- Предупреждение развития хронических заболеваний и поздних послеоперационных осложнений после удаления желчного пузыря.
- Лечение поздних послеоперационных осложнений после удаления желчного пузыря.
Стоимость и длительность программы
Стоимость программы по специальной цене 17 900 руб. (по прайс-листу 23 870 руб.).
Программа проводится в течение 3 месяцев поэтапно. Количество визитов – 2.
Что входит в программу «Реабилитация после удаления желчного пузыря?»
- УЗИ брюшной полости и почек.
- Эластография печени.
- Видеогастроскопия (ВГДС) в режиме iScan, забор гистологии и гистологическое исследование.
- 15 лабораторных анализов крови и кала для комплексной оценки состояния всего организма:
- клинические анализы крови;
- биохимические анализы крови;
- посев кала на дизбактериоз.
- 2 консультации врача-гастроэнтеролога для обследования и назначения терапии и послеоперационной реабилитации.
Как проводится диагностика и лечение по программе?
В ходе программы врачи центра проведут обследование, разъяснят его результаты, подберут необходимое лечение и дадут диетические рекомендации.
На первом визите в центр вы пройдете углубленное обследование, в которое включены все необходимые исследования и анализы – УЗИ брюшной полости, эластография печени, видеогастроскопия с гистологическим исследованием, анализы крови и консультация гастроэнтеролога для назначения лечения. Исследования проводятся строго натощак по предварительной записи.
На втором визите вы сдадите лабораторные анализы для контроля проведенного лечения и адаптации организма к жизни без желчного пузыря и пройдете повторную консультацию гастроэнтеролога, на которой узнаете об итогах лечения и получите дальнейшие рекомендации.
Что вы получите в результате?
- Улучшение качества жизни и самочувствия.
- Избавление от неприятных симптомов.
- Предотвращение развития хронических заболеваний.
- Профилактику послеоперационных осложнений.
Преимущества программы «Реабилитация после удаления желчного пузыря»
- обследование и лечение проводится в комфортных условиях и по специальной цене;
- программа разработана д.м.н., профессором Мехтиевым С.Н., с учетом последних рекомендаций Европейского и Российского обществ по изучению печени;
- сопровождение гастроэнтеролога на всех этапах программы;
- современная аппаратура экспертного класса обеспечивает достоверность результатов.
Диагностическое оборудование «ГЦ Эксперт»
УЗИ брюшной полости и эластография сдвиговой волны проводятся с помощью ультразвукового аппарата экспертного класса Philips Epiq 5 с функцией эластографии сдвиговой волной.
Видеогастродуоденоскопия проводится с помощью высокоточной видеоэндоскопической системы PENTAX, оснащенной технологией цифрового улучшения изображения i-Scan, позволяющей выявлять предраковые и другие изменения слизистой на ранних этапах для предотвращения развития и своевременного лечения хронических и онкологических заболеваний желудочно-кишечного тракта.
В программе принимают участие врачи нашего центра
Гастроэнтеролог, терапевт
- Ибрагимова Зинаб Магомедовна
Врачи УЗИ
- Саракуз Екатерина Валентиновна
- Микрюкова Валентина Николаевна
- Агафонова Елена Валентиновна
Врачи-эдоскописты
- Ухова Мария Владимировна
- Ванян Арсен Валериевич
- Полиглоттов Олег Владимирович
Реабилитация после холецистэктомии является важным звеном в лечении желчнокаменной болезни и обеспечивает успех лечения и профилактику послеоперационных осложнений. Позаботьтесь о своем здоровье и запишитесь на программу по тел. +7(812) 4263388 или через форму на сайте.
Источник: gastroe.ru
Постхолецистэктомический синдром
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
МКБ-10
K91.5 Постхолецистэктомический синдром
- Причины
- Симптомы постхолецистэктомического синдрома
- Диагностика
- Лечение постхолецистэктомического синдрома
- Профилактика и прогноз
- Цены на лечение
Общие сведения
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).

Постхолецистэктомический синдром
Причины
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея.
Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Источник: www.krasotaimedicina.ru
