Что известно о COVID-19? Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7).
Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь. При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий.
В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.
COVID-19*: Истории пациентов с хроническими заболеваниями
Россиян попросили не пить 42 дня после прививки от коронавируса
Узнайте, находитесь ли вы в группе повышенного риска тяжелого течения COVID-19*.
- без труда распознает возбудителя инфекции;
- начинает производить антитела – белки для борьбы с заболеванием;
- «запоминает» возбудителя и, если он снова попадает в организм, быстро уничтожает его, не допуская развития болезни.
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.
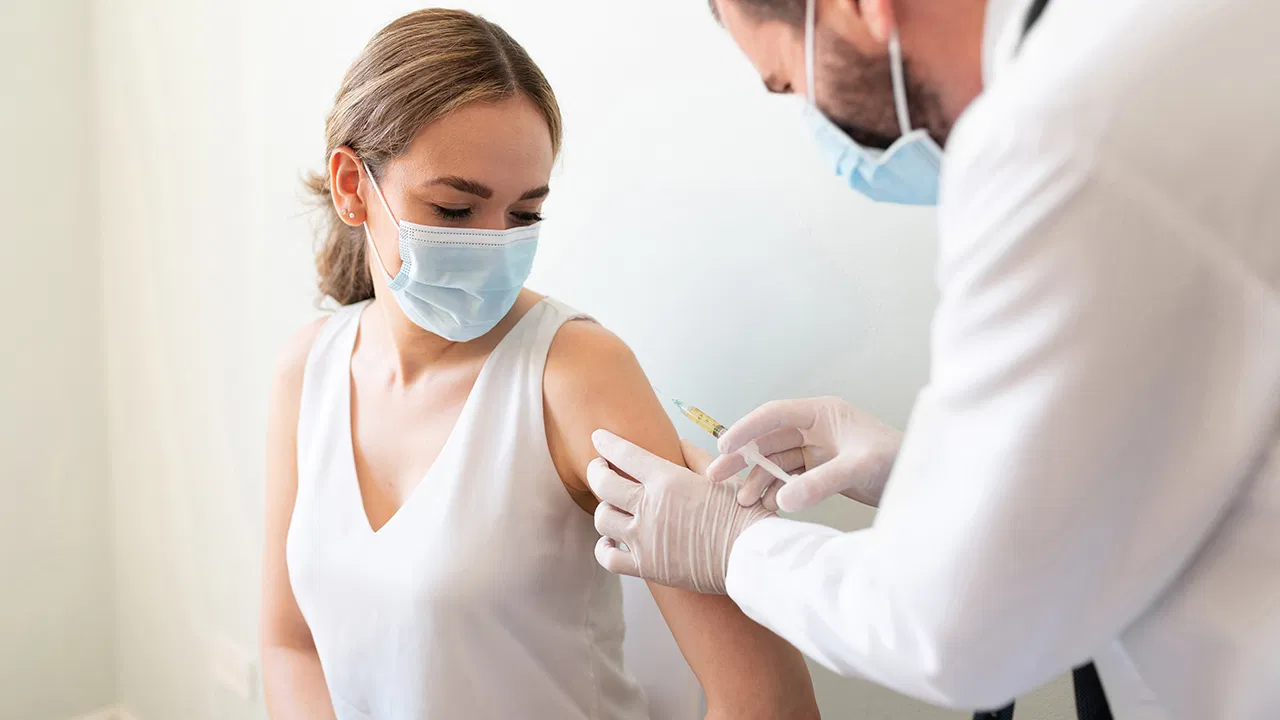
Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
- незначительным повышением температуры;
- головной болью, головокружением;
- сбоем сердечного ритма;
- кожными высыпаниями;
- слабостью.
Эти неприятные симптомы исчезают в течение нескольких дней.

Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
- хронические патологии почек, сердечно-сосудистой системы (ССС), эндокринной системы;
- болезни кроветворной системы;
- аутоиммунные нарушения;
- выраженные патологии центральной нервной системы (ЦНС);
- аллергические реакции на ранее вводимые вакцины.
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18), для данного населения в данный момент разрабатывается отдельная вакцина, а также недавно перенесенная тяжелая форма коронавирусной инфекции, таким пациентам нужно вакцинироваться по окончанию 6-месячного периода. Однако, вакцинация рекомендуется, так как для работы иммунитета нужен высокий титр антител, а его достичь можно только вакцинацией.
При беременности лучше вакцинироваться на стадии планирования, но, если такой возможности не было, привиться нужно после 22-ой недели срока, так как в этот момент плод уже почти сформирован.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
- внимательно следить за своим самочувствием;
- как минимум за неделю до предполагаемой вакцинации избегать контактов с заболевшими;
- за 2 дня до прививки пройти обследование и сдать кровь на антитела;
- отказаться от иммуномодуляторов и иммуностимуляторов за 10 дней до введения вакцины;
- предупредить перед постановкой вакцины о приёме препаратов, которые стимулируют иммунитет.
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.

Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Решение о вакцинации каждый человек принимает самостоятельно. Но те, кто отказывается от прививки, должны знать, что даже легкая форма COVID – это серьезный удар по организму. Также не стоит забывать о потере трудоспособности не менее, чем на 2 недели, и вероятности заражения членов семьи. После вакцинации эти риски значительно понижаются. Но даже вакцинированным людям необходимо носить маску и перчатки, чтобы на 100% уберечь себя от заражения COVID-19.
Источники
Источник: moezdorovie.ru
Важная вакцина. Эксперт отвечает на вопросы о прививке от коронавируса
Наш эксперт – директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний имени Е. И. Марциновского Сеченовского университета Минздрава России, вирусолог Александр Лукашев.
– Заразен ли человек, только что сделавший прививку?
– Это совершенно исключено. Такая опасность могла бы быть, только если бы использовалась живая вакцина, то есть содержащая сам вирус. А во всех зарегистрированных вакцинах живого вируса нет, есть лишь его фрагменты. И хотя иммунная система воспринимает факт прививки как встречу с вирусом, заболеть по-настоящему после неё невозможно. И стать заразным тоже.
– Почему вакцинация проводится не в один этап, как прививка от гриппа, а в два?
– Большая часть вакцин с первого раза даёт ограниченную эффективность. Поэтому, чтобы иммунная система научилась быстрее и сильнее реагировать на патоген, требуется несколько введений. Что касается гриппа, просто нет времени вводить прививку в два этапа, ведь этот вирус ежегодно обновляется.
– Почему не стоит откладывать прививку?
– Привиться важно максимально быстро, особенно потому, что сейчас в мире активно распространяются гораздо более заразные штаммы COVID-19, в частности британский и южноафриканский. Сейчас идёт гонка на время между нашей вакцинальной кампанией и распространением этих штаммов. Пока у России есть фора по сравнению с другими странами – примерно 2–3 месяца.
– Как готовиться к прививке? И какие правила соблюдать после первого этапа?
– На сегодня нет убедительных данных о влиянии каких-то внешних данных на эффективность вакцинации. Но чтобы прививка была максимально успешной, крайне желательно за несколько дней до и после прививки избегать любых физических и психических стрессов, которые снижают иммунную защиту. В частности, надо воздержаться от употребления алкоголя, купания в проруби, посещения бани и т. д.
Также очень важно как до, так и после первого этапа вакцинации продолжать соблюдать все противоэпидемические меры, поскольку в течение 3 недель защита ещё не сформирована. Второй этап вакцинации проводится именно через 3 недели неслучайно, ведь как раз на 21-й день в организме возникает пик иммунного ответа. И в этот момент эффективность проведения второй прививки будет максимальна.
– Можно ли людям с хроническими заболеваниями?
– Прививки не делают во время любого острого заболевания или при обострении хронических патологий, а также их запрещено проводить людям, страдающим иммунодефицитами или принимающим лекарства, снижающие иммунитет (противоопухолевые препараты, например).
– Надо ли сдавать анализ на COVID-19 перед прививкой?
– Это необязательно. Даже если привиться во время скрытого течения коронавирусной инфекции, ничего страшного не будет. Но если на момент прививки у человека есть явные признаки ОРВИ, то иммунный ответ будет непредсказуемым, то есть прививка может подействовать слабо. Поэтому в день вакцинации обязательным является общий осмотр врача и измерение температуры тела. В случае если температура превышает 37°C, вакцинацию не проводят.
– Недомогание после прививки – это нормально?
– После прививки очень часто встречаются слабость, головная боль, ощущение ломоты в теле, заметная болезненность в месте введения вакцины, а также повышение температуры (иногда – небольшое, иногда – значительное, вплоть до 38–39°C). Если высокая температура держится не дольше 1–2 дней, а место укола болит не дольше 3 дней – это норма, но если эти симптомы продолжаются дольше – надо обратиться к врачу. До этого срока при повышении температуры после вакцинации можно прибегнуть к приёму, например, парацетамола, а при выраженной местной реакции можно принять антигистаминные препараты.
– Нужно ли делать тест на антитела после прививки?
– Что касается количества антител, то важно понимать, что от этого показателя уровень защиты напрямую не зависит. Практика доказала, что болеть (хотя и в лёгкой форме) могут люди даже с высоким титром антител в крови, в то же самое время и при полном их отсутствии человек может быть прекрасно защищён, если у него образовался надёжный клеточный и гуморальный иммунитет (так называемые клетки памяти). Поэтому нет смысла после вакцинации то и дело бегать сдавать кровь на антитела, проверяя, насколько поднялся их уровень. Эта информация ни о чём не скажет, особенно если результаты анализов были получены из разных лабораторий.
– Сколько людей в России надо привить, чтобы ощутить эффект от вакцинации?
– Минздравом и правительством поставлена цель привить 60% взрослого населения. Ощутимого эффекта следует ожидать, когда будут привиты не менее 20–30 млн человек. В процентах это от 10 до 20% населения.
Имеются противопоказания, необходимо проконсультироваться с врачом
304 [TIMESTAMP_X] => 2019-10-28 10:43:57 [IBLOCK_ID] => 21 [NAME] => URL исходной статьи [ACTIVE] => Y [SORT] => 500 [CODE] => source_url [DEFAULT_VALUE] => [PROPERTY_TYPE] => S [ROW_COUNT] => 1 [COL_COUNT] => 30 [LIST_TYPE] => L [MULTIPLE] => N [XML_ID] => 304 [FILE_TYPE] => [MULTIPLE_CNT] => 5 [TMP_ID] => [LINK_IBLOCK_ID] => 0 [WITH_DESCRIPTION] => N [SEARCHABLE] => N [FILTRABLE] => N [IS_REQUIRED] => N [VERSION] => 1 [USER_TYPE] => [USER_TYPE_SETTINGS] => [HINT] => [PROPERTY_VALUE_ID] => 440031 [VALUE] => https://aif.ru/health/coronavirus/vazhnaya_vakcina_ekspert_otvechaet_na_voprosy_o_privivke_ot_koronavirusa [DESCRIPTION] => [VALUE_ENUM] => [VALUE_XML_ID] => [VALUE_SORT] => [~VALUE] => https://aif.ru/health/coronavirus/vazhnaya_vakcina_ekspert_otvechaet_na_voprosy_o_privivke_ot_koronavirusa [~DESCRIPTION] => [~NAME] => URL исходной статьи [~DEFAULT_VALUE] => ) —>
Ссылка на публикацию: aif.ru
Код вставки на сайт
Важная вакцина. Эксперт отвечает на вопросы о прививке от коронавируса

Наш эксперт – директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний имени Е. И. Марциновского Сеченовского университета Минздрава России, вирусолог Александр Лукашев.
– Заразен ли человек, только что сделавший прививку?
– Это совершенно исключено. Такая опасность могла бы быть, только если бы использовалась живая вакцина, то есть содержащая сам вирус. А во всех зарегистрированных вакцинах живого вируса нет, есть лишь его фрагменты. И хотя иммунная система воспринимает факт прививки как встречу с вирусом, заболеть по-настоящему после неё невозможно. И стать заразным тоже.
– Почему вакцинация проводится не в один этап, как прививка от гриппа, а в два?
– Большая часть вакцин с первого раза даёт ограниченную эффективность. Поэтому, чтобы иммунная система научилась быстрее и сильнее реагировать на патоген, требуется несколько введений. Что касается гриппа, просто нет времени вводить прививку в два этапа, ведь этот вирус ежегодно обновляется.
– Почему не стоит откладывать прививку?
– Привиться важно максимально быстро, особенно потому, что сейчас в мире активно распространяются гораздо более заразные штаммы COVID-19, в частности британский и южноафриканский. Сейчас идёт гонка на время между нашей вакцинальной кампанией и распространением этих штаммов. Пока у России есть фора по сравнению с другими странами – примерно 2–3 месяца.
– Как готовиться к прививке? И какие правила соблюдать после первого этапа?
– На сегодня нет убедительных данных о влиянии каких-то внешних данных на эффективность вакцинации. Но чтобы прививка была максимально успешной, крайне желательно за несколько дней до и после прививки избегать любых физических и психических стрессов, которые снижают иммунную защиту. В частности, надо воздержаться от употребления алкоголя, купания в проруби, посещения бани и т. д.
Также очень важно как до, так и после первого этапа вакцинации продолжать соблюдать все противоэпидемические меры, поскольку в течение 3 недель защита ещё не сформирована. Второй этап вакцинации проводится именно через 3 недели неслучайно, ведь как раз на 21-й день в организме возникает пик иммунного ответа. И в этот момент эффективность проведения второй прививки будет максимальна.
– Можно ли людям с хроническими заболеваниями?
– Прививки не делают во время любого острого заболевания или при обострении хронических патологий, а также их запрещено проводить людям, страдающим иммунодефицитами или принимающим лекарства, снижающие иммунитет (противоопухолевые препараты, например).
– Надо ли сдавать анализ на COVID-19 перед прививкой?
– Это необязательно. Даже если привиться во время скрытого течения коронавирусной инфекции, ничего страшного не будет. Но если на момент прививки у человека есть явные признаки ОРВИ, то иммунный ответ будет непредсказуемым, то есть прививка может подействовать слабо. Поэтому в день вакцинации обязательным является общий осмотр врача и измерение температуры тела. В случае если температура превышает 37°C, вакцинацию не проводят.
– Недомогание после прививки – это нормально?
– После прививки очень часто встречаются слабость, головная боль, ощущение ломоты в теле, заметная болезненность в месте введения вакцины, а также повышение температуры (иногда – небольшое, иногда – значительное, вплоть до 38–39°C). Если высокая температура держится не дольше 1–2 дней, а место укола болит не дольше 3 дней – это норма, но если эти симптомы продолжаются дольше – надо обратиться к врачу. До этого срока при повышении температуры после вакцинации можно прибегнуть к приёму, например, парацетамола, а при выраженной местной реакции можно принять антигистаминные препараты.
– Нужно ли делать тест на антитела после прививки?
– Что касается количества антител, то важно понимать, что от этого показателя уровень защиты напрямую не зависит. Практика доказала, что болеть (хотя и в лёгкой форме) могут люди даже с высоким титром антител в крови, в то же самое время и при полном их отсутствии человек может быть прекрасно защищён, если у него образовался надёжный клеточный и гуморальный иммунитет (так называемые клетки памяти). Поэтому нет смысла после вакцинации то и дело бегать сдавать кровь на антитела, проверяя, насколько поднялся их уровень. Эта информация ни о чём не скажет, особенно если результаты анализов были получены из разных лабораторий.
– Сколько людей в России надо привить, чтобы ощутить эффект от вакцинации?
– Минздравом и правительством поставлена цель привить 60% взрослого населения. Ощутимого эффекта следует ожидать, когда будут привиты не менее 20–30 млн человек. В процентах это от 10 до 20% населения.
Имеются противопоказания, необходимо проконсультироваться с врачом
Источник: www.sechenov.ru
Сработала вакцина от COVID-19 или нет: на что смотреть и как проверять?
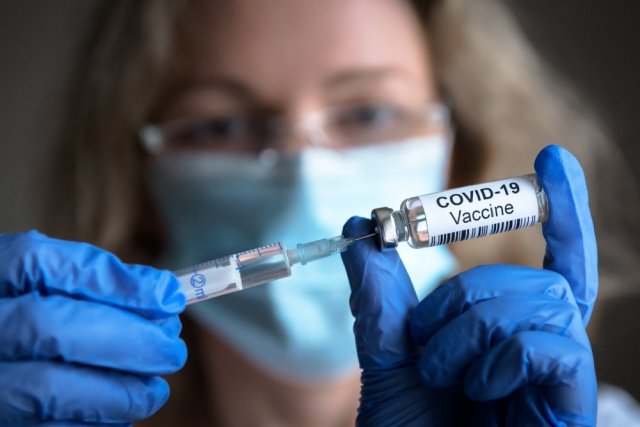
Вакцинация от COVID-19 идет полным ходом – в пределах возможностей производителей вакцин и их транспортировщиков, конечно. Темпы вакцинации далеки от желаемых, и это точно не ситуация «когда появится вакцина – пандемия вмиг закончится», но тем не менее процесс идет.
Защищенных от коронавируса SARS-CoV-2 людей становится больше, а значит растет число и тех, кто хотел бы доказательств эффективности вакцины. И не в рамках статьи в виде результатов исследования с участием десятков тысяч человек, а в рамках конкретного документа, на котором было бы написано: «Вася Пупкин может больше не бояться пандемического коронавируса!»
MedAboutMe выяснял, можно ли точно-точно узнать: получил ты защиту после вакцинации от COVID-19 или нет?

Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Кто такой «современный викинг» и почему ему нужна «своя» косметика?
Что влияет на развитие побочных эффектов вакцинации?
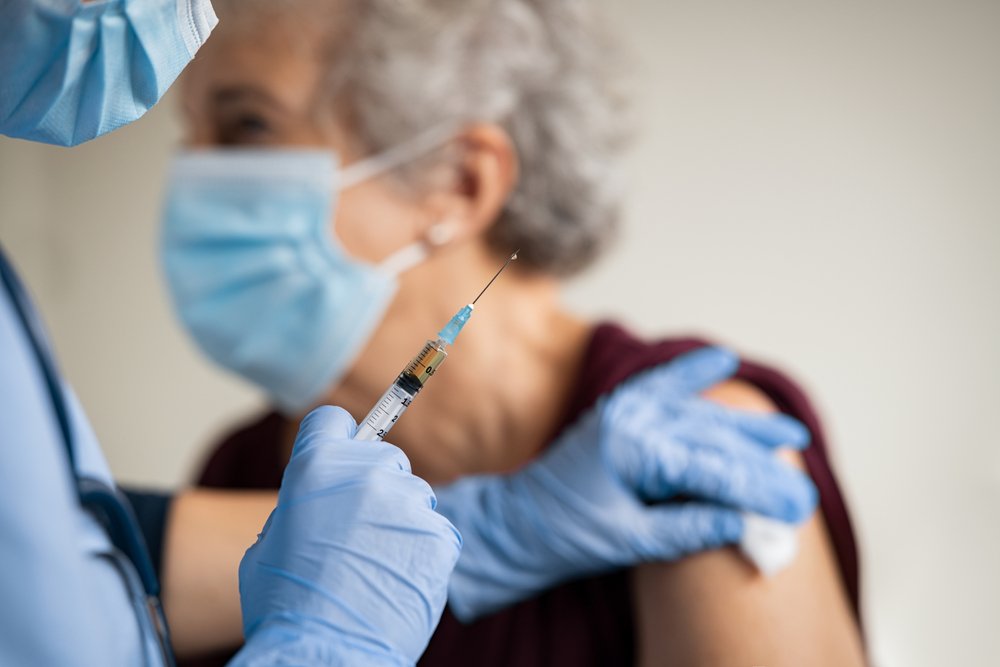
Часто можно встретить такое мнение: раз после прививки поплохело, значит вакцина сработала (или это было не плацебо)! И чем сильнее были побочные эффекты, тем эффективнее была вакцина.
В реальности есть ряд факторов, которые влияют на развитие побочных эффектов после введения вакцины.
Реактогенность вакцины
Так называется свойство препарата вызывать побочные эффекты. Не бывает вакцин с нулевой реактогенностью для всех людей. Побочных эффектов нет, пожалуй, только у гомеопатии – в силу того, что концентрация действующих веществ в гомеопатических препаратах стремится к нулю. Все остальные лекарства, в том числе и вакцины, могут вызывать различные побочные эффекты (неприятно, но проходит без последствий) и осложнения (неприятно и негативно влияет на здоровье).
Что мы знаем о вакцинах от COVID-19 – созданных на скорую руку и пока не имеющих базы данных, собранных по результатам многолетних наблюдений за вакцинированными пациентами? Все вакцины-лидеры, которые уже запущены в массовое производство, довольно реактогенны. У значительного числа людей они вызывают побочные эффекты легкой степени в виде гриппоподобного синдрома: лихорадка, мышечные, суставные и головные боли, общее недомогание, временная астения. Часто также сообщается о болезненности в месте инъекции, покраснении, незначительной отечности.
Индивидуальная переносимость препарата
Но даже распространенные побочные эффекты вакцин от COVID-19 могут проявляться по-разному.
- У одних людей температура поднимается в первый же день после инъекции, у других – только на второй-третий день.
- У одних повышение температуры длится 1-2 дня, другие лежат пластом неделю и более.
- Наконец, одни люди тяжелее переносят первую дозу вакцины, а другие «болеют» в основном после второй.
Эти индивидуальные особенности реакции организма обусловлены: возрастом, состоянием иммунной системы и общим состоянием здоровья организма, а также личным «инфекционным опытом» (в случае аденовирусных вакцин, например, тем, болел ли ранее человек аденовирусными инфекциями, возбудителями которые были аденовирусы, использованные в качестве векторов), и др.
Эффект ноцебо
Этот феномен обнаружился в ходе экспериментов с плацебо. Он заключается в том, что человек получает «пустышку», но, считая, что это лекарства, испытывает положенные негативные эффекты. О «побочках» вакцин от COVID-19 сегодня ходит немало слухов, наверняка есть определенная доля пациентов, которые испытывают негативные побочные эффекты больше на основе эффекта ноцебо, чем как реальный результат действия вакцины.
Риск ошибки интерпретации
В ходе клинических исследований фазы III вакцины «Спутник V» обнаружилось, что в период с момента введения первой дозы препарата до 18-го дня в группе вакцинированных COVID-19 диагностируется в 2 раза чаще, чем в группе плацебо. А часть людей сразу после введения вакцины подхватывают другие ОРВИ с отрицательными результатами ПЦР-теста.
Но как такое может быть? Ведь в вакцине нет живого коронавируса, да и вообще нет вирусов, способных размножаться. Аденовирусный вектор исполняет исключительно роль транспорта нужного генетического материала, чтобы активировать процесс производства белка. Сам же он не способен к репликации изначально.
Люди, не разбирающиеся в нюансах действия вакцины, утверждают, что вакцинация напрямую способствует росту заболеваемости COVID-19. Ученые же объясняют этот факт тем, что иммунитет к коронавирусу после вакцинации у человека образуется только на 18-21-й день после введения прививки. До этого момента следует быть особенно осторожным, чтобы не подхватить вирусную инфекцию – коронавирус или любую другую ОРВИ. Но люди, которым не объяснили механизм действия вакцины, нередко начинают вести себя, как заключенные, выпущенные из тюрьмы на волю, теряя страх перед заражением, что и приводит к росту заболеваемости.
Надо ли проверять наличие антител после вакцинации?
Для ответа на этот вопрос надо учитывать несколько нюансов. Если речь идет о некой идеальной вакцине, которая гарантированно вызывает образование антител, как «Спутник V», препараты Pfizer и Moderna, то особого смысла бежать проверять наличие антител в крови нет. Сегодня для этих трех вакцин представлены достаточные доказательства того, что они приводят к выработке нейтрализующих антител в достаточных количествах, чтобы обеспечить иммунную защиту, и плацебо россиянам уже никто не вводит.
А вот сколько образуется антител и как долго у вакцинированного человека сохраняется то количество, которого достаточно для защиты от коронавируса — этого пока ученые точно сказать не могут. Пока понятно одно: индивидуальная реакция на прививку тоже играет большую роль.
Тем не менее, если очень хочется удостовериться в наличии антител, можно сделать тест на антитела. При этом надо учитывать следующие моменты:
- Тест на антитела имеет смысл делать после завершения всего курса вакцинации, то есть после введения обеих доз, если вакцина – двухдозная. Это объясняется тем, что у большинства двухдозных вакцин первая инъекция содержит более распространенный вектор. Есть вероятность, что организм уже был с ним знаком – в этом случае он его уничтожит еще на подходе, и антител вырабатываться не будет. Что не делает вакцину неэффективной, ведь есть вторая доза с другим вектором.
- Тест на антитела следует делать не раньше, чем через 42 дня после введения первой дозы. Потому что антитела начинают вырабатываться на 18-21-й день после прививки. Две дозы – 42 дня. Если сделать раньше, есть риск, что результат будет отрицательный только потому, что организм еще просто не успел набрать определяемое количество антител.
- Следует только те тесты, которые показывают антитела IgG к spike-белку (он же S-белок, шиповидный белок) или к RBD-домену (это та часть S-белка, которая связывается с рецепторами ACE2). Это тесты компании «Вектор-Бест», Genetico, Euroimmun, Beckman Coulter. Информацию о том, какая лаборатория какие тесты использует, можно получить на ее сайте или уточнить это у ее сотрудников.
- Тест надо делать только в лаборатории. Тест-полоски для домашнего тестирования не подходят, так как они рассчитаны не для проверки, был ли вакцинирован человек, а для выяснения – болел ли он COVID-19. Точность их невысока, и сами по себе они качественные, а не количественные. Кроме того, не всегда понятно, на антитела к какому из белков коронавируса они дают реакцию.
- Выбирая тест на антитела, лучше предпочесть количественный тест, который покажет, сколько антител есть у вакцинированного человека на данный момент. Почему не стоит делать полуколичественный тест? Он показывает результат, исходя из коэффициента позитивности. То есть, итоговое значение сравнивается с некоторым порогом и результат выдается в виде показателя, превышающего этот порог. Но сам-то порог определяется конкретной компанией, производящей тесты, и даже в разных партиях этих тестов он может быть неодинаковым.
- Решив проследить динамику изменения количества антител во времени после вакцинации, следует использовать только одни и те же тесты одной и той же лаборатории. Во всех остальных случаях результаты сравнивать нельзя.
Выводы
- Плохое самочувствие после вакцинации — вовсе не показатель эффективности иммунного ответа. Судить по тяжести своего состояния о степени полученной защиты от коронавируса нельзя.
- Нет особого смысла идти проверять результат вакцинации, если вакцина доказала свою эффективность. Но если есть желание, можно сделать количественный тест на определение антитела IgG к S-белку. Делать его надо не ранее чем через 42 дня после первой инъекции двухдозной вакцины (или через 21 день после введения однодозной вакцины).
Источник: medaboutme.ru
