Язвенные кровотечения (острые гастродуоденальные язвенные кровотечения – ОГДЯК) — осложнение язвенной болезни желудка и/или двенадцатиперстной кишки, симптоматических (стрессовых и НПВП-индуцированных) язв гастродуоденальной зоны.
Неязвенные кровотечения являются осложнением варикозного расширения вен пищевода и кардиального отдела желудка, геморрагического и (или) эрозивного эзофагита и гастродуоденита, разрывов слизистой эзофаго-кардиального перехода (синдром Меллори-Вейса), опухолей желудка и пищевода, синдрома Делафуа.
Диагностика.
Основными задачами диагностики у пациентов с гастродуоденальным кровотечением являются:
- Верификация кровотечения из гастродуоденальной зоны;
- Оценка степени кровопотери и тяжести состояния пациента;
- Эндоскопическая диагностика локализации и характера источника кровотечения, интенсивности кровотечения, возможности эндоскопического гемостаза и вероятности рецидива кровотечения.
Клинический диагноз гастродуоденального кровотечения устанавливается на основании характерных жалоб, анамнестических данных (наличие в анамнезе язвенной болезни, приема НПВП, цирроза печени, онкопатологии пищевода и желудка; указание на факт гематомезиса, мелены, эпизоды коллаптоидного состояния), данных физикального (симптомы кровотечения из верхних отделов пищеварительного тракта, симптомы кровопотери) и лабораторного исследования (определение уровня гемоглобина и гематокрита), выделения крови и ее дериватов по назо-гастральному зонду.
Что такое язва двенадцатиперстной кишки
Оценка тяжести кровопотери.
Степень кровопотери
Дефицит ОЦК, %
Клинические признаки
Картина красной крови
I степень
Ортостатическая тахикардия (↑ЧСС > 20 в мин)
II степень
(средней тяжести)
+ ортостатическая гипотензия (↓ АДсист >15 мм рт. ст.)
III степень
(тяжелая)
Артериальная гипотензия 80 < АД сист < 100мм рт. ст.
Тахикардия > 100 в мин
Тахипноэ > 25 в мин
IV степень
(крайне тяжелая)
Артериальная гипотензия АД сист < 80мм рт. ст.
Тахикардия (ЧСС> 120 в мин)
Тахипноэ (ЧДД> 30 в мин)
Примечание: в ситуациях, когда имеется несоответствие клинических признаков и картины красной крови следует ориентироваться на показатели, в наибольшей степени отличающиеся от нормы.
Все пациенты с верифицированным гастродуоденальным кровотечением подлежат госпитализации в отделение анестезиологии и реанимации.
В отделении анестезиологии и реанимации пациентам с гастродуоденальным кровотечением устанавливают назогастральный зонд, осуществляют венозный (центральный венозный) доступ, катетеризируют мочевой пузырь.
Все последующие диагностические и лечебные мероприятия проводятся на фоне одновременной инфузионной заместительной терапии. Оценка степени кровопотери и определение программы инфузионной заместительной терапии проводятся совместно хирургом и анестезиологом-реаниматологом.
ВЫЛЕЧИЛА ЯЗВУ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ БЕЗ ЛЕКАРСТВ, натуральными средствами.
Стратегия заместительной терапии острой кровопотери
Степень
кровопотери
Объем инфузий по отношению к дефициту ОЦК
Фактический объём
инфузии, мл
Качество инфузии
(соотношение компонентов)
I
Кристаллоиды (80%)+коллоиды (20%)
II
Кристаллоиды (60%) + коллоиды (20%) + СЗП (20%)
III
Кристаллоиды (20%) + коллоиды (30%) +
СЗП (30%) + эр. масса (20%)
IV
Кристаллоиды (20%) + коллоиды (30%) +
СЗП (25%) + эр. масса (25%)
После восполнения ОЦК уровень гемоглобина должен быть выше 100 г/л, гематокрита – выше 30%. Переливание эритроцитарной массы производится из расчета, что 1 доза эритроцитарной массы повышает уровень гемоглобина на 10 г/л.
Эндоскопическая диагностика и эндоскопический гемостаз.
Перед проведением ЭГДС обязательным является промывание желудка через назогастральный зонд «до чистой воды».
В процессе ЭГДС верифицируется локализация источника кровотечения, его характер, интенсивность кровотечения, при остановившемся кровотечении – вероятность его рецидива.
Противопоказанием к ЭГДС при гастродуоденальном кровотечении является агональное состояние больного — крайняя степень нарушения жизненных функций организма больного; решение о невозможности выполнения ЭГДС принимается совместно хирургом и анестезиологом-реаниматологом.
В случае диагностированной кровопотери легкой степени лечебно-диагностическая ЭГДС выполняется под местной анестезией ротоглотки пациента; при среднетяжелой и тяжелой кровопотере состоянии больного показано применение анестезиологического пособия (внутривенный или эндотрахеальный наркоз) в процессе выполнения ЭГДС и проведения эндоскопического гемостаза.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном язвенном кровотечении.
Оценка локального гемостаза при гастродуоденальном язвенном кровотечении проводится по классификации J.A. Forrest:
Ia – продолжающееся артериальное кровотечение
lb – продолжающееся венозное или капиллярное кровотечение
IIa – кровотечение остановилось, четко видимый тромбированный сосуд в крае или дне язвы
lIb – кровотечение остановилось, имеется плотно фиксированный сгусток в дне язвы
IIc — кровотечение остановилось, гематин в дне язвы
III — отсутствуют признаки состоявшегося кровотечения, наложения фибрина в дне язвы.
В зависимости от эндоскопической картины диагностическая эзофагогастродуоденоскопия трансформируется в лечебную.
При продолжающемся кровотечении (Forrest Ia, Ib) показано применение комбинированного эндоскопического гемостаза при сочетании следующих методов:
1. инфильтрация 0,01% раствора адреналина;
2. аргоно-плазменная коагуляция;
При остановившемся кровотечении (Forrest IIa, IIb) с целью профилактики рецидива кровотечения применяют методы превентивного эндогемостаза: инфильтрация 0,01% раствора адреналина, аргоно-плазменная коагуляция, орошение нитратом серебра, эндоклиппирование (в моноварианте или в комбинации).
При эндоскопической картине Forrest IIc проведение превентивного эндогемостаза не показано.
На основании клинико-эндоскопической оценки определяется степень риска рецидива кровотечения. Критериями высокого риска рецидива кровотечения являются:
а) кровопотеря тяжелой и крайне тяжелой степени на момент госпитализации;
б) эндоскопическая картина Forrest la, lb, IIa;
в) размеры язвенного дефекта в желудке более 2,5 см, в двенадцатиперстной кишке – более 1,5 см.
После применения эндоскопических методов остановки кровотечения или превентивного эндогемостаза проводится динамический эндоскопический контроль. Повторные ЭГДС выполняются вне зависимости от наличия или отсутствия клинических признаков рецидива кровотечения. При высоком риске рецидива кровотечения повторные ЭГДС (и – при необходимости – эндогемостаз) выполняются каждые 2 часа. При низком риске рецидива кровотечения повторная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном неязвенном кровотечении.
Продолжающееся кровотечение из варикозно расширенных вен пищевода и желудка:
При видимом дефекте стенки вены во время эзофагогастродуоденоскопии проводится инфильтрационный гемостаз 20% раствором глюкозы; эндоскопическое лигирование кровоточащей вены пищевода при варикозе III степени и достаточном наполнении вен.
При невизуализированном дефекте стенки вены пищевода или желудка, при невозможности выполнения эндогемостаза производится установка зонда Блэкмора.
Остановившееся кровотечение из варикозно расширенных вен пищевода и желудка: эндоскопическое лигирование вен пищевода при варикозе III степени; при сочетанном варикозном расширении вен пищевода и желудка в первую очередь выполняют лигирование вен желудка, затем — вен пищевода.
Метод эндоскопического гемостаза при кровотечении из опухолей желудка, разрывов слизистой кардии, синдроме Дьелафуа выбирается врачом-эндоскопистом сообразно конкретной клинической ситуации. Контрольная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд (в случае, если не установлен зонд Блэкмора).
Консервативное лечение.
Консервативное лечение пациентов с гастродуоденальными кровотечениями включает в себя: заместительную терапию острой кровопотери (см. выше), введение ингибиторов желудочной секреции, системную гемостатическую терапию.
Терапия ингибиторами желудочной секреции включает в себя введение эзомепразола, омепразола по схеме: 80 мг в/в болюсно, затем — в виде инфузии 8 мг/час в течение 72 часов; затем переход на таблетированные формы данных препаратов в дозировке 40 мг/сут.
Обязательным компонентом системной гемостатической терапии является транексамовая кислота в дозировке до 2 г/сут.
Хирургическая тактика.
Основа хирургической тактики при гастродуоденальных кровотечениях язвенной и неязвенной этиологии – консервативный гемостаз на фоне динамического эндоскопического контроля и эндогемостаза.
Показанием к проведению экстренного оперативного вмешательства является продолжающееся кровотечение (в том числе и рецидивное) при неэффективности эндоскопических методов гемостаза (для кровотечений из варикозно расширенных вен пищевода и желудка – при неэффективности гемостаза на фоне установленного зонда Блэкмора). Интенсивная терапия по подготовке к экстренному хирургическому вмешательству проводится на операционном столе, являясь элементом анестезиологического пособия.
Однократный рецидив кровотечения в стационаре не является прямым показанием к экстренной операции. Обоснованным в такой ситуации будет повторное выполнение эзофагогастродуоденоскопии с проведением эндоскопического гемостаза на фоне активной противоязвенной, гемостатической терапии.
Срочная операция выполняется в течение 24-48 часов после первичного эндоскопического гемостаза больным с язвенным гастродуоденальным кровотечением при наличии объективных признаков сохраняющегося на фоне консервативного лечения и эндогемостаза высокого риска рецидива кровотечения. Необходимость и возможность выполнения срочной операции определяется следующими критериями: наличие язвенного анамнеза, наличие других осложнений язвенной болезни, тяжестью состояния больного по общесоматическому статусу с учетом возраста и сопутствующей патологии. Срочная операция проводится на фоне компенсации постгеморрагических расстройств после предоперационной подготовки.
Объем оперативного вмешательства при гастродуоденальных язвах, осложненных кровотечением – дистальная резекция 2/3 – ¾ желудка с удалением или экстерризацией кровоточащей язвы.
Объем оперативного вмешательства при неязвенных кровотечениях (продолжающееся кровотечение при неэффективности эндогемостаза), а также при продолжающемся язвенном кровотечении у пациентов крайне высокого операционного риска – гастро- (дуодено-) томия с прошиванием кровоточащих сосудов на протяжении.
Подписывайтесь на наш Telegram канал!
Источник: volynka.ru
Язвенная болезнь 12п. кишки
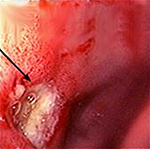
Язвенная болезнь 12-ти перстной кишки — это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение. Диагностика включает гастроскопию с биопсией, рентгенографию желудка, уреазный дыхательный тест. Основные направления лечения — эрадикация хелокобактерной инфекции, антацидная и гастропротективная терапия.
МКБ-10
K26 Язва двенадцатиперстной кишки



- Причины
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение язвенной болезни двенадцатиперстной кишки
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15% населения (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины

Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство. Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме выделяют острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать:
- латентно (без выраженной клиники),
- легко (с редкими рецидивами),
- среднетяжело (1-2 обострения в течение года)
- тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается:
- По морфологической картине: острая или хроническая язва.
- По размеру: небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера.
Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст.
После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки.
Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.

Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании.
Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа.
Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика

При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
- Гастроскопия. Эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При ФГДС возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
- Рентген желудка. При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв.
- Выявление хеликобактерной инфекции. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест.
- Лабораторные методы. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
- Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней.
- Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды.
- Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки.
- Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Прогноз и профилактика
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник: www.krasotaimedicina.ru
Язвенная болезнь и беременность
Язвенная болезнь – многофакторное, хроническое, циклически протекающее заболевание, с разнообразной клинической картиной и изъязвлением слизистой оболочки желудка и двенадцатиперстной кишки в период обострения.

Язвенная болезнь встречается у одной из 4000 беременных. Возможно, что приводимые данные занижены, поскольку диагностика этого заболевания в период беременности немного затруднена. Однако, существует мнение о том, что риск развития язвенной болезни во время беременности существенно снижается.
Существует классификация язвенной болезни по форме:
и по локализации:
- язвенная болезнь желудка;
- язвенная болезнь двенадцатиперстной кишки.
Согласно современным представлениям, ведущую роль в развитии заболевания играет спиралевидная бактерия Helicobacter pylori. 80-85% жителей России являются носителями хеликобактерий, но заболевают язвенной болезнью не все. Для развития заболевания необходимы дополнительные факторы:
- психоэмоциональные стрессы, депрессии;
- отягощенная по язвенной болезни наследственность (у близких родственников);
- неправильное питание, злоупотребление острой, грубой пищей, алкоголем и курением;
- бесконтрольный и небрежный прием лекарственных средств (аспирин, НПВС, гормональные препараты).
У беременных с язвенной болезнью обострения наблюдаются чаще в 1 триместре, в весенне-осенний период, за 2-3 недели до родов и в раннем послеродовом периоде. Главный признак болезни – боли в эпигастральной и мезогастральной областях, связанные с приемом пищи. В некоторых случаях язва может протекать бессимптомно.
Боли бывают «голодными», проходящими после приема пищи и, наоборот, возникающими после приема пищи, в зависимости от локализации язвы. Болевой синдром может сопровождаться изжогой, тошнотой, отрыжкой воздухом или съеденной пищей, рвотой. Следует учитывать большую вероятность развития железодефицитной анемии, нарушений стула в виде запоров или диареи.
Самое грозное осложнение язвенной болезни – желудочно-кишечное кровотечение. В случае появления кровотечения резко повышается риск гибели плода и развития осложнений у матери. Как правило, желудочно-кишечное кровотечение является показанием для экстренного хирургического вмешательства.
Иногда именно кровотечение является первым проявлением так называемых «немых» или бессимптомных язв. Классическими признаками желудочно-кишечного кровотечения может быть рвота с примесью крови темного цвета («кофейной гущи»), головокружение, обмороки, бледность кожи. Затем может появиться гипотония, неоформленный стул темного, почти черного цвета. В настоящее время подобные грозные осложнения язвенной болезни во время беременности встречаются все реже, это связано и со своевременной диагностикой (независимо от срока беременности выполняется эзофагогастродуоденоскопия), и с хорошей информированностью о своем заболевании пациенток.
Женщины с язвенной болезнью желудка и двенадцатиперстной кишки во время беременности должны наблюдаться не только у акушера-гинеколога, но и у терапевта (гастроэнтеролога). В весенне-осенний период, при осложнении течения беременности развитием токсикоза, за 2 недели до родов и в раннем послеродовом периоде целесообразно проводить курс профилактической противоязвенной терапии.
При назначении лечения обязательно учитывается возможное влияние препарата на плод и тонус матки. Медикаментозная терапия показана при отсутствии эффекта от соблюдения диеты 1-1б, включения так называемых «пищевых» антацидов, минеральных вод Ессентуки 4, 17, «Миргородская» и угрозе развития осложнений.
Обострение язвенной болезни должно быть подтверждено клинически, а также лабораторными, эндоскопическими методами. Современный арсенал лекарственных средств включает в себя антациды (Гевискон, Ренни, Маалокс), во 2 триместре возможно использование ингибиторов протонной помпы (Лосек МАПС), спазмолитиков (Дротаверин, Но-шпа) и др. Критерием эффективности лечения является регресс болевого синдрома и явлений диспепсии, отрицательные результаты анализа кала на скрытую кровь, рубцевание язвы при эндоскопическом контроле. Эрадикация (полное уничтожение) хеликобактериоза во время беременности не проводится.
Информацию для Вас подготовила:
Петушинова Василиса Михайловна — врач-гастроэнтеролог, терапевт. Ведет прием в корпусе клиники на Новослободской.
Источник: familydoctor.ru
