Как снять отечность лица? Методы борьбы
Наверняка каждый из нас хоть раз в жизни просыпался с отеком на лице. На это могут быть разные причины, но в первую очередь нужно максимально быстро снять отечность. Часто причинами этого неприятного явления является чрезмерное употребление алкоголя, гормональные изменения в организме и различные заболевания. Быть может, вы выпили слишком много воды, весело провели ночь в компании друзей или у вас нарушена работа почек. Если отеки беспокоят вас регулярно, то обратитесь к врачу.
Давайте более подробно рассмотрим том, как быстро и эффективно снять отечность лица. Существуют определенные методы, эффективность которых доказана уже давно, поэтому выберите тот, который подходит именно вам, и вы сможете значительно быстрее привести себя в порядок и собраться на работу.
1. Кубики льда. Эта методика известна уже давно, а ее эффективность доказана огромным количеством мужчин и женщин. Лед отлично влияет на сосуды, подтягивает кожу и делает ее более упругой. Именно поэтому протирание кожи кубиками льда является эффективным методом решения проблемы отечности лица.
Как убрать ОТЁЧНОСТЬ лица за 15 минут после праздников, алкоголя или сна.
Возьмите чистую минеральную воду без газа, заполните ею формы для льда и оставьте до полного замерзания. Используйте кубики каждый раз, когда появляется отечность. Протирайте кожу по массажным линиям по направлению вверх. Вместо обычной минеральной воды можете дополнительно использовать отвары трав. Для этого вам подойдет ромашка, чабрец, мята, тысячелистник или мелисса.
2. Сырой картофель. Картофель отлично подходит не только для приготовления различных блюд, но и для ухода за кожей лица. Он прекрасно снимает отечность, увлажняет и освежает. Возьмите небольшую картофелину и натрите ее на мелкой терке. Полученную кашицу нанесите на участок, где у вас есть отек.
Можете использовать не сам картофель, а его сок. Для этого натертый картофель оберните чистой марлей и выдавите из него сок в неметаллическую емкость. Смачивайте соком ватные диски и накладывайте их на конкретные участки кожи. Натертый картофель или сок держите на коже не менее десяти минут. После процедуры умойтесь теплой водой без применения косметических гелей или пенок.

3. Пакетики с чаем. Отличная методика, которая позволяет избавиться от отечности за 5 минут. Для этого вам нужно взять пару пакетиков с чаем, который вы выпили. Охладите их, отожмите, и приложите к тем местам, где у вас есть отек. Чайные пакетики можно использовать не только для кожи лица, но и для зоны вокруг глаз.
Применяйте только чистый черный или зеленый чай, без каких либо ароматизаторов и красителей. Некоторые женщины используют чайные пакетики для ежедневного ухода вне зависимости от типа кожи и склонности к отекам. Поэтому вы можете включить в свой уход такой простой и доступный всем метод.
4. Отвар лаврового листа. Если отечность лица является для вас регулярным явлением, то вам необходимо обратить внимание на свой рацион питания состояние здоровья и количество потребляемой воды в сутки. Дополнительно выпивайте легкий отвар лаврового листа, потому как он прекрасно нормализует работу организма и снимает отечность кожи лица. Отвар лаврового листа можно пить на протяжении всего дня небольшими дозами.
Отек лица,как убрать отек с лица
5. Тыква. Небольшой кусочек овоща натирайте на мелкую терку, добавляйте столовую ложку натурального меда и смешивайте ингредиенты до получения однородной массы. Накладывайте маску на очищенное лицо и держите 5-10 минут. Тыква отлично увлажняет кожу, нормализует работу сальных желез и устраняет отечность. Для того чтобы усилить эффект добавляйте чайную ложку крепкого зеленого чая и пару капель масла сладкого миндаля.

6. Контрастное умывание. Еще один метод проверенный временем, который доступен абсолютно всем женщинам и мужчинам. Резкий перепад температуры прекрасно влияет на работу ваших сосудов и имеет общее укрепляющее действие. Для начала умывайтесь холодной водой, а потом горячей. Повторяйте действия несколько раз, выбирая максимально комфортную температуру для вашей кожи.
Результат вы увидите уже через несколько минут. Контрастное умывание также является отличной профилактикой преждевременного старения.
7. Корень петрушки. Возьмите небольшой кусочек корня и натрите на мелкой терке. Добавьте несколько капель натурального домашнего меда. Полученную смесь нанесите на кожу и оставьте на 10 минут. Можете делать компрессы, отжимая натертый корень при помощи медицинской марли.
Вам необходимо смочить в соке ватный диск и наложить на то место, где у вас появился отек. Петрушка также имеет отбеливающее действие, поэтому данная методика отлично подойдет женщинам с пигментными пятнами и покраснениями.
8. Массаж. Отеки можно убрать также при помощи массажа. Нанесите на лицо крем, пройдитесь легкими похлопывающими движениями мочками пальцев по массажным линиям. Таким образом, вы снимите отеки и позволяйте вашему крему питаться еще лучше. Можете вместо крема использовать натуральные растительные масла, которые прекрасно питают и увлажняют кожу, делая ее гладкой упругой и красивой.
9. Аптечные текстильные маски. Этот косметический продукт на сегодняшний день продается практически во всех аптеках. Его стоимость зависит исключительно от компании, которая его производит. Такая маска готова к применению, я для ухода за кожей при помощи данного средства вам не понадобятся какие-то конкретные знания и умения.
Вам просто необходимо распечатать упаковку и нанести готовую маску на очищенную кожу лица. Четко следуйте инструкции и дополнительно консультируйтесь с продавцом аптеки.
10. Отвар из трав. Для приготовления данного средства вам понадобится столовая ложка крапивы или мяты. Залейте траву кипятком и дайте ей настояться минут 40. Теперь возьмите небольшой кусок хлопчатобумажной ткани и смочите ее в отваре. Приложите ткань к коже лица и оставьте на 15 минут. После процедуры нанесите легкий увлажняющий крем.
В зависимости от вашего типа кожи можете выбирать другие виды трав.
— Вернуться в оглавление раздела «Дерматология»
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Источник: meduniver.com
Острый артрит
В большинстве случаев начало воспалительного процесса в суставах протекает остро. Острый артрит легче выявить и пролечить, поэтому при правильном лечении исходом заболевания является полное выздоровление. Некоторые виды артритов заканчиваются не выздоровлением, а ремиссией и требуют постоянного врачебного наблюдения. Из этой статьи вы узнаете, что такие заболевания можно успешно лечить, не допуская разрушения суставов. Острые артриты и их последствия хорошо умеют лечить в медицинском центре «Парамита», Москва.
Острый артрит – что это такое
Это воспалительный процесс в суставной полости, протекающий с ярко выраженными симптомами. Если воспаление развивается в одном суставе, то носит название моноартрита, в двух — трех – олигоартрита, при множественном поражении — полиартрита.
Заболевание может развиваться в любом возрасте у мужчин и женщин. Отдельные его виды чаще поражают женщин (ревматоидный артрит) или мужчин (реактивный артрит). Код по Международной классификации болезней 10-го пересмотра (МКБ10) М13.9 (другие неуточненные артриты).
Большинство острых артритов заканчиваются полным выздоровлением. Но некоторые виды после окончания острого периода переходят в хроническую форму и продолжают медленно прогрессировать с разрушением хрящевой ткани. Любой нелеченый артрит также может принять хроническое течение с чередованием обострений и ремиссий и постепенной утратой суставной функции.
Причины острого артрита
Причины развития данной патологии могут быть разными:
- Травма. При закрытой травме поврежденные клетки реагируют выделением провоспалительных (поддерживающих воспаление) веществ. Это приводит в развитию асептического (без инфицирования) серозного (негнойного) воспаления сустава. Чаще всего травмируется колено.
- Проникновение в суставную полость инфекционных возбудителей. Инфекция может попадать в сустав при открытых травмах, из расположенных рядом гнойников или из отдаленных очагов инфекции. Все инфекционные возбудители делятся на:
- неспецифические – в основном это представители условно-патогенной микрофлоры, обитающие на соприкасающихся с внешней средой поверхностях тела – коже и слизистых; при определенных условиях они становятся патогенными (золотистый стафилококк, стрептококк, пневмококк и др.); эти возбудители могут вызывать, как серозные, так и гнойные острые артриты;
- специфические – сустав инфицируется при какой-то общей инфекции – бруцеллезе, туберкулезе, гонорее и др.
- Инфекционно-аллергические процессы – с развитием аллергической реакции на инфекцию или на токсические продукты, выделяемые инфекционными возбудителями (реактивный артрит).
- Аутоаллергии. Заболевание начинается после попадания в организм инфекции, развития на нее аллергии, после чего потом происходит сбой в работе иммунной системы и развитие аллергии на собственные суставные ткани (ревматоидный артрит).
- На фоне общего заболевания — острый артрит развивается на фоне псориатического, подагрического.
Предрасполагающие факторы, способствующие развитию заболевания: профессиональная деятельность, связанная с тяжелыми физическими перегрузками или частыми травмами (спортсмены, грузчики), переохлаждения, малоподвижный образ жизни в сочетании с лишней массой тела. Для инфекционно-аллергических и аутоаллергических артритов основным предрасполагающим фактором является отягощенная наследственность (аналогичные заболевания у близких родственников).
Симптомы острого артрита
Острый артрит имеет характерные симптомы, поэтому его трудно с чем-то спутать.
Первые признаки
Начальные симптомы острого артрита: повышение температуры тела, недомогание, слабость, головная боль. При серозном воспалении эти симптомы могут быть выражены незначительно, при гнойном – ярко. Кожа над пораженной областью отекает, краснеет, становится горячей на ощупь. Болевой сидром выражен, особенно, если процесс гнойный. Ограничение подвижности из-за боли.
При поражении височно-нижнечелюстного сустава появляются боли в нижней челюсти и нарушение жевания.
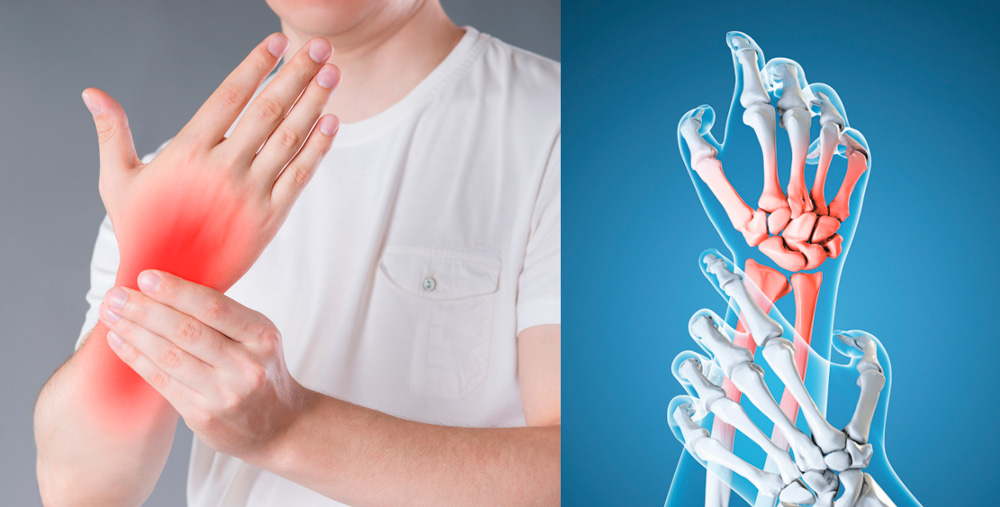
Явные симптомы
Все симптомы нарастают, больной сустав неподвижен из-за боли. Нарастает отечность и покраснение околосуставных тканей. При скоплении в суставной полости большого объема воспалительной жидкости (экссудата) у проводящего обследование врача появляется ощущение движения жидкости под пальцами (флюктуации). При отсутствии медицинской помощи появляется риск развития серьезных осложнений.
Опасные симптомы
За медицинской помощью следует обращаться, если появились следующие симптомы:
- лихорадка в сочетании с отеком, покраснением и болезненностью сустава;
- боль, припухлость и покраснение в одном или нескольких суставах;
- появление вышеперечисленных симптомов через несколько дней после травмы или резкое внезапное обострение всех симптомов, которые ранее были значительно менее выражены;
- сильная суставная боль в суставе, препятствующая сгибанию и разгибанию конечности;
- боли в нижней челюсти и нарушение процесса жевания.
Чем опасно заболевание
Асептический воспалительный процесс может пройти самостоятельно, но, если присоединится инфекция, возможно тяжелое течение заболевания с многочисленными осложнениями и деформацией сустава.
Стадии острого артрита
Любая форма артрита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Стадии острого серозного неосложненного артрита:
- Начальная – воспаление и отек синовиальной оболочки, скопление в суставной полости серозного содержимого. Кожа над суставом отекает, краснеет, появляется боль (от умеренной до сильной);
- Развернутая – нарастание всех признаков воспаления без значительного разрушения тканей сустава. Но на клеточном уровне разрушения имеются. Боли нарастают, конечность сгибается с трудом;
- Восстановительная — постепенное стихание острого воспаления и риск разрастания внутри сустава соединительной ткани, что приведет к нарушению суставной функции. Поэтому очень важно правильное проведение реабилитации.
Стадии острого гнойного артрита:
- Начальная – в суставной полости появляется гной, пока еще не разрушающий сустав. Симптомы: высокая температура, отечность и болезненность, больно пошевелить конечностью. На рентгенографии выявляется расширение суставной щели из-за нарастающего объема гноя. Прилегающие ткани могут быть не изменены, но иногда вокруг сустава образуются гнойники, при этом состояние больного резко ухудшается.
- Развернутая – разрушаются мягкие ткани внутри сустава: синовиальная оболочка, связки, сухожилия мышц. Конечность неподвижна из-за сильнейших болей. Эта стадия может протекать, как с поражением, так и без поражения околосуставных тканей.
- Деструктивная – разрушается хрящевое покрытие сустава и расположенная под ним кость. На рентгенограмме просматривается очаговое разрушение хряща и кости, сужение суставной щели. Деструкция может протекать без проникновения гноя в окружающие ткани, с образованием абсцессов и флегмон, а также с прорывом гноя на поверхность тела и образованием свищей.
- Конечная – при своевременно начатом лечении можно остановить гнойный воспалительный процесс на любой стадии. В зависимости от того, насколько далеко зашло разрушение сустава, возможно полное выздоровление или частичное нарушение функции сустава.
Функция в значительной степени может быть восстановлена при проведении реабилитационных мероприятий. При отсутствии лечения развивается полная неподвижность сустава (анкилоз).
Возможные осложнения
Любые артриты опасны. А гнойный артрит – это еще и риск для жизни больного. При отсутствии адекватное лечения возможны следующие осложнения:
- развитие стойких нарушений суставной функции с его неподвижностью и инвалидизацией;
- переход острого воспаления в хроническое с обострениями артрита и постепенным разрушением суставных тканей;
- тяжелые гнойные местные (абсцессы, флегмоны) и общие (сепсис) осложнения с угрозой жизни больного.
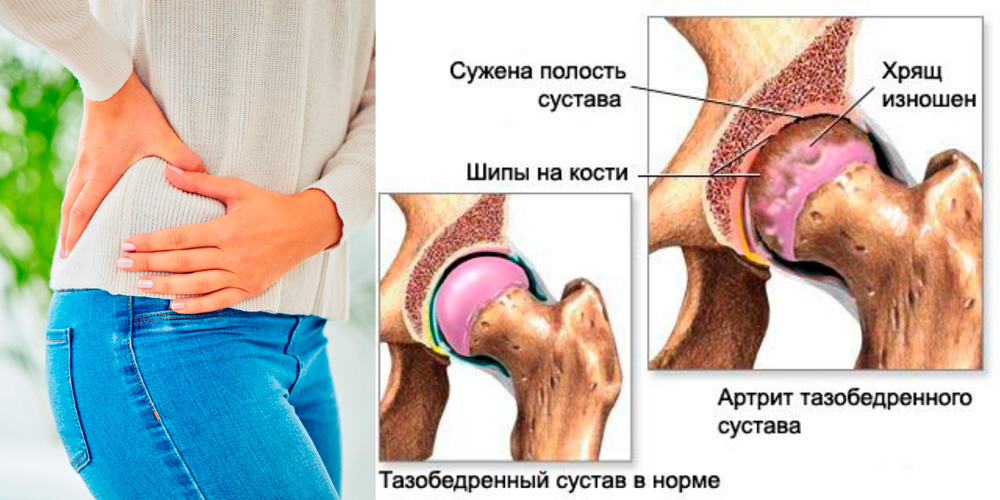
Первая помощь больному при осложнении
- принять обезболивающее (Анальгин, Пенталгин, Найз – если повышена температура, то эти лекарства подействуют и как жаропонижающее) и успокоительное (настой валерианы или пустырника, Валокордин);
- нанести на больной сустав любую обезболивающую мазь или гель — Диклофенак, Пенталгин и др.
- вызвать врача на дом; если очень высокая температура, то лучше вызвать скорую помощь;
- лечь и принять положение, максимально уменьшающее боль.
При подозрении на гнойный артрит врач направит вас в хирургическое отделение больницы. Не отказывайтесь от госпитализации – на кону может стоять не только ваше здоровье, но и жизнь.
Клинические формы острого артрита
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Каждый вид артрита имеет как общие с остальными видами клинические симптомы, так и собственные отличительные особенности.
Травматический острый артрит
Даже при небольших травмах и перегрузках нарушается работа клеток синовиальной оболочки сустава, в ответ они вырабатывают активные действующие вещества (простагландины, цитокины), поддерживающие воспаление. Чаще всего при закрытых травмах артрит имеет асептический характер и проявляется в виде небольшой припухлости и болезненности сустава. Но в суставную полость может попасть инфекция. Это происходит при открытых ранах или с током крови из отдаленных очагов инфекции, например, из ЛОР-органов (тонзиллиты, гаймориты), кариозных зубов и др., что становится причиной развития острого неспецифического артрита, в том числе гнойного.
Асептическое воспаление может пройти самостоятельно без последствий, но иногда при этом все же остаются изменения, приводящие к нарушению функции сустава. Поэтому заболевание необходимо лечить под контролем врача с последующим проведением реабилитации.
Острый гнойный артрит (неспецифический)
Присоединение неспецифической (патогенной и условно-патогенной — постоянно обитающей на поверхности тела человека) инфекции к любому виду артрита проявляется ухудшением общего состояния. Артрит может иметь серозный или гнойный характер. При серозном (негнойном) слегка повышается температура тела, усиливается покраснение и отек околосуставных тканей. При назначении антибактериальной терапии заболевание заканчивается полным выздоровлением. Если не лечить, то в результате процесс может переходить в гнойный.
Гнойный артрит – это тяжелое общее заболевание, сопровождающееся высокой лихорадкой, ознобом, головной болью, недомоганием. Одновременно появляется покраснение и отечность тканей над суставом с сильной болью и невозможностью движения в конечности.
Заболевание требует экстренной госпитализации в хирургическое отделение больницы с последующей длительной реабилитацией в амбулаторных условиях.
Острый инфекционный артрит (специфический)
Инфекционные специфические артриты протекают по-разному, в зависимости от вызвавшего его возбудителя. Так, гонорейный артрит протекает остро, с лихорадкой, покраснением и отеком сустава. Остро протекают вирусные артриты (при парвовирусной инфекции, хронических гепатитах, краснухе), но клиническое течение их доброкачественное, заканчивающееся, как правило, благоприятным исходом.
Острый подагрический артрит
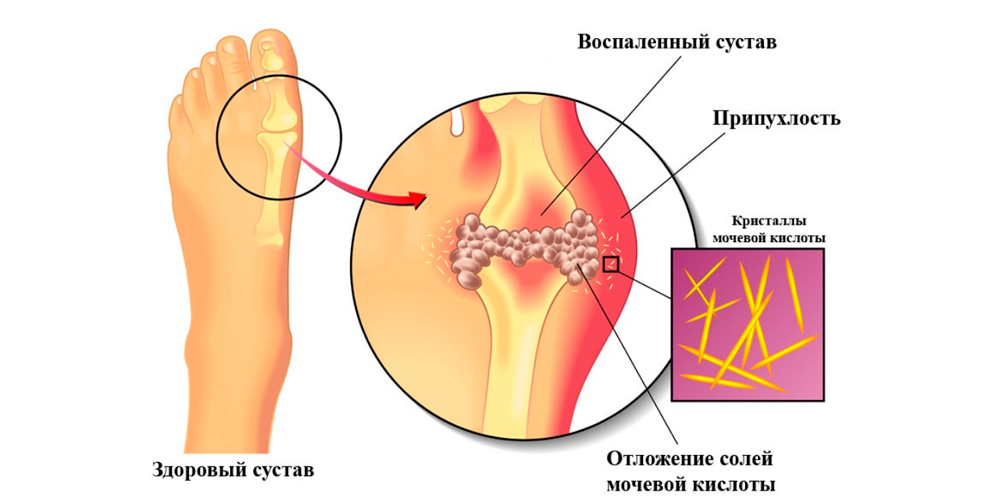
После первого же приступа острого подагрического артрита необходимо обратиться к врачу (лучше сразу к ревматологу), провести обследование и придерживаться всех рекомендаций специалиста, иначе со временем нарушаются суставные функции.
Острый реактивный артрит
Этот вид артрита развивается через 1 – 1,5 месяца после перенесенной мочеполовой, кишечной или ЛОР-инфекции. Воспаление имеет серозный (негнойный) характер с асимметричным поражением нескольких суставов, в том числе, коленного и нижней челюсти. Имеется склонность к рецидивированию и появлению хронических болей. Поэтому очень важно вовремя выявить и пролечить инфекцию, а также провести реабилитационные мероприятия.
Острый ревматоидный артрит
Заболевание обычно протекает хронически и начинается постепенно. Но иногда встречаются и острые воспалительные процессы с резким отеком и покраснением пораженных тканей, сильными болями и нарушением движений. И если при медленном незаметном начале чаще поражаются мелкие суставы кисти и стопы, то при остром артрите обычно происходит симметричное поражение одного – двух крупных суставов.
Острый ревматоидный артрит – это негнойный процесс, но боли могут быть очень сильными. В дальнейшем присоединяется поражение мелких суставчиков и процесс протекает с характерными для заболевания проявлениями, может часто обостряться. Чем раньше больной обращается за медицинской помощью, тем больше у него шансов на сохранение функции суставов.
Острый ревматический артрит
Поражение суставов при ревматизме может возникнуть через 1 – 2 недели после перенесенной инфекции (обычно стрептококковой). Клинически ревматический артрит проявляется небольшим повышением температуры, недомоганием, слабостью, покраснением и отечностью в нескольких симметричных суставах. Боли могут иметь летучий характер. Через некоторое время все эти симптомы полностью исчезают, может оставаться лишь незначительная болезненность в суставах. Но это вовсе не значит, что наступило выздоровление: второй этап – поражения сердца, они гораздо более тяжелые.
Ревматический артрит очень опасен именно осложнениями со стороны сердца, поэтому требует немедленной медицинской помощи, длительного лечения и соблюдения рекомендаций врача.
Локализации
Хруст в суставах — когда стоит беспокоиться
Источник: clinica-paramita.ru
Малярные мешки: что подходит для их устранения, а что нет

Делала лимфодренажные массажи — толку ноль. Как убрать мешки на скулах, которые бывают только у стариков, а у меня с детства?
Какие способы устранения есть и какие зпричины образования малярных мешков – расскажем сегодня в этой статье.
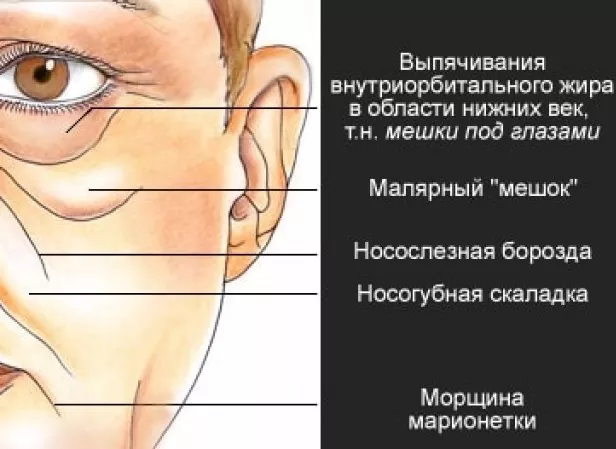
Причины малярных мешков
Чтобы избежать последствий, порой бывает достаточно избавиться от причин.

Что поможет в борьбе с малярными мешками:
1. В домашних условиях – дренирующий массаж, самомассаж. Если не помогает, то обратитесь к специалисту.
2. Любые физиопроцедуры, направленные на дренирование застоя лимфы и воды в малярном мешке.
В некоторых случаях помогает сфокусированный ультразвук (Альтера и т.п.), но яркий эффект будет не у всех. РФ-лифтинг, микротоки, терапевтические лазеры – любые методики, улучшающие кровобращение, будут уменьшать отечность. Эффект короткий, но если человек склонен к отекам, это хороший вариант регулярного ухода.
3. Использование объемных методов. Инъекции с препаратом Радиес (гидроксиопатит кальция). Этот метод используется при опущении тканей.
4. Использование ферментов, введение их инъекционно. Это позволяет рассосать малярный мешок, если там раньше была гиалуроновая кислота, то уменьшится гидрофильность, фиброз тканей и их видимость. Это не одноразовая терапия, и после неё могут быть выражены отёки и синяки, которые будут заметны на протяжении 1-2 недель.
Если проблема не решается вышеперечисленными методами, то поможет пластическая хирургия.
С нашей пациенткой Юлианой был использован липофилинг. Полную историю можете прочитать по ссылке.

Среди методов пластики можно применить блефаропластику, кантопексию, эндоскопическую подтяжку лба, верхней трети лица, подтяжку лица. Все эти методы направлены на подтяжку и (или) фиксацию, но разными способами. В некоторых случаях применяется липоаспирация. Имеются противопоказания, проконсультируйтесь с врачом.
Коррекция малярных мешков
| Коррекция малярных мешков на аппарате лифтера | 10000 |
| Липофилинг средней зоны лица с коррекцией малярных мешков | 180000 |
| Инъекции мезоай | 17000 |
| Инъекции мезоскульпт | 17000 |
Источник: cosmetic-clinic.ru
