Высокохолестериновыми продуктами пугают и медики, и диетологи, но так ли страшен черт? Разберемся, что такое холестерин, для чего нужен, из-за чего повышается и стоит ли избегать.
Высокохолестериновыми продуктами пугают и медики, и диетологи, но так ли страшен черт? Разберемся, что такое холестерин, для чего нужен, из-за чего повышается и стоит ли избегать.
Что такое холестерин?
Слово «холестерин» имеет греческое происхождение и дословно переводится как «твердая желчь» (впервые он был обнаружен в желчных камнях). Холестерин циркулирует в крови и служит строительным материалов для всех клеток организма (его можно найти в мозге, печени, мышцах). Кроме того, это вещество принимает участие в выработке половых гормонов.
Холестерин транспортируется в крови в комплексных соединениях двух видов: липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). Неправильное соотношение этих соединений вкупе с общим высоким уровнем холестерола может привести к развитию серьезных сердечно-сосудистых заболеваний. Но вместе с тем холестерин является жизненно важным компонентом для организма человека, так как он участвует в метаболизме клеток, помогает работе мозга и производству желчных кислот, снабжает ткани антиоксидантами.
КАК снизить ХОЛЕСТЕРИН : простые способы. Нужна ли ДИЕТА для СНИЖЕНИЯ уровня холестерина в крови.
Запомните:
- «плохой» холестерин — это ЛПНП (отличается низкой плотностью)
- «хороший» холестерин — это ЛПВП (имеет высокую плотность)
«Плохой» холестерин нужен организму так же, как и хороший, но в пределах допустимой нормы. Согласно официальным рекомендациям Европейского общества атеросклероза:
- Общий холестерин в крови должен быть меньше 5 ммоль/л;
- Холестерин липопротеидов низкой плотности — меньше 3 ммоль/л;
- Холестерин липопротеидов высокой плотности — больше 1,5 ммоль/л;
- Триглицериды — меньше 2,0 ммоль/л.
Продукты, содержащие холестерин
1. МАРГАРИН («плохой» холестерин)
Это продукт относится к категории так называемых трансжиров. Маргарин — это твердый, растительный гидрогенизированный жир, вредный как для здорового, так тем более для больного человека.
Процесс гидрогенизации (превращения жидких растительных масел в твердые жиры) применяется для удешевления продуктов питания, а также же с целью увеличить срок хранения. Как это происходит простыми словами: дешевое растительное масло смешивают с катализатором (окись никеля), заливают в реактор, накачивают водородом и нагревают до температуры 200-300 градусов Цельсия, позже добавляют эмульгаторы и крахмал. Чтобы убрать неприятный запах, обдают паром, и отбеливают, так как маргарин изначально получается серого цвета. Потом добавляют ароматизаторы и красители.
Полученные жиры являются трансизомерами жирных кислот, которые организм не усваивает, а вместо этого встраивает в клеточные мембраны вместо насыщенных жиров. Из-за регулярного употребления маргарина в организме может произойти сбой: снижается иммунитет, развиваются сердечно-сосудистые заболевания, диабет, начинается ожирение, портятся клеточные мембраны, снижается зрение.
4 продукта, которые СНИЖАЮТ ПЛОХОЙ ХОЛЕСТЕРИН Скажи ХОЛЕСТЕРИНУ НЕТ !
2. СУБПРОДУКТЫ («плохой» холестерин)
Мозги из всех субпродуктов являются одними из самых холестериносодержащих. В 100 граммах продукта — от 770 до 2300 мг холестерина. Стоит отметить, что наравне с этим они содержат лецитин, необходимый для правильного обмена веществ, витамины и микро- и макроэлементы (кальций, магний, натрий, фосфор, железо и йод).
Следом за мозгами идут почки: говяжьи, к примеру, содержат до 1100 мг холестерина на 100 граммов. Свиные — не меньше.
На третьем месте по уровню холестерина среди субпродуктов оказывается печень: около 440 мг на 100 граммов продукта.
3. ЯИЧНЫЕ ЖЕЛТКИ («плохой» холестерин)
В яичном желтке действительно содержится много холестерина (около 1000 мг на 100 гр. продукта), но он наименее вреден за счет того, что уравновешивается лецитином, который находится в том же желтке. Сколько допустимо есть яиц, чтобы не превысить норму холестерина в организме? Всемирная организация здравоохранения (ВОЗ) считает, что количество яиц, получаемых из всех продуктов питания (выпечка, соусы, яйца в чистом виде), не должено превышать 10 шт. в неделю.
4. РЫБА («хороший» холестерин)
Вы будете удивлены, но мойва и карп содержат больше холестерина, нежели свинина и свиное сало. На 100 граммов мойвы приходится 340 мг холестерина, на 100 граммов карпа – 270. Но едва ли это значит, что здоровому человеку стоит отказаться от рыбы, которая содержит также ценные витамины и минералы (в частности фосфорную кислоту).
5. КРЕВЕТКИ (и «хороший», и «плохой» холестерин)
Креветки считаются одними из самых холестериновых морепродуктов. Из 100 граммов креветок мы получаем около 150 мг холестерина, то есть суточную норму.
Здоровый человек может позволить себе небольшую порцию креветок два раза в неделю. Ведь они богаты белком, йодом, жирорастворимыми витаминами А, К, Е, D, а также калием, магнием, цинком. Но людям с повышенным уровнем холестерина придется от них отказаться.
6. СЛИВОЧНОЕ МАСЛО («плохой» холестерин)
Сливочное масло в зависимости от жирности содержит от 140 до 190 мг холестерина 100 граммов продукта. Чтобы получить суточную норму, достаточно съесть одно большое пирожное с масляным кремом.
Тем не менее умеренное употребление натурального сливочного масла (10-20 граммов) не навредит организму, а наоборот скажется благотворно (к примеру, на состоянии кожи, волос и ногтей).
7. СЫР ВЫСОКОЙ ЖИРНОСТИ («плохой» холестерин)
К примеру, Адыгейский сыр не только не повышает уровень холестерина в организме, но даже благодаря своей структуре снижает. Уникальность продукта заключается в смеси в определенной пропорции двух видов молока — овец и коров. Такой сыр даст организму все полезные вещества (витамины, белки и минералы) и вместе с тем не повысит холестерин. Что крайне важно, так как это вещество мы получаем в довольно немалых количествах с другими продуктами.
8. ИКРА РЫБ («хороший» холестерин)
Черная, красная и икра мойвы содержат одинаковое количество холестерина — около 100 мг на 100 граммов икры. Вместе с тем рыбья икра богата такими веществами, как Омега-3, Омега-6 и лецитин, которые нейтрализуют холестерин.
Несмотря на всю полезность икры за счет витаминов и минералов увлекаться ею не стоит: при солении используются соль, растительное масло и другие консерванты вроде глицерина, сорбиновой кислоты и бензоата натрия.
9. СВИНИНА (жареное — «плохой» холестерин)
100 граммов свиного мяса содержат около 100 мг холестерина (более постное — 88 мг). В это связи выбирать лучше менее жирные кусочки и не жарить их, а запечь в духовке или мультиварке.
Отказываться от продуктов животного происхождения из-за высокого содержания холестерина не стоит, ведь они несут в себе также большое количество полезных веществ. Но их потребление рекомендуется ограничить.
10. СЛИВКИ («плохой холестерин)
Замыкают десятку лидеров сливки. При средней жирности в 20% они поставляют человеку около 70 мг холестерина (100 граммов продукта). Поэтому употреблять их как самостоятельный напиток не стоит, но можно добавлять в соусы или напитки (кофе, молоко).
С пищей в организм человека поступает только 20% холестерина, основная же его масса — 80% — вырабатывается печенью. Это вещество принимает участие в печено-кишечном круговороте: желчь, в составе которой находится холестерин, поступает в тонкую кишку, из которой частично поступает в толстую кишку, а частично опять возвращается в печень. При каждом цикле лишний холестерин удаляется с каловыми массами. Так происходит при здоровой печени. Но если орган дает сбой, то вывод желчи уменьшается, а холестерин начинает скапливаться в крови и тканях, что увеличивает риск развития атеросклероза и образования камней в желчном пузыре.
Получается, «запасы» холестерина в организме в большей степени зависят от состояния печени. Даже если он хоть немного беспокоит, врачи рекомендуют начать соблюдать диету и периодически принимать гепатопротекторы, можно с удхк. Из названия понятно, что эти препараты служат защитой для печени от тех негативных воздействий, которые человек ей регулярно организует.
Возвращаясь к холестерину, и «полезный», и «вредный» он необходим организму. Главное – соблюдать пропорции: больше потреблять первого и меньше второго и в целом не превышать необходимое организму количество холестерина.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Помните: самолечение может вам навредить. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору:
Рейтинг:
4.80
Воронова Наталья Анатольевна Гастроэнтеролог Стаж 18 лет Приём от 2800 руб. Записаться Телефон для записи:
+7 (499) 116-78-59
Источник: vseopecheni.ru
Питание при высоком холестерине
Холестерин представляет собой липид (жироподобное вещество), основная часть которого производится в печени, а остальная поступает из внешней среды с помощью продуктов питания. Он играет роль строительного компонента для клеток всего организма и принимает участие в важных биологических процессах у мужчин и женщин, поэтому важно всегда держать показатель в пределах нормы. Отличным помощником в решении этой задачи является диета при повышенном холестерине.
| ПОСЛЕДСТВИЯ ВЫСОКОГО УРОВНЯ ХОЛЕСТЕРИНА |
Преобладание в питании углеводов и насыщенных жиров увеличивает уровень холестерина и приводит к различным нарушениям и заболеваниям в организме.
Наиболее опасными из них являются:
- атеросклероз с образованием на стенках сосудов бляшек, сужающих просвет вен и артерий, а в некоторых случаях вызывающих полную закупорку;
- сердечно-сосудистые заболевания (инфаркт миокарда, инсульт, гангрена конечностей и другие);
- жировой гепатоз, холестероз, панкреатит, сахарный диабет;
- заболевания желудочно-кишечного тракта;
- повышение артериального давления (гипертония).
- уменьшение в рационе сахаросодержащих продуктов;
- снижение потребления жира и жареной пищи;
- употребление вместо жиров животного происхождения растительных;
- преобладание в меню рыбных изделий;
- снижение количества мясных блюд (в каждой порции должно быть не более 100 гр мяса);
- удаление жира и кожи с мяса перед приготовлением пищи;
- включение в рацион больше овощей и фруктов, за исключением картофеля и бобов;
- приготовление каш из всех злаков, не подлежащих обработке;
- максимальное исключение алкоголя и соли.
- сдобные изделия и сладости (шоколад, арахисовое масло, конфеты ириски, мед, мармелад, сиропы, сахар и фруктоза, пастила, имбирь и арахис в сахаре);
- рыба, мясо жирных сортов в чистом виде и бульоны, приготовленные из них;
- икра, консервы и копчености;
- макароны, манная каша;
- какао и кофе.
Стол №10 предполагает употребление в неделю не более 2 штук. Холестерин содержится не только в сахаре, но и во всех сахаросодержащих продуктах. Гипохолестериновая диета для мужчин и женщин, направленная на уменьшение их количества, исключает сыры, жирную сметану и йогурты, сливочное масло, так как в них обычно добавлено много сахара. При высоком уровне холестерина в крови необходимо полностью исключить из питания полуфабрикаты, выпечку промышленного производства и фастфуды, которые имеют в составе трансжиры и большое количество насыщенных жиров.
Таблица продуктов, содержащих холестерин
Холестерин отсутствует в жирах растительного происхождения. Можно употреблять ягоды, овощи и фрукты. Диета при повышенном холестерине разрешает использовать самостоятельно приготовленные фруктовые соки и компоты без добавления сахара.
Злаки и изделия выпечки
Молочные продукты
- Брокколи, авокадо. Брокколи богата пищевыми волокнами, которые уменьшают уровень холестерина в крови. Вся пища, содержащая грубые волокна, не всасывается стенками кишечника, обволакивает переработанную пищу и выводит ее из организма. Таким образом, ускорение перистальтики кишечника позволяет уменьшать количество поступающегося холестерина с продуктами примерно на 15%. Ежедневно нужно употреблять не менее 400 гр брокколи.
- Грибы вешенки. Грибы вешенки содержат в своем составе статин, поэтому являются аналогами лекарственных препаратов. Они уменьшают синтез холестерина в организме, останавливают образование новых бляшек в сосудах. Суточная потребность в вешенках составляет не менее 9 грамм.
- Сельдь. Сельдь имеет в составе большое количество Омега-3 жирные кислоты, которые при изменении соотношения белковых носителей уменьшают значение показателя холестерина. Достаточно употреблять в день не менее 100 грамм сельди для восстановления просвета в сосудах и выведению жира и холестерина из бляшек.
Пример готовых блюд на день:
- завтрак: гречневая каша, заправленная оливковым маслом, чай без сахара;
- перекус: яблоко;
- обед: куриный суп на 2 бульоне, запеченная рыба с овощами, гранатовый сок;
- полдник: обезжиренный творог;
- ужин: картофель вареный, сельдь, чай без сахара.
Источник: medclinika2.ru
Очищаем сосуды. Что есть и пить при повышенном холестерине
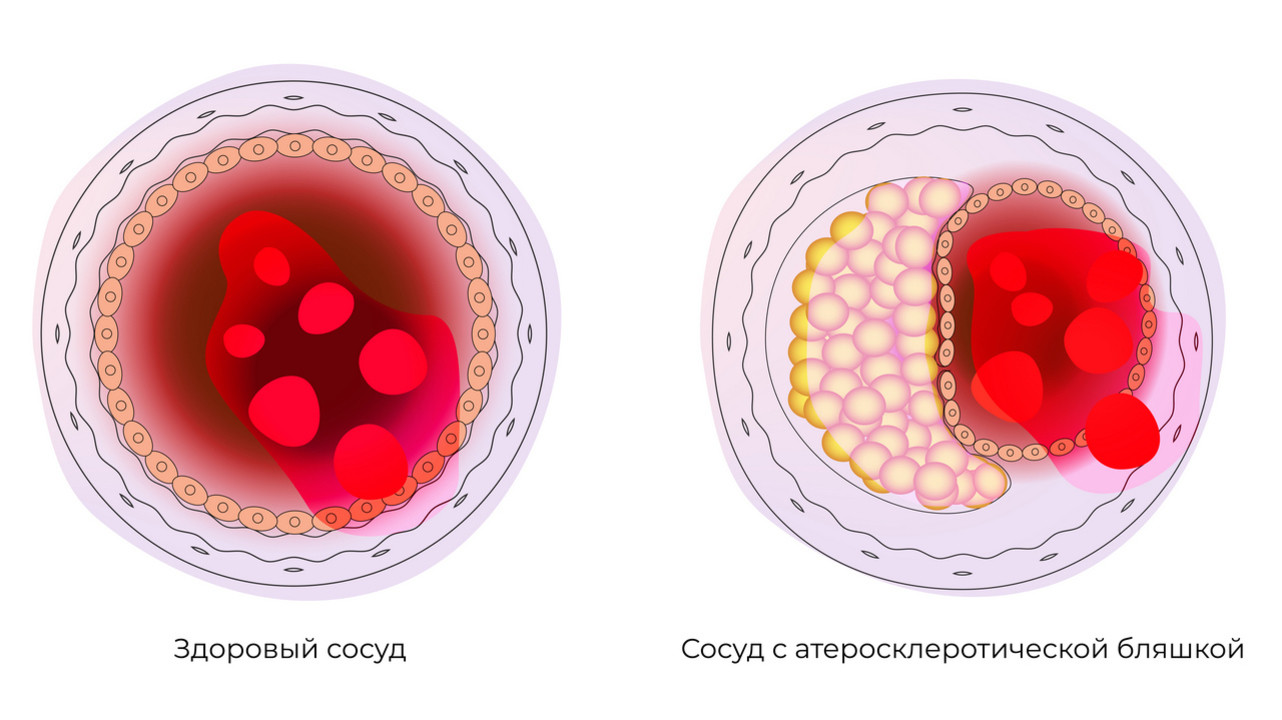
Повышенный уровень холестерина увеличивает вероятность развития атеросклероза – главного врага ваших сосудов. Образующиеся бляшки способны нарушить питание любого органа, что чревато развитием серьезных осложнений. Наиболее подвержены этому процессу сердце и головного мозг.
Сосудистые катастрофы (инфаркт, инсульт) могут не пройти бесследно для организма и ограничить вашу активность. Чтобы помочь сосудам долго и правильно работать, о них стоит заботиться, причем забота эта должна быть всесторонней. Профилактика должна начинаться заблаговременно.
Признаки повышенного холестерина
Длительное время высокий уровень холестерина в крови у некоторых людей может никак себя не проявлять, поэтому после 40 лет рекомендуется 1 раз в год сдавать липидограмму. Это специальный анализ, который определяет уровень триглицеридов (жиров), общего холестерина, а также отдельных его фракций. Оказывается, холестерин может быть не только «плохим» (таким он является в составе липопротеинов низкой и очень низкой плотности), но и «хорошим» (холестерин в составе липопротеинов высокой плотности). Поэтому так важен баланс.
Первые симптомы обычно появляются через многие годы после начала развития атеросклероза, отложения холестериновых бляшек в артериях. Этот процесс может приводить к развитию ишемической болезни сердца, инфаркта, инсульта, поражениям периферических артерий. Такие проявления, как одышка, боли в грудной клетке, нарушение координации, изменение речи и т.д. свидетельствуют о далеко зашедшем патологическом процессе. А ведь самое главное в поддержании здоровья – это позаботиться о своем организме заблаговременно (до развития органических изменений). Важна комплексная профилактика, направленная на устранение причины повышенной атерогенности плазмы крови.
Причины повышенного холестерина
Примерно 80% холестерина в организме синтезируются в печени, остальные 20% поступают с продуктами питания. Если этот баланс смещается в ту или иную сторону, возможно повышение индекса атерогенности.
Повышенная концентрация «вредного» холестерина в организме обычно связана со следующими предрасполагающими факторами и обстоятельствами:
- избыточная масса тела и ожирение, причем особое значение играет объем талии, т.к. косвенно отражает количество абдоминального жира в организме (норма этого показателя для женщин до 88 см, а для мужчин – до 102 см);
- питание жирной пищей – речь идет преимущественно о животных жирах, которые богаты насыщенными жирными кислотами (в суточном рационе должно быть до 15% жиров, но большая часть из них должна приходиться на ненасыщенную фракцию – растительные масла, морепродукты и рыба);
- малоподвижный образ жизни – чем меньше человек двигается, тем выше вероятность прикрепления «плохого» холестерина к стенкам сосудов и повышенного риска атеросклероза;
- возраст 50+ — особенно рискуют женщины, вступившие в менопаузу, т.к. в репродуктивном возрасте эстрогены оказывали дополнительное защитное воздействие на сосуды, но и мужчины уязвимы, поэтому профилактика важна для обоих полов;
- отягощенная наследственность – если ближайшие родственники страдали атеросклерозом или ранними инсультами/инфарктами, следует регулярно проверять уровень холестерина в крови и при повышенной концентрации даже в отсутствие клинических признаков соблюдать диету и не только;
- курение (пассивное и активное) – сосудистую стенку повреждают как никотин, так и продукты горения.
Очевидно, что на возраст и наследственность влиять нельзя – это немодифицируемые факторы риска. Однако на все остальные можно воздействовать, чтобы свести их неблагоприятное влияние к минимуму. Именно в этом и заключается профилактика. Правильное питание, отказ от курения и двигательная активность (не менее 30 минут пеших прогулок в день) помогут сосудам нормально функционировать.
Что повышает холестерин в крови
Повысить уровень холестерина может нерациональное питание и проблемы с печенью, где и происходит ресинтез этого вещества. Наиболее опасными продуктами признаны:
- жирные сорта мяса, куриная кожа, субпродукты, колбасы и полуфабрикаты;
- трансжиры – это химически измененные растительные масла, которым придают вид сливочного масла (маргарин). Особенно много трансжиров в кондитерских изделиях;
- жирные виды молочной продукции – отказываться от такой еды не стоит, важно соблюдать рекомендованные нормы;
- жареная пища – разогрев масла до чрезвычайно высоких температур приводит к образованию трансжира и канцерогенов;
- легкоусваиваемые углеводы в составе риса, сладостей, газировки, сухих завтраков и т.д. – они провоцируют в организме воспалительные реакции со стороны сосуды, повышая тем самым атерогенность плазмы;
- кокосовое масло – является лидером по содержанию насыщенных жиров, которые приводят к повышению «вредного» холестерина.
Чтобы сделать риски атеросклероза минимальными, важно придерживаться диеты, исключив из меню вредные продукты.
Любые состояния, которые негативно сказываются на состоянии печени, также изменяют холестериновый обмен. Повышают вероятность развития атеросклероза:
- дисфункция печени;
- гепатит;
- жировая дистрофия печени;
- злоупотребление алкоголем;
- работа в химически вредном производстве;
- вдыхание паров бытовой химии и т.д.
По возможности в рамках профилактики следует придерживаться не только диет-меню, но защищать печень от неблагоприятного внутреннего и внешнего влияния.
БАД от повышенного холестерина
Нутрицевтики – новый класс активных пищевых добавок. Среди них отдельно выделяются цитамины – пептидные биорегуляторы. Это комплексы пептидов, нуклеиновых кислот, минералов и витаминов, которые могут проявлять органотропное действие и восстанавливать физиологические функции организма, корректируя уже развившиеся осложнения и предупреждая новые, действуя на причину и следствие.
Отечественные ученые, используя свои и мировые наработки о системе биорегуляции, специально для укрепления сосудов и борьбы с атеросклерозом создали уникальное средство Вазаламин. Этот пептидный биорегулятор получают из сосудов крупного рогатого скота и, поэтому его активные компоненты идентичны строению клеток сосудов человека.
Вазаламин проявляет адресность действия. К клеткам-мишеням он доставляется благодаря процессу трансцитоза, состоящему из 2 фаз – эндо- и экзоцитоза.
- Кишечнорастворимые таблетки всасываются в слизистой тонкой кишки. Мембрана эпителиоцита прогибается внутрь клетки с образованием пузырька, который содержит активные компоненты поступившего цитамина. В этом заключается этап эндоцитоза.
- Затем пузырек в неизменном виде транспортируется к противоположному полюсу клетки и сливается с ее мембраной. Активные компоненты выделяются в окружающее (внеклеточное) пространство. Таким образом реализуется экзоцитоз.
Чередование фаз происходит до тех пор, пока пептидный биорегулятор не достигнет конечной цели – клеток, выстилающих сосудов.

Вазаламин может влиять не только на последствия заболевания, но и на механизмы его развития. Восстановление межклеточного взаимодействия позволяет повысить защитные резервы эндотелиоцитов, помогая им противостоять образованию атеросклеротических бляшек. Одновременно с этим Вазаламин позволяет укрепить сосудистую стенку и предотвратить ее разрушение, улучшить кровоснабжение всех органов. Регулярный прием в сочетании с диетой и помогает снижать атеросклеротические риски и нормализовывать повышенные уровни холестерина.
Вазаламин отличается высоким профилем безопасности. В отличие от аллогенных препаратов, которые пытаются устранить только следствие, в частности нормализовать холестериновый баланс, цитамины хорошо переносятся и не вызывают побочных эффектов.
По своей сути они являются теми веществами, которые необходимы для корректного функционирования клетки – организм человека их ждет, чтобы они справились с возникшими «поломками». Аллопатические препараты всегда чужеродны, поэтому реакция на них может быть различной, они вмешиваются в физиологические процессы, изменяя их ход в другом направлении. Нутрицевтики же являются естественными метаболитами и максимально органично встраиваются в протекающие биохимические реакции, направляя их в нужное русло. Безопасность и эффективность действия подтверждена серией клинических и экспериментальных исследований, о чем выданы соответствующие сертификаты.
Пептидные биорегуляторы помогают снижать повышенные показатели атерогенности плазмы крови. А в сочетании с диетой и другими мерами профилактики дарят здоровье сосудам.

Диета при повышенном холестерине
Для улучшения холестеринового баланса в организме важно правильно питаться. В организм должны поступать полезные продукты и не поступать вредные. Они позволяют увеличить долю липопротеинов высокой плотности («чистильщиков» сосудов) и снизить долю липопротеинов низкой плотности (атерогенных врагов). В питании обязательно должны присутствовать 3 класса веществ:
- Омега-3 полиненасыщенные жирные кислоты, которыми особенно богаты жирная морская рыба, авокадо, растительные натуральные (нежареные) масла.
- Гикозиды – их можно найти в грейпфруте.
- Флавоноиды, содержащиеся в яблоках.
А теперь давайте подробнее о том, как с помощью правильного питания постараться защитить сосуды, и что следует включить в свое меню.
Авокадо
В составе этого овоща много омега-3 кислот, в частности эйкозапентаеновой и декозагексоеновой. Эти вещества предупреждают негативные последствия оксидативного стресса, который запускает процессы старения. Омега-3 кислоты помогают нейтрализовать свободные радикалы, оказывающие повреждающее действие на сосуды. А ведь именно в места повреждения устремляются холестериновые молекулы, которые пытаются «залатать» образовавшиеся дыры. Но вместо пользы приносят только вред – со временем холестериновая бляшка может значительно увеличиться в объеме и привести к закупорке питающего сосуда.
К тому же, авокадо, употребляемое в рамках диеты, богато калием. Конкурируя с кальцием за места связывания, этот минерал предупреждает отложение кальциевых солей, которые делают сосуды хрупкими (снижается эластичность).
Жирная морская рыба
Брокколи
Брокколи – это источник сульфорапана. Это вещество напрямую предупреждает образование атеросклеротических бляшек, поэтому обязательно должно присутствовать в рамках гипохолестериновой диеты.
Ко всему прочему, в брокколи много грубого волокна. На уровне кишечника оно действует как сорбент. Увеличиваясь в объеме, снижает всасывание вредных веществ, в то числе избытка холестерина. К тому же, нормализует кишечную перистальтику. А, значит, у ненужных метаболитов из пищи меньше времени на контакт со слизистой, поэтому больше вероятность того, что они выйдут транзитом из организма.
Грейпфрут
В составе грейпфрута присутствуют гликозиды, которые положительно влияют на сердечную мышцу и состояние внутренней выстилки сосудов, тем самым препятствуя развитию атеросклероза. А наличие витамина Р помогает дополнительно укреплять сосудистую стенку, повышая ее устойчивость к повреждению. Такой комплексный эффект в сочетании со снижением артериального давления проявляется при регулярном употреблении этих цитрусов.
Однако с грейпфрутом стоит быть осторожным, если вы уже принимаете статины – особый класс препаратов, которые необходимы для снижения высокого уровня «плохого» холестерина. Эти препараты метаболизируются в печени особой ферментной системой. А некоторые вещества в составе грейпфрута временно могут инактивировать этот фермент, что повышает вероятность побочных эффектов приема статинов. Поэтому заранее поинтересуйтесь у врача, не изменяется ли метаболизм лекарства при одновременном употреблении с грейпфрутом.
Яблоки
Яблоки – это настоящий кладезь флавоноидов. Они задают холестериновому обмену в организме правильное направление, снижая риск ишемической болезни сердца и других кардиологических патологий. В день рекомендуется съедать 2-3 яблока. Не забывайте о калорийности. Если вы следите за своим весом, то в рамках диеты выбирать стоит кислые или кисло-сладкие сорта.
Источники
- N. Bessonov, A. Sequeira. S. Simakov. Methods of Blood Flow Modelling [Электронный ресурс] // EDP Sciences, 2016.
- KAISER PERMANENTE, HEALTH EDUCATION. High Cholesterol? Here is What You Can Do [Электронный ресурс] // The Permanente Medical Group, 2006.
- National Cholesterol Education Program. High Blood Cholesterol What you need to know[Электронный ресурс] // U.S. DEPARTMENT OF HEALTH AND HUMAN SERVICES Public Health Service, 2005.
- By Dr. Mark Hyman. Food the cholesterol solution [Электронный ресурс] // Hyman Enterprises, LLC. All Rights Reserved, 2018.
Источник: medportal.ru
