Воспаление легких в последнее время стало довольно распространенным заболеванием. На первичных стадиях пневмония очень схожа с ОРВИ, поэтому многие предпочитают не обращаться за помощью к врачу. Пневмония – это инфекционное заболевание, характеризующееся воспалением легочной ткани, поражением альвеол.
Пневмония (воспаление легких) – это острое воспалительное заболевание легких инфекционного характера. Часто развивается на фоне ОРЗ и ОРВИ. Пневмонией болеют пациенты любого пола и возраста. Особенно тяжело эту болезнь переносят пожилые люди и дети. Смертность детей до 5 лет от пневмонии составляет 15% от всех случаев заболевания во всем мире.
Она находится на 5 месте в списке причин смерти (после сердечно-сосудистых и онкологических патологий, ХОБЛ и целеброваскулярных заболеваний) и на 1 месте среди инфекционных болезней. Пневмонию можно предотвратить с помощью прививок, укрепления иммунитета, правильного питания и минимизации вреда от экологических факторов. Неосложненная форма заболевания при своевременном получении медицинской помощи лечится за 10-14 дней. Если у вас подозрение на пневмонию, вы можете обратиться к пульмонологу Поликлиники Отрадное. Опытный врач подберет эффективные методы лечения с учетом особенностей вашего организма и течения заболевания.
Питание при пневмонии (воспалении лёгких)
Что такое пневмония
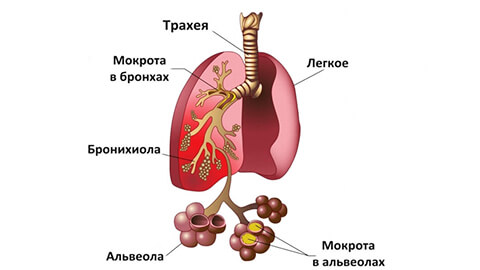
Пневмония – острый воспалительный процесс, возникающий в легких. Инфекция чаще всего передается воздушно-капельным путем, однако бывают случаи заражения и через кровоток (особенно во время родов). Также болезнь может возникнуть при размножении внутри организма условно-патогенных бактерий: в обычных условиях они не наносят вреда и входят в состав микрофлоры здорового человека. Однако при определенных условиях (снижении иммунитета, переохлаждении и т.д.) начинают активно размножаться, и возникает инфекционно-воспалительный процесс. Патология может развиваться под воздействием разных возбудителей инфекции, однако самой распространенной все же является пневмония бактериального происхождения. А наиболее частым ее возбудителем и у детей, и у взрослых – пневмококк (Streptococcus pneumoniae). Это условно-патогенный микроорганизм из рода стрептококков — он является частью нормальной микрофлоры верхних дыхательных путей здорового человека. Также распространенными возбудителями пневмонии являются:
- Гемофильная палочка (haemophilus influenzae type b) – тоже условно-патогенная бактерия, является частью микрофлоры органов дыхания.
- Респираторно-синцитиальный вирус.
- Pneumocystis jiroveci – дрожжеподобный гриб, часто вызывающий воспаление легких у больных СПИДом.
Легкие состоят из альвеол – множественных структур в форме пузырьков. Когда человек делает вдох, они заполняются воздухом. При заражении пневмонией в альвеолах скапливаются жидкость и гной. Это затрудняет дыхание, делает его болезненным. Организм получает меньше кислорода.
Симптомы пневмонии
Позвоните прямо сейчас
Записаться
Выбрать время
Классификация
Пневмонию классифицируют по следующим признакам:
- Особенностям пациента и причине возникновения (этиологии).
- Патогенезу (механизму развития).
- Локализации.
- Объему вовлеченных в патологический процесс тканей.
По особенностям пациента и причине возникновения патология может быть:
- Типичной.
- На фоне нарушения иммунитета.
- Аспирационной.
Типичная пневмония развивается у людей без выраженных нарушений иммунитета и может быть:
- Бактериальной.
- Вирусной.
- Грибковой.
- Микобактериальной (микобактерии – это бактерии, способные на одной из стадий своего развития образовывать мицелий, как грибки).
- Паразитарной.
На фоне выраженного нарушения иммунитета пневмония наблюдается у пациентов со СПИДОМ, а также страдающих другими болезнями.
Аспирационная пневмония возникает при проникновении (вдыхании или пассивном попадании) в легкие чужеродного агента: чаще всего рвотных масс, но также инородных тел, химических веществ и т.д.
По механизму развития пневмония бывает:
- Первичной – возникает в качестве самостоятельного заболевания.
- Вторичной – развивается на фоне других патологий, чаще всего гриппа.
- Радиационной – является последствием лучевого лечения онкологических заболеваний.
- Посттравматической – наблюдается после травм грудной клетки; воспаление возникает из-за задержки мокроты.
По локализации:
- Односторонняя – на правой или левой стороне легких.
- Двусторонняя – сразу на обеих сторонах.
По вовлеченности тканей выделяют следующие разновидности пневмоний:
- Тотальная – поражает легкое полностью.
- Очаговая – образуется небольшой очаг инфекции (пример такой патологии – бронхопневмония, которая затрагивает респираторные отделы и бронхи).
- Сливная – несколько очагов сливаются в один.
- Сегментарная – заболевание затрагивает один или несколько сегментов легкого.
- Долевая – поражает долю легкого (самая распространенная разновидность – крупозная пневмония, которая распространяется на альвеолы и частично на плевру).
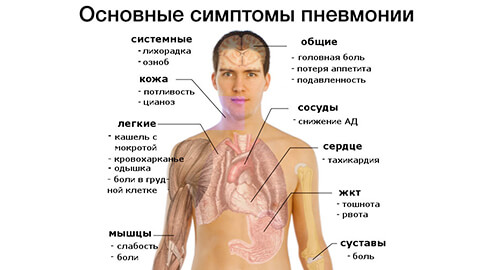
Наиболее распространенные признаки пневмонии:
- Боли в области груди с одной или двух сторон – некоторые пациенты принимают их за сердечные.
- Учащенное, затрудненное дыхание, хрипы, одышка.
- Лихорадка – жар приступообразно сменяется ознобом, температура тела повышается до 39-40,5 градусов.
- Отхождение мокроты – может содержать примеси крови, которые попадают в мокроту при микротравмах альвеол, вызванных воспалением.
- Признаки интоксикации: слабость, головные боли, повышенная утомляемость, тошнота, рвота, потливость.
- Симптомы ОРВИ: насморк, кашель, чихание, боль в горле, заложенность носа (наблюдаются при вторичной пневмонии, развившейся вследствие гриппа и других острых респираторных вирусных инфекций).
Важно! Существует атипичная пневмония, при которой наблюдаются несколько иные симптомы: медленное развитие, сухой кашель, першение и боли в горле, мышечные боли, слабость, боли в животе.
Наиболее ярко симптомы выражаются у детей, пожилых людей и пациентов со сниженным иммунитетом. У них патология протекает особенно тяжело.
Справка! Порой пациенты принимают пневмонию за «простудное» заболевание. Однако при ОРВИ спустя несколько дней наблюдается улучшение самочувствия, а при воспалении легких – нет. Поэтому, если симптомы не стихают, следует немедленно обратиться к врачу.
Факторы риска
Риск развития пневмонии повышают следующие факторы:
- Переохлаждение.
- Стресс.
- Травмы.
- Повышенные физические нагрузки.
- Нарушение местного или общего иммунитета.
- Недавно перенесенные ОРВИ.
Воспаление легких чаще всего возникает на фоне следующих заболеваний:
- Сахарный диабет.
- Ишемическая болезнь сердца.
- Туберкулез.
- ХОБЛ (хроническая обструктивная болезнь легких).
- Онкопатология.
- Хронический алкоголизм.
Осложнения
Заболевание особенно опасно своими осложнениями — именно они приводят к летальному исходу, поэтому заниматься самолечением очень опасно!
Наиболее часто встречаются:
- Отеки, абсцесс, гангрена легких.
- Плеврит – воспаление плевральных листков.
- Миокардит – воспаление сердечной мышцы.
- Гнойный артрит.
- Острая сердечно-легочная недостаточность.
- Менингит.
- Сепсис – заражение крови.
- Эндокардит – воспаление внутренней сердечной оболочки.
- Инфекционно-токсический шок.
Диагностика
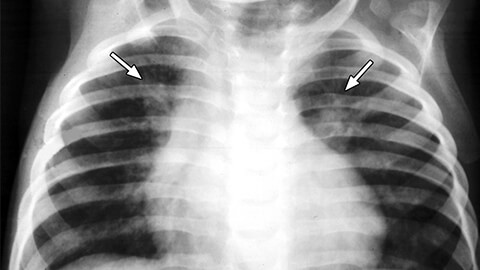
Сначала врач собирает анамнез и осматривает пациента, затем назначает лабораторные и инструментальные исследования:
- рентген легких;
- спирография;
- бактериальный посев мокроты;
- анализы крови и мочи;
- биопсия плевры, легкого;
- бронхоскопия;
- компьютерная томография грудной клетки.
Лечение пневмонии
При пневмонии показан постельный режим. Лечение может проводиться как амбулаторно, так и в стационаре. Тактику ведения определяет врач, ориентируясь на состояние пациента.
При пневмонии, в зависимости от механизма развития и особенностей течения патологии, применяются следующие медикаменты:
- Антибиотики – при бактериальной форме.
- Противовирусные препараты – если заболевание вызвано вирусом.
- Жаропонижающие средства.
- Глюкокортикостероиды – при наличии осложнений.
- Лекарства, разжижающие мокроту (муколитики).
- Отхаркивающие лекарства.
- Антигистаминные препараты.
- Иммуномодуляторы.
- Низкомолекулярные гепарины – если у пациента тяжелое состояние и есть риск тромбоэмболии (острой закупорки кровеносного сосуда тромбом).
- Физиотерапия (УВЧ, электрофорез), массаж грудной клетки, ингаляции и лечебная физкультура – для снижения интенсивности воспаления и улучшения отхаркивания мокроты.
- Инфузионная терапия – введение в кровоток лечебных и профилактических растворов.
- Оксигенотерапия (насыщение организма кислородом).
Профилактика пневмонии
К профилактическим мероприятиям, снижающим риск развития воспаления легких, относятся:
- Здоровый образ жизни: правильное питание, умеренные физические нагрузки, пребывание на свежем воздухе.
- Частые влажные уборки, проветривание помещений.
- Избегание переохлаждения, сквозняков.
- Прием витаминов и иммуномодуляторов.
В период эпидемий ОРВИ следует избегать контактов с зараженными людьми. Также профилактикой является вакцинация: от пневмонии и от гриппа (так как воспаление легких может быть его осложнений). Прививки особенно рекомендованы пациентам, входящим в группу риска: детям, пожилым людям.
Источник: polyclin.ru
Пневмония

Пневмония легких характеризуется острым инфекционным и воспалительным поражением органа, во время которого в патологический процесс вовлекаются все без исключения структурные части легочных тканей. Существуют различные виды заболевания в зависимости от возбудителя и его степени тяжести. Симптоматика болезни яркая: у пациента за довольно короткий промежуток времени появляются характерные признаки, например, повышенная температура, кашель, отдышка, слабость, лихорадка. В остром состоянии недуг требует медицинской помощи, поскольку эффективное лечение возможно только с применением лекарственных средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Как проявляется болезнь
Чтобы понять, что это за болезнь — пневмония, нужно определить характер ее развития и возможный исход. Заболевание характеризует воспалительный процесс в нижних дыхательных путях, который может быть совершенно разной этиологии. Оно чаще всего диагностируется у пожилых людей, маленьких детей и у лиц с ослабленным иммунитетом. В развитии недуга специалисты выделяют четыре стадии, которые указывают на то, как он проявляется:
- стадия прилива — прилив крови в сосуды и альвеолы;
- стадия красного опеченения — сильное уплотнение легочной ткани, концентрация эритроцитов в альвеолах;
- стадия серого опеченения — распад эритроцитов и скопление лейкоцитов в альвеолах.
Пневмония легких на четверной стадии разрешения характеризуется восстановлением естественной структуры легочной ткани. Все перечисленные периоды болезни могут протекать в легкой, средней или тяжелой форме. Наименее травматический для человеческого организма случай болезни — это легкая форма пневмонии, которую начали лечить на первой или второй стадии. В таком случае у больного слабо выраженная интоксикация. Средняя степень характеризуется такими проявлениями:
- ясное сознание;
- повышенная потливость;
- симптомы пневмонии — слабость, быстрая утомляемость;
- повышенная температура тела до 39 °С;
- выраженная тахикардия.
Признаки болезни в тяжелых случаях носят более яркий характер, отсутствует ясность ума, появляются сильные проявления интоксикации, отдышки, цианоза. Если своевременно не оказать медицинскую помощь на данном этапе, в большинстве случаев развиваются осложнения.
Симптомы (признаки) пневмонии
В широком смысле существует два основных типа пневмонии: очаговая и крупозная. Первая характеризуется сегментным поражением легких, а вторая — долевым. В связи с этим различают симптомы болезни. Очаговый тип развивается постепенно, обычно на фоне недавно перенесенных острых респираторных вирусных заболеваний или трахеобронхита.
У больного начинает повышаться температура до 38-38,5 °С и колеблется в этом промежутке на протяжении всего дня. Появляется обильный кашель с отхождением слизисто-гнойной мокроты, а также боль в грудной клетке при вдохе. Иными симптомами пневмонии данного типа являются:
- акроцианоз;
- сильная отдышка;
- цианоз.
При врачебном осмотре диагностируется удлиненный выдох, сухие хрипы и жесткое дыхание. Над очагом воспалительного процесса есть характерный хрустящий звук. Проявление иных признаков обуславливается причиной болезни, тяжестью течения и наличием или отсутствием осложнений. Крупозная пневмония имеет немного другую клиническую картину. Неприятные симптомы возникают резко: лихорадочное состояние и температура от 39 °С и выше. Иными проявлениями недуга являются:
- озноб;
- боли в груди;
- сильная отдышка;
- слабость;
- покраснение кожи;
- пониженное давление;
- герпетические высыпания.
Признаки пневмонии имеют ту или иную степень выраженности в зависимости от индивидуальных особенностей организма и состояния иммунной системы. Если появился хотя бы один симптом болезни, это повод обратиться за медицинской помощью.

Причины заболевания
Бактериальная инфекция становится причиной пневмонии в подавляющем большинстве случаев. Наиболее часто диагностируемым возбудителем являются пневмококки. Они провоцируют болезнь в половине всех случаев. Вызывать патологические изменения могут и другие грамположительные микроорганизмы, например, стафилококки, стрептококки. Еще одна группа патогенов — грамотрицательные бактерии. Среди них причинами пневмонии становятся:
- гемофильная палочка;
- кишечная палочка;
- энтеробактерии;
- легионелла;
- палочка Фридлендера.
Список возможных возбудителей довольно широк. Так среди диагностируемых случаев заболевания причиной иногда становятся микоплазмы, различные вирусные инфекции, грибковые поражения. Есть и не бактериальная группа приводящих факторов. Это, к примеру, травмы в области грудной клетки, воздействие химических, токсических и ионизирующих веществ, аллергии. Чтобы установить диагноз пневмония, причины заболевания также должны быть выявлены. К предрасполагающим факторам относятся:
- пороки легких от рождения;
- выраженный иммунодефицит;
- курение, злоупотребление алкоголем;
- сердечные патологии;
- бронхит в хронической форме.
Патогенные микробы в таких благоприятных условиях попадают в легкие, и в альвеолах развивается инфекционно-воспалительный процесс. Ухудшается или исчезает газообмен между артериями и тканями легких, появляется кислородная недостаточность, дыхательные нарушения.
К какому врачу идти?
Пневмония является опасным заболеванием ввиду тех осложнений, которых возникают при отсутствии своевременной медицинской помощи. Особенно тяжело болезнь переносят маленькие дети и люди пожилого возраста. Именно поэтому важно при любых признаках обращаться за консультацией к профильному специалисту. В данном вопросе грамотное содействие окажет:
Источник: openclinics.ru
Пневмония: симптомы, лечение, реабилитация у взрослых и детей

Под пневмонией понимают группу воспалительных заболеваний легких, которые вызываются вирусами, бактериями, грибами или простейшими. Болезнь может быть первичной или развиваться вследствие другой патологии. Пневмония бывает односторонней и двусторонней, а ее течение – острым, подострым и хроническим, а также бессимптомным.
Пневмония – это одно из самых распространенных заболеваний в мире. Ей подвержены люди любого возраста. Опасность заключается не только в поражении легких, но и в нарушении работы других органов и систем, что приводит к тяжелым осложнениям, долгосрочным последствиям и летальному исходу.
Причины пневмонии
Заражение происходит при попадании патогенного агента в легкие. В 40% случаев заболевание вызывается пневмококками. Другие бактериальные возбудители включают стрептококки, стафилококки и гемофильную палочку, грамотрицательные микроорганизмы, условно-патогенную микрофлору. Вирусная пневмония развивается при поражении гриппом, парагриппом, цитомегаловирусом, аденовирусами, коронавирусами. К атипичным возбудителям относятся микоплазмы, хламидии, легионеллы, грибки.
- сниженный иммунитет;
- онкозаболевания, в том числе прохождение курса химиотерапии;
- аутоиммунные заболевания;
- хронические заболевания легких;
- заболевания пищеварительного тракта;
- заболевания сердца и сосудов;
- нездоровый образ жизни (курение, злоупотребление алкоголем);
- переохлаждение;
- младенческий или пожилой возраст;
- послеоперационный период.
- Вдыхание содержимого ротоглотки и пищеварительного тракта, поскольку в этих секретах содержится высокая концентрация различных патогенных агентов.
- Вдыхание воздуха, в котором присутствует возбудитель (при контакте с больным человеком, а также грызунами и птицами).
- Попадание возбудителя с кровью из очагов инфекции, расположенных вне легких (например, из желудочно-кишечного тракта).
- Заражение от других внутренних органов, а также извне при проникающем ранении груди.
Классификация пневмонии
- внебольничная (самая распространенная, развивается вне медицинского учреждения или в первые 48 часов после госпитализации);
- внутрибольничная (наблюдается у пациентов, которые недавно посещали медицинское учреждение или находятся на длительной госпитализации);
- аспирационная (возникает при попадании в дыхательные пути воды, пищи, инородных предметов);
- атипичная (вызывается атипичными возбудителями: хламидиями, микоплазмами).
Особенности пневмонии у детей
Дети подвергаются этому заболеванию чаще. По данным ВОЗ, пневмония становится причиной смерти 15% детей до 5 лет по всему миру [1]. Это связано с неполноценным иммунитетом и анатомическими особенностями развития легких в раннем возрасте. В частности, из-за узости дыхательных путей возрастает риск застоя слизи и затрудняется ее выведение, а слабая дыхательная мускулатура не позволяет откашливать мокроту.
Факторами риска для детей считаются предшествующие заболевания (корь, ВИЧ и другие детские инфекции), ненадлежащие условия проживания (большое количество членов семьи, проживающих вместе с ребенком на малой жилплощади, недостаточная вентиляция воздуха в помещениях или его загрязнение, курение родителей).
Симптомы пневмонии
Клинические проявления заболевания разнообразны и зависят от вызвавшего его возбудителя.
- повышение температуры до 38-39°C;
- сухой, лающий кашель с обильной мокротой;
- одышка при физических нагрузках;
- дискомфорт или боль в груди;
- общая слабость и снижение работоспособности;
- потливость;
- нарушение сна;
- снижение аппетита.
У детей с подозрением на пневмонию температура может не повышаться, наблюдаются учащенное или затрудненное дыхание, западание грудной клетки на вдохе, свистящее дыхание при вирусном происхождении заболевания, судороги, потеря сознания, неспособность пить и принимать пищу.
Пневмония при коронавирусе опасна тем, что поражает все структуры легкого, которые отвечают за газообмен (интерстициальная ткань, стенки альвеол, сосуды), и препятствует нормальному насыщению крови кислородом. Таким образом, пациент страдает от тяжелой одышки даже в состоянии покоя, появляются неврологические признаки из-за кислородного голодания мозга: нарушение речи двигательных функций, помутнение сознания, полуобморочное состояние, отмечается синюшность губ. При тяжелом течении ковидной пневмонии пациента подключают к аппарату искусственной вентиляции легких (ИВЛ).
Осложнения при пневмонии
- острая дыхательная недостаточность, которая при отсутствии скорой медицинской помощи приводит к смерти от удушья;
- септический шок (часто при коронавирусной инфекции) из-за острого нарушения доставки кислорода к органам и тканям;
- образование рубцовой ткани в легких (фиброз), что нарушает их основную функцию – перенос кислорода и выведение углекислого газа;
- полиорганная недостаточность – нарушение работы нескольких внутренних органов.
Диагностика пневмонии
Проводится первичный осмотр пациента с аускультацией легких и сбором анамнеза. При подозрении на пневмонию назначают общий анализ крови (лейкоцитарная формула и СОЭ для подтверждения воспалительного процесса) и рентгенографию грудной клетки в двух проекциях для оценки площади поражения легких. При необходимости назначают КТ для оценки состояния органов грудной полости.
Для определения возбудителя пневмонии проводят анализы мокроты: выявляют ДНК микоплазмы, хламидий, пневмококков, РНК коронавируса и определяют уровень IgM и IgG антител к ним.
Оценку работы других внутренних органов проводят с помощью биохимического анализа крови (АСТ, АЛТ, билирубин, креатинин, мочевина, глюкоза, С-реактивный белок).
Уровень насыщенности крови кислородом определяют с помощью пульсоксиметрии. При снижении показателя ниже 92% пациента госпитализируют.
Лечение пневмонии
Лечение назначается на основании полученных результатов, а также с учетом перенесенных и сопутствующих заболеваний пациента. Пациентов в тяжелом состоянии помещают в пульмонологическое отделение.
При бактериальной пневмонии назначают курс антибиотиков (на начальном этапе внутривенно или внутримышечно, затем в форме таблеток). Зачастую применяют препараты широкого спектра действия (ампициллин, кларитромицин, левофлоксацин, цефотаксим) или их комбинацию. Длительность антибиотикотерапии составляет не менее 10 дней и зависит от реакции пациента на лечение. В качестве вспомогательных средств используются солевые растворы, отхаркивающие средства для выведения мокроты, жаропонижающие препараты, иммуностимуляторы, витамины. При кислородной недостаточности проводят оксигенотерапию.
Антибиотикотерапия у детей проводится с осторожностью, после тщательной оценки рисков и пользы. Препараты рекомендуется назначать для приема внутрь, а к внутривенному введению прибегать только при тяжелом течении заболевания или если лекарства вызывают тошноту, рвоту. Младенцы тяжело переносят повышенную температуру, поэтому в таком случае ее необходимо сбивать до 37,5 С. Также особое внимание нужно уделить выведению мокроты и поддержанию адекватного питьевого режима.
При хронической пневмонии дополнительно проводят санацию нижних дыхательных путей: промывают трахею и бронхи раствором гидрокарбоната натрия, затем вводят в них антибиотики.
В случае, если заболевание протекает без кашля, назначают бронхолитические и муколитические препараты, чтобы облегчить выведение мокроты и предотвратить отек легких.
Хирургическое лечение проводят пациентам с частыми и тяжелыми рецидивами болезни, а также при образовании абсцессов и кист (удаляют проблемный участок легкого).
Всем пациентам с пневмонией важно соблюдать постельный режим, принимать обильное питье и хорошо питаться.
Реабилитация
Риск развития осложнений после пневмонии снижается, если восстановление начинают сразу после госпитализации или реанимации и продолжают на всем протяжении амбулаторного лечения и после выписки.
- восстановление дыхательной емкости легких;
- выведение мокроты из дыхательных путей;
- повышение насыщенности крови кислородом;
- устранение последствий кислородного голодания;
- восстановление выносливости к физическим нагрузкам и повседневной деятельности;
- нормализацию эмоционального состояния, аппетита и сна.
Специальная дыхательная гимнастика при пневмонии в виде статических и динамических упражнений назначается индивидуально, в зависимости от степени тяжести перенесенного заболевания и выраженности одышки. В нее входят брюшное дыхание животом, гимнастика по методу Бутейко и Стрельниковой, лечебная йога. Все физические нагрузки должны быть строго дозированы и на первых этапах проводиться только под контролем специалистов, чтобы избежать избыточной нагрузки на легкие и ее последствий.
Также существуют общие рекомендации по диетотерапии: прием омега-3 жирных кислот, витаминов C и D, цинка, пробиотиков и отказ от сдобной выпечки, острой, соленой и жареной пищи. Оптимальный питьевой режим предполагает прием 25 мл жидкости на 1 кг массы тела.
Здоровый распорядок дня и условия жизни также играют важную роль в восстановлении и детей, и взрослых, перенесших пневмонию: ночной сон необходимо дополнять дневным, в хорошую погоду больше времени проводить на открытом воздухе или проветривать помещение, проводить влажную уборку несколько раз в день.
К реабилитации детей следует относиться с особым вниманием, поскольку неполное излечение пневмонии или ее последствий приводит к рецидивам, повышает риск развития других патологий, сокращает продолжительность жизни.
Профилактика пневмонии
Взрослым для снижения риска заболевания рекомендуется отказаться от курения, выполнять прививки от гриппа, не запускать заболевания дыхательных путей, избегать переохлаждений и длительного стресса, поддерживать нормальную влажность и вентиляцию воздуха дома и на работе, соблюдать режим питания и сна.
Мероприятия по предупреждению пневмонии у детей по всему миру включают вакцинацию против кори, коклюша, гепатита В, пневмококковой инфекции. Также необходимо обеспечить ребенку здоровое питание и, по возможности, грудное вскармливание в первые 6 месяцев жизни. Родителям следует знать о ранних симптомах заболевания для своевременного обращения к врачу и ответственно относиться к лечению респираторных болезней и других патологий, которые вызывают снижение иммунитета у ребенка.
Источник: citilab.ru
