Ровно 85 лет назад, 3 апреля 1932 года, прошла первая в мире операция по пересадке почки. Проводил ее хирург Юрий Юрьевич Вороной. Увы, операция завершилась неудачей — пациентка умерла. Но с тех пор трансплантология в области пересадки почек совершила гигантский скачок.
Сегодня пересадка донорской почки — это операция, которую рутинно проводят в Америке, странах Европы, Турции и Израиле. В огромной России количество подобных хирургических вмешательств в год составляет лишь несколько сотен, несмотря на то, что в листах ожидания числятся тысячи тяжелобольных людей. Кому же показана такая операция, кто может стать донором, можно ли продать собственную почку за деньги и какова судьба больных после перенесенной трансплантации? Подробности в новой статье на MedAboutMe.

Трансплантация почки в вопросах и ответах: что важно знать
Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Кто такой «современный викинг» и почему ему нужна «своя» косметика?
В каком случае проводят пересадку почки

Пересадка почки проводится в тех ситуациях, когда собственные органы выделения человека не могут выполнять свои функции, у больного развивается тяжелая почечная недостаточность, и все медикаментозные методы для коррекции этого состояния уже исчерпаны. Все продукты обмена у таких пациентов накапливаются в крови, ведь почки не в состоянии выводить их наружу, и фильтрацию ее проводят посредством гемодиализа. Эта процедура показана больному пожизненно: необходимы 3-4 сеанса в неделю, каждый из которых продолжается от 3 до 6 часов. Любой пропуск чреват тем, что азотистые шлаки накапливаются в крови и приводят к уремии, интоксикации и непосредственно угрожают жизни.
Почечная недостаточность может развиться в двух ситуациях: как закономерный исход при длительно текущем и прогрессирующем почечном заболевании или при внезапном прекращении работы почек. В первом случае причинами чаще всего бывают нефропатия при сахарном диабете (обычно 1 типа), гломерулонефрит, поликистоз, пиелонефрит, патология сосудов почек или аномалия их строения. Острая почечная недостаточность обычно возникает при интоксикации ядовитыми веществами, химикатами, передозировке некоторых лекарств (чаще всего анальгетиков).
Сам больной отмечает значительное уменьшение количества мочи вплоть до полного ее отсутствия, повышение давления, появление отеков, слабость и другие признаки интоксикации. Единственная возможность вывести из крови продукты обмена, которые накапливаются в ней, — это гемодиализ. Однако эта процедура носит симптоматический характер и не решает проблемы. Последний шанс для таких больных перестать зависеть от вышеуказанной процедуры — это операция по пересадке донорской почки.
История трансплантации почки
Итак, как было сказано выше, в 1932 году хирург Ю.Ю. Вороной пытался провести трансплантацию почки от 60-ти летнего мужчины, который за несколько часов до этого погиб в аварии, молодой девушке, совершившей попытку суицида, приняв ядовитое вещество. Пациентка практически сразу погибла, так как медицина тогда еще не знала о нюансах тканевой совместимости и тех условиях, которые необходимы для нормального функционирования донорских органов в теле реципиента. Однако с этого момента в различных странах предпринимались все новые и новые попытки трансплантации почки.
Уже в 1950 году в Чикаго была успешно проведена операция по пересадке этого органа женщине, страдающей от тяжелого поликистоза, однако она прожила чуть более 2 месяцев. Первая трансплантация, которая имела действительно исторический успех, была осуществлена мужчине от его брата-близнеца, так как совместимость донора и реципиента в данном случае была идеальной. После операции больной мужчина прожил еще 9 лет, и умер из-за рецидива заболевания, донор же скончался только в 2010 году.
Новый виток в трансплантологии можно отнести к 60-м годам прошлого столетия, когда ученые изобрели препараты, которые снижают вероятность отторжения трансплантата. Ими стали цитостатики (азатиоприн, циклопорин, а затем и такролимус), которые угнетают иммунитет, и он перестает так бурно реагировать на чужеродный орган. После того, как назначение этих лекарств после пересадки приобрело массовый характер, смертность в результате нее уменьшилась в десятки раз.
Кто может стать донором почки
Иногда на просторах интернета можно встретить различные объявления о продаже почки за приличную сумму, которая составляет от 2 до 50 тысяч долларов. Однако официально в Российской Федерации продажа донорских органов запрещена. Единственная возможная форма донорства — это добровольное и безвозмездное.
Любая попытка продажи собственного органа является уголовно наказуемым преступлением. Правда, далеко не во всех странах придерживаются такого взгляда. Например, в Иране, Индии, Пакистане, Китае и Ираке продажа почки является достаточно распространенной практикой, которая может значительно повысить благосостояние человека. И, тем не менее, обычно на подобный поступок людей толкают бедность, долги или тяжелая семейная ситуация, поэтому с этической точки зрения он вызывает множество споров и вопросов.
В России пересадка донорской почки возможна либо от близкого родственника, либо от трупа. Однако процесс отбора кандидатов в обоих случаях очень строгий: существует множество ограничений и различных сложностей, затрудняющих эту процедуру.
Нередко донорами почки для своих родных становятся люди, неравнодушные к их судьбе, готовые рискнуть для них собственным здоровьем. Но почка далеко не каждого из них подойдет. Для того, чтобы орган прижился у реципиента без осложнений, необходимо соблюдение множества требований: совместимость по группе крови, резус-фактору, положительные результаты различных проб на тканевую и иммунологическую совместимость. Донор должен быть примерно одного роста и веса с реципиентом, он не может быть инфицированным ВИЧ, вирусами гепатитов В и С и т. д. Прежде чем получить возможность помочь своему родному человеку, он должен пройти длинный список специалистов, анализов и обследований. Его собственные почки должны быть в полном порядке, с учетом того, что в дальнейшем одной оставшейся придется выполнять функцию обеих без ущерба для здоровья.
С умершими лицами ситуация обстоит еще сложнее. Чаще всего пересадку почки проводят от изначально здорового человека (обычно, молодого), который получил черепно-мозговую травму несовместимую с жизнью (например, при ДТП или падении с высоты). У него зарегистрирована смерть мозга, но работу систем организма поддерживают аппараты жизнеобеспечения.
Обычно он находится в отделении реанимации. В России сегодня действует так называемая презумпция согласия. То есть органы для трансплантации у умершего забирают по умолчанию, если при жизни потенциальный донор не высказывался против этого. Но родственники могут выступить против забора органов, и тогда пересадка не состоится.
Какова судьба больного с пересаженной почкой

Многим кажется, что в день, когда таким больным провели операцию по пересадке почки, все их беды заканчиваются. К сожалению, это далеко не так. Само по себе хирургическое вмешательство может осложниться рядом различных ситуаций, которые не всегда могут спрогнозировать даже опытные врачи. Возможно развитие кровотечения или тромбоза сосудов, ДВС-синдрома, сепсиса и других тяжелых состояний.
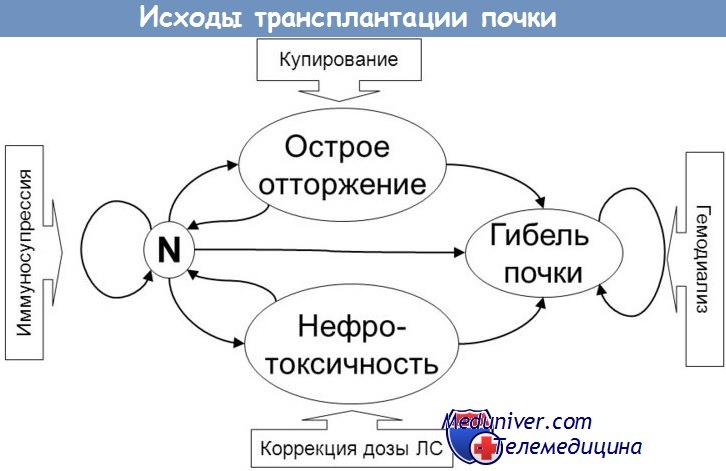
К тому же нужно знать, что почка донора является чужеродным телом, и иммунная система человека любым способом старается от него избавиться. Для того, чтобы снизить активность иммунной системы, назначают иммуносупрессивные препараты (такролимус, циклоспорин и т. д.), однако больной при этом становится уязвимым для многих инфекций, с которыми он может столкнуться в магазине, общественном транспорте или в кафе. Поэтому в первое время, когда дозы таких лекарств очень велики, человеку стоит максимально ограничить контакты и без особой надобности вообще не выходить из дома. В дальнейшем их снижают до поддерживающих, что несколько облегчает жизнь таким людям.
Если все условия для пересадки были выполнены, операция прошла удачно и лекарства помогли предотвратить отторжение трансплантата, успешность операции на сегодняшний день оценивают в 98%. Однако через 10 лет после нее вероятность того, что заболевание даст рецидив и больному вновь потребуется гемодиализ, составляет 20%. С течением времени этот процент растет, и через 20 лет половина пациентов возвращается обратно. И тем не менее, без этой операции у больных с терминальной почечной недостаточностью вообще нет шансов, и продление жизни хотя бы на несколько лет для них огромное счастье.
А что в России?

В журнале «Вестник трансплантологии и искусственных органов» озвучивают такие данные: в 2015 году во всех центрах, которые занимаются трансплантацией всех донорских органов в нашей стране, таких операций было проведено всего 1485. Из них ¾ — это операция по пересадке почки, то есть чуть более 1000. И это при том, что в листе ожидания на этот донорский орган стоят тысячи больных людей, которые 3-4 раза в неделю вынуждены несколько часов проводить на сеансах гемодиализа. Для сравнения в США еще в 2008 году уже было выполнено более 16 тысяч трансплантаций донорской почки, а в очереди на эту операцию стояло около 80 тысяч больных. В этой стране гемодиализ рассматривают как промежуточный этап перед пересадкой органа, однако в России большинство таких пациентов погибают, не успев дождаться заветного вызова на операцию.
Трансплантология — это одна из наиболее уязвимых областей российской медицины. Она имеет такой внушительный список проблем, что назвать ее прогрессивной или развитой просто не представляется возможным. Помимо собственно острого дефицита донорских органов, самыми большими сложностями являются удаленность большинства населенных пунктов от центров трансплантологии и отсутствие финансовой возможности для многих больных приехать туда, трудности при прохождении обследований и получении всех заключений, необходимых перед операцией, и сложности с подбором доноров. Однако есть и позитивные новости, связанные с пересадкой донорских почек в России.
В марте 2016 года в России впервые операцию по трансплантации данного органа проводил робот. Операция в одном из центров по пересадки почки в г. Краснодаре продолжалась 8 часов и завершилась успехом. Роботом управляли специалисты при помощи джойстиков, визуализация осуществлялась мониторами в 3D режиме. Назвать ее автоматической нельзя, ведь человеческий фактор (в лице ассистентов, которые управляли этим техническим прибором) все-таки присутствовал. Однако это новый этап в трансплантологии, открывающий перед хирургами новые возможности.
Источник: medaboutme.ru
Кто может быть донором почки: стоимость и порядок проведения трансплантации
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Нефрологи считают почки уникальным органом человека. Они трудятся, не останавливаясь ни на минуту.
Их работа трудна и заменяет целую систему. Без них невозможно наше существование, ведь они очищают нашу кровь от вредных веществ.
Если в их работе происходит сбой, шлаки перестают выводиться из организма, он отравляется. Выход – регулярный гемодиализ. В сложных случаях требуется пересадка.
Общая информация
Они находятся в забрюшинном пространстве, имеют форму боба. Масса одной — 120−200 г.
Функций имеют много. Основная – выделительная — выводить из организма воду и водорастворимые вещества. Есть и другие: кроветворная, защитная, эндокринная.
Они терпеливы и не жалуются на самочувствие, чаще болеют молча. Но по некоторым признакам можно заподозрить проблемы с ними:
- отёки век, кистей, лодыжек из-за застаивания жидкости;
- боли в поясничной области, которая вызывается растянутой капсулой вокруг них;
- песок в моче — признак почечнокаменной болезни;
- высокое давление без причины – больны почки или сосуды, питающие их кровью;
- моча розовая или красноватая – есть кровь, подозревают опухоли.
- мочеиспускание затруднено (моча мутная, жжение, боль, редкие/частые позывы).
Список болезней почек обширный: почечная недостаточность, пиелонефрит, нефропатия и т. д.
При этих заболеваниях без лечения человек может умереть. Больным делают гемодиализ для очищения крови. Но он не всегда помогает. Тогда показана трансплантация. Это – парный орган, поэтому функции одной может выполнить другая.
Благодаря этой особенности людям разрешили становиться донорами этого органа. Тысячи россиян нуждаются в трансплантации. Они не один год ждут пересадку. Но на операцию ложатся ежегодно всего 500 человек – остальные умирают.
Потенциальные доноры
В Законе РФ «О трансплантации органов и (или) тканей человека» определен круг тех, кто может стать донором. Это:
- живые родственники;
- люди, не состоящие в родстве с больным;
- мертвые — трупы людей, у которых мозг умер, а сердце сокращается.
Родственники
Можно десятилетиями быть в «листе ожидания» на трансплантацию. Чтобы спасти больного, его родные решают отдать ему свою почку.
Сначала на эту роль рассматривают ближайших родственников (брата, сестру, отца, мать). Идеально подойдёт однояйцовый близнец. Риск отторжения чужого органа будет минимальным.
Затем – непрямых родственников (родных мужа или жены, друзей, близких, знакомых).
Главное, чтобы органы родственников были здоровыми, а это определят только врачи.
Другие кандидаты
Но чаще человеком, готовым расстаться с почкой (за деньги, конечно), становится незнакомый, который подходит по всем критериям.
Взять её можно и у мертвых, если зафиксирована смерть (биологическая или мозга). Закон определяет, когда мертвый может отдать орган.
Неживые доноры бывают 2 типов:
- При биологической смерти, когда есть письменное прижизненное согласие умершего стать донором.
- После смерти головного мозга, зафиксированной медиками. Причиной гибели часто бывают несовместимые с жизнью травмы после аварий.
Как получить консультацию
Надо пройти глубокое медицинское обследование для проверки своего здоровья и определения соответствия с тканями реципиента.
Орган запрещено забирать до получения окончательных результатов анализов и проведённых тестов. Определяются возможные риски во время операции.
Нередко обнаруживается, что решивший пожертвовать органом не может отдать свою почку из-за обнаруженных неполадок в организме.
Условия трансплантации и как пожертвовать почку?
Здоровые люди, желающие поделиться, должны добровольно заявить об этом. Они могут предложить её конкретному реципиенту или заморозить для будущих больных, которым она подойдёт.
Кстати, заготавливают от живого человека только почки. Сердце, печень, легкие берут лишь от трупов.
Основные условия трансплантации, возраст — от 18 до 50 лет. Болезни — при обнаружении инфекционных заболеваний, ВИЧ, гепатита, опухоли, ишемии медики не разрешат стать донором. При гипертонии и атеросклерозе взятие органа возможно.
Человек, желающий отдать свой орган, проходит ряд этапов:
- Его тщательно обследуют на наличие противопоказаний к донорству. За результат операции отвечают медики, поэтому нужно знать, здоров ли он для неё. При отсутствии претензий у медиков приступают к следующему этапу.
- Если реципиент уже известен, проверяется, подходит ли ему орган. Определяются группы крови. У участников трансплантации они должны совпадать. Проверяют, совместимы ли биологические ткани.
- Донора госпитализируют в клинику. Его осматривают специалисты и проводят вторичные анализы: УЗИ ЭХО кардиографию сердца, рентген лёгких, анализы крови.
- Готовится пересадка: изучают возможные риски, оформляют документы и получают согласие на операцию.
- Проводится трансплантация.
Стоимость и как проходит сделка
Живое донорство в России разрешено только бесплатно и лишь по отношению к родственникам. В ближайшие годы в этом вопросе ничего не изменится.
Такой закон действует и во всех развивающихся странах. Продажа органов запрещена государствами всех стран и разрешена только в Иране.
Сколько стоит трансплантация почки в России? Окончательная стоимость определяется ценой органа и операции.
Эта операция – сложная, поэтому дорогая. В среднем она стоит 20 000 $. Цена колеблется от 10 000 до 100 000 $.
Стоимость определяется престижностью клиники, известностью хирурга. Оперирует светила в элитной клинике – значит, стоить это будет 30-100 тысяч $. На цену влияет и срочность операции.
В регионах могут сделать и бесплатную трансплантацию. Но здесь не всё так гладко. Государство каждый год выделяет 1,2 млн. руб. на них. А на сколько пациентов этих денег хватит? Больных много, образуется огромная очередь, и двигается она очень медленно.
В РФ пересаживают органы в клиниках. Их список есть в интернете. Самые известные — онкологический и гематологический центры при РАМН, Московский МА им. Сеченова, университет им. Павлова в Санкт-Петербурге.
Цена на чёрном рынке
Но потребность в донорских органах велика, а их катастрофически не хватает. Появляется чёрный рынок. В интернете много объявлений о желании людей продать частичку себя.
Но возникает естественный вопрос: а какой была бы цена почечного органа, если бы продажу органа разрешили официально? На сегодняшний день почка стоила бы от 1,5 млн. руб. до 15 млн.
Эта цифра получилась при переводе в рубли её стоимости на черном рынке за рубежом.
Деньги немалые, и появляются люди, готовые распрощаться с почечным органом. Стремящихся разбогатеть таким способом немало.
Цену назначает донор. В крупных мегаполисах почку продают за высокую цену, а самые высокие — в Москве, где за неё запросят от 10 000$.
В маленьких городах с маленькой зарплатой и низкими ценами органы стоят дешевле. А самые дешевые – в захолустных деревнях. Там можно купить её всего за 30 тысяч рублей.
Порядок проведения нефроэктомии
От госпитализации до операции проходит неделя. Через 7 дней проводят нефроэктомию (забор почки). Вот как проходит эта операция.
Сначала анестезиолог даёт донору общий наркоз. После подключается катетер (очищает мочевой пузырь) и дренаж, (обеспечивает гидробаланс). Далее проводят лапароскопию: делают 2-4 небольших разреза по 1 см на боку живота. Доступ к почке открыт.
Хирург осторожно отделяет почку, надпочечник и мочеточник от тканей и изымает орган. Это – самый ответственный этап операции. Главное в нём — ничего не повредить и не допустить большой кровопотери. Кровеносные сосуды, мочеточники иссекают, затем зажимают. Раны ушивают и кладут стерильную повязку.
Довольно редко в этом случае проводят полостную операцию. Хирургическое вмешательство длится 2-3 часа и записывается на камеру. После операции первые сутки донор проводит в реанимации, где он приходит в сознание под контролем докторов.
Чаще всего хирурги берут левую почку – там ближе сосуды и длиннее вена.
Возможные риски нефроэктомии и восстановительный период после операции
Она не опасна. Вероятность умереть на операционном столе мала, 1:3 000, хотя предвидеть всё невозможно.
Если чувствует он себя на следующий день удовлетворительно, переводят в палату. Боли не будет, с ней справятся анальгетики. При необходимости выпишут короткий курс антибиотиков. Находится он в больнице в зависимости от состояния.
Возможные осложнения редкие, но всё же бывают инфекции, кровотечения и тромбы, повреждения близлежащих органов.
Окончательное восстановление продолжается до года, в это время нужно бережно следить за собой и выполнять все рекомендации врача.
Последствия и заключение
Здоровый человек восстанавливается в течение полутора месяцев и выходит на работу. Активную жизнь он может вести через год. Женщинам впоследствии не запрещено рожать.
Жизнь доноров похожа на жизнь обычных людей: привычный образ жизни, повседневные дела. Срок жизни, по мнению большинства трансплантологов, не сокращается. Риск заболеваний оставшейся почки мал и бывает у 0,5% доноров.
Но каждый организм индивидуален, исключать осложнения в будущем, пусть небольшие, не стоит даже при нормально протекающей реабилитации. Да и о проблемах жизни с одной почкой, которые могут возникнуть, надо знать:
- Может повыситься АД и количество белков в моче. Возможна и надпочечниковая недостаточность, гормональные нарушения. У некоторых оставшийся орган начинает хуже работать. Но доноры регулярно проходят медосмотры, проблемы легко выявляются на ранних стадиях и устраняются.
- До конца жизни человек должен будет бережнее относиться к своему здоровью, следить за состоянием оставшейся почки.
- Придется придерживаться диеты и отказаться от отдельных продуктов, чтобы не навредить почке, которая осталась.
- Искоренить вредные привычки. При одной почке спиртное и курение могут убить человека за несколько месяцев;
- Избегать повышенных физических нагрузок и переохлаждений, не поднимать тяжести.
- Некоторые источники говорят, что придется расстаться с десятью годами жизни.
- Нужно принимать специальные препараты.
- Нефроэктомия может отразиться и на эмоциональном состоянии донора.
Организм человека не имеет лишних органов, но какими-то частями он может делиться при необходимости. Изымание почки — риск для донора, но спасение для больного.
Прежде чем решиться на этот серьёзный шаг, нужно хорошо подумать, выбрать надежную клинику и безоговорочно слушать врача. Донорство – это «тихий подвиг» для другого человека.
Источник: tulrb.ru
Можно ли пить алкоголь после трансплантации почки
Поражение почек последней стадии при гипертонии, диабете, гломерулонефрите и поликисгозе.
2. Какова выживаемость трансплантата при пересадке почки?
При пересадке трупной ночки годичная выживаемость трансплантата составляет 87%. Пятилетпяя выживаемость — около 62%. При пересадке почки от живого донора годичная выживаемость трансплантата повысилась до 93%, а 5-летпяя — до 77%.
3. Сколько можно держать почку «во льду»?
Почка может выжить и работать после более длительной холодовой ишемии, чем другие солидные органы. Ее функцию можно поддерживать до 72 часов, хотя для оптимальной функции время холодовой ишемии должно составлять до 24 часов.

4. Куда помещают почку при пересадке?
Наиболее часто почку помещают в подвздошную ямку. Брюшная полость находится выше, а анастомозы артерии и вены донорской почки выполняют с наружными подвздошными сосудами.
5. Удаляют ли обычно во время трансплантации собственные почки реципиента?
Не всегда. Нефрэктомия показана при хронической инфекции, при поликистозе почек с клиническими проявлениями, при не поддающейся коррекции гипертензии и при тяжелой протеинурии.
6. В чем преимущества пересадки от живого донора?
Позволяет избежать длительного ожидания трупной почки. При пересадке почки от живого донора выше долгосрочная выживаемость трансплантата. Кроме того, этот способ позволяет уменьшить или устранить осложнения, связанные с гемодиализом.
7. Какая новая техника делает пересадку от живого донора более привлекательной?
Сейчас можно безопасно выполнить лапароскопическое удаление донорской почки. Этот метод позволяет уменьшить время выздоровления донора. При нем не требуется подреберный разрез с пересечением мышц, а почку забирают через брюшную полость с помощью небольшого нижнего срединного разреза.
8. Важно ли все еще HLA-типирование?
Частично. Ранее типирование по системе HLA (человеческие лейкоцитарные антигены) составляло важную часть в подборе трупной почки для реципиента. В связи с улучшением иммуносупрессантов многие хирурги-трансплантологи начали считать HLA-типирование намного менее важным.
В стране по-прежнему производится пересадка почек, совпадающих по шести антигенам, что незначительно отражается на долгосрочной выживаемости трансплантата. Качество донорского органа остается основным фактором, влияющим на его функцию после пересадки.
Видео №1: операции забора почки у донора для пересадки почки
При проблемах с просмотром скачайте видео со страницы Здесь
Видео №2: трансплантации почки — операция на реципиенте
При проблемах с просмотром скачайте видео со страницы Здесь
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Советы при кисте и свище шеи
- Советы по трансплантации печени
- Советы по пересадке почки
- Советы по трансплантации поджелудочной железы
- Советы по трансплантации сердца
- Советы по трансплантации легких
- Советы при бесплодии у мужчины
- Советы при мочекаменной болезни (нефролитиазе)
- Советы при раке почки (почечно-клеточном раке)
- Советы при раке мочевого пузыря
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Источник: meduniver.com
