Выпускник медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
Как восстановить печень после алкоголя
- Запись опубликована: 08.08.2022
- Reading time: 3 минут чтения
Терапия больных циррозом печени очень сложна и предъявляет самые высокие требования к лечащим специалистам. Лечение цирроза требует междисциплинарного подхода из-за множества тяжелых осложнений. Выбор терапевтической тактики зависит в первую очередь от основного заболевания, ставшего причиной цирроза.
Можно ли вылечить цирроз печени?
Первый вопрос, который задают себе больные, услышав диагноз: излечим ли цирроз печени? Ответ не однозначен. Полностью вылечить цирроз печени или обратить вспять его течение невозможно, но можно затормозить развитие болезни и облегчить жизнь больного.
Сегодня с помощью специальных противовирусных пероральных комбинированных препаратов успешно лечится вирусный гепатит С. Терапия приводит к подавлению размножения и распространения вируса, уменьшению хронического воспаления. Соответственно снижается риск развития цирроза. Успешная, вплоть до функционального выздоровления, противовирусная терапия применяется и для лечения гепатита В. Но существует риск рецидива, при раннем прекращении терапии.
Что касается лекарств для торможения образования соединительной ткани при циррозе печени, то их пока нет. Не существует и причинно-следственной терапии многих метаболических и аутоиммунных заболеваний.
Во многих случаях врач, зная причины цирроза, может остановить разрушение печени. Однако уже нанесенный ущерб устранить нельзя. В тяжелых случаях и на поздних стадиях заболевания единственный шанс на излечение – трансплантация печени.
В любом случае пациентам следует избегать веществ, потенциально повреждающих печень, и принимать лекарства только после консультации с врачом. Пациенты с алкогольным циррозом должны полностью исключить употребление алкоголя и лечиться от алкоголизма.
Как лечат цирроз
Лечение цирроза печени основано на следующих задачах:
- замедление прогрессирования заболевания;
- поддержка функционирования печени;
- устранение факторов, вызывающих развитие цирроза, например, алкоголь, вредные препараты;
- введение соответствующей диеты;
- лечение осложнений заболевания.
Фармакотерапия, применяемая при циррозе печени, индивидуально подбирается под состояние пациента и зависит от причины или возбудителя (например, алкоголь, иммунные заболевания, вирусные заболевания). В борьбе с фиброзом вводят в т.ч. противовоспалительные препараты (кортикостероиды, колхицин, интерлейкин 10, метотрексат, пеницилламин, урсодезоксихолевая кислота), интерфероны, антиоксиданты, витамин Е, полиенилфосфатидилхолин или силимарин.
Если терапия неэффективна и цирроз переходит в фазу необратимой декомпенсации, врач может принять решение о пересадке печени. Дожить до этой операции удается единицам.
Устранение фактора, вызвавшего цирроз
Лечение основного заболевания заключается в устранении фактора, приводящего к необратимым изменениям в структуре органа:
- Если этот фактор алкоголь, появление тяжелых расстройств на многие месяцы или даже годы может отсрочить абсолютное воздержание.
- Если этот фактор лекарства или любые другие вещества, действие которых оказалось токсичным для больного (например, афлатоксин), требуется полностью прекратить их прием.
- При гемохроматозе (дефект метаболизма железа) применяются железосвязывающие препараты.
- При болезни Вильсона (дефект метаболизма меди) придется исключить продукты, богатые медью (шоколад, орехи, морепродукты, печень, грибы), принимать медесвязывающие препараты и высокие дозы цинка.
Цирроз, связанный с HBV или HCV, требует терапии направленной на торможение прогрессирования заболевания. Применяемые в настоящее время пероральные препараты, непосредственно действующие на репликацию вируса, приводят к полному устранению инфекции и характеризуются более чем 95% эффективностью.
В любом случае цирроза печени на фоне гепатита С, за исключением терминальной стадии заболевания, следует проводить противовирусную терапию для устранения вируса, замедления прогрессирования до декомпенсированной фазы цирроза и предотвращения рака печени.
Аналогичное значение имеет лечение гепатита В. Здесь противовирусное лечение направлено не на выведение вируса из организма, потому что этого крайне трудно достичь, а на торможение репликации вируса и профилактику рака.
Лечение фиброза печени
Предотвращение прогрессирования фиброза, а тем более возможность уменьшения количества фиброзной ткани в печени, — пока неразрешимая проблема, так как достоверных доказательств, подтверждающих эффективность какого-либо препарата для лечения фиброзных изменений в печени или ингибирующего их образование, нет. Все, что предлагается — профилактика, поддерживающая терапия или средства, рассчитанные на эффект плацебо.
Большинство исследований и споров касаются препаратов силимарина и колхицина. Пока не появится альтернатива с доказанной эффективностью, больным в качестве препарата, стабилизирующего клеточную мембрану гепатоцитов, рекомендуется силимарин, полученный из расторопши (лекарственное растение). При циррозе печени его принимают в высоких дозах — не менее 450 мг в сутки. Эффективность колхицина ещё менее понятна и его применение при циррозе печени не вышло за пределы фазы клинических испытаний.
Еще один препарат, применяемый профилактически при заболеваниях с нарушением оттока желчи, — урсодезоксихолевая кислота. Его эффективность в торможении фиброза не доказана, но во многих случаях лекарство облегчает или даже снимает кожный зуд, сопровождающий фиброз.
Диета для больных с циррозом печени
Неправильное питание при циррозе печени быстро ухудшает состояние больного. Печень хуже всего справляется с жирной, жареной пищей и алкоголем, поэтому именно эти продукты нужно исключить в первую очередь.
Еще одна проблема — часто пациенты страдают от отсутствия аппетита. Поэтому важно, чтобы блюда были разнообразными и вкусными, несмотря на то что из них будут исключены определенные продукты.
Стоит знать, что, например, при сопутствующей циррозу энцефалопатии должен быть ограничен белок. С другой стороны, пациенты с диагнозом цирроз часто имеют его дефицит из-за плохого аппетита и неправильного образа жизни. Поэтому меню нужно составлять с диетологом.
Важнейшие правила диеты при циррозе печени:
- Большие приемы пищи нужно заменить на 5 небольших, чтобы не перегружать печень. Ужин может быть поздно вечером, что способствует равномерной выработке энергии круглосуточно.
- Трудно усваиваемое сало нужно заменить оливковым или рапсовым маслом холодного отжима.
- На состояние печени прекрасно влияют листовые овощи, например, шпинат и петрушка, поэтому их нужно есть каждый день.
- Вместо мяса лучше выбирать постную рыбу.
- В еду нужно добавлять специи, улучшающие работу печени: куркуму, имбирь, перец, укроп.
- В меню должны быть качественные белки и углеводы.
Эти правила распространяются на диету при компенсированном циррозе печени. Если орган уже сильно поврежден, то диета должна быть более жесткой.
Соотношение углеводов, белков и жиров должно быть 40:20:40 или 50:20:30. В идеале это должна быть вегетарианская диета или то, что она должна содержать белки растительного происхождения в количестве 0,8-1,2 г/кг массы тела в сутки.
В случае выраженного истощения больного запас белка следует увеличить до 100 г в сутки. Также следует учитывать калорийность, которая при циррозе печени составляет минимум 2000 ккал в сутки.
Как лечат осложнения цирроза
Первоначальная цель лечения цирроза — предотвращение опасных для жизни осложнений: кровотечение из варикозного расширения вен пищевода, печеночная энцефалопатия (т.е. дисфункция мозга, связанная с заболеванием печени) или резистентный асцит.
Быстрое развитие асцита, печеночной энцефалопатии или пищеводного / желудочно-кишечного кровотечения – опасные для жизни осложнения. Их необходимо незамедлительно лечить:
- Жидкость при асците удаляется при помощи диуретиков. При большом количестве или неэффективности диуретиков ее можно слить через прокол.
- Воспаление в брюшной полости лечится антибиотиками.
- В случае энцефалопатии применяют стероиды и симптоматическое лечение в виде соответствующей диеты, дополненной витаминами группы В, витаминами С и К. При печеночной энцефалопатии необходимо снизить количество токсинов в крови – больной должен потреблять меньше белка с пищей. Можно снизить белковый обмен за счет увеличения потребления углеводов. Выведение аммиака из кишечника ускоряют с помощью лактулозы.
- Кровотечение из варикозно расширенных вен пищевода останавливают склеротерапией или наложением резиновых лигатур во время гастроскопии. Потеря крови компенсируется введением препаратов крови. Давление в варикозно расширенных венах и риск повторного кровотечения снижается с помощью лекарств.
Очень важный элемент профилактики осложнений при циррозе печени — поддержание физической формы. Рекомендуются плавание, ходьба и, по возможности, профессиональная деятельность. Это не только улучшает общее состояние организма, но и положительно влияет на психику.
Цирроз печени: прогноз излечения
Продолжительность жизни больных с запущенным циррозом печени значительно меньше, чем у здоровых людей. Каждый второй больной алкогольным циррозом печени умирает в течение 5 лет, если продолжает употреблять алкоголь. При присоединении дополнительных осложнений, умирают в этот период 3 из 4 больных. Вот почему важно, чтобы гастроэнтеролог или гепатолог вовремя распознал причины заболевания печени и назначил лечение, уменьшающее повреждение органа.
Каждый второй больной с асцитом и портальной гипертензией умирает в течение 2 лет. Если живот воспаляется, шансы на выздоровление продолжают снижаться: 50-90% таких больных умирают.
Наиболее частые причины смерти – печеночная недостаточность, кровотечения из варикозно расширенных вен пищевода и желудка, рак печени. Рак печени ежегодно развивается у 2-6% больных гепатитом С с циррозом печени.
Профилактика цирроза
Чтобы печень была здорова и справлялась со своими функциями, необходимо:
- ограничить употребление алкоголя;
- больше двигаться;
- изменить стиль питания – уменьшить потребление жиров и углеводов;
- минимизировать употребление антидепрессантов, антибиотиков, обезболивающих;
- соблюдать личную гигиену, мыть руки с мылом после прогулки на улице и перед едой;
- контролировать вес, пользоваться калькулятором калорий, чтобы не допустить ожирения;
- вакцинироваться против гепатита А и В.
Если уже поставлен диагноз цирроз печени, необходимо:
- Пройти гастроскопию с целью выявления варикоза вен в пищеводе или желудке и лечения при необходимости;
- Проверять показатели крови и проходить УЗИ печени каждые 3-6 месяцев, поскольку цирроз часто бывает предшественником рака печени.
Продолжение статьи
- Цирроз печени — причины;
- Признаки и симптомы цирроза;
- Лечение цирроза печени.
Источник: unclinic.ru
«Резервный» механизм восстановления печени
Статья на конкурс «био/мол/текст»: Быстрая утомляемость, потеря аппетита, тошнота, пожелтение кожных покровов и даже частые головные боли — все эти симптомы могут быть косвенными свидетельствами патологий печени. Несмотря на высокую способность клеток печени к восстановлению, в некоторых тяжелых случаях они просто не справляются с болезнью. Новое исследование команды ученых из Центра регенеративной медицины в Эдинбурге, Массачусетского технологического института и Сколковского института науки и технологий показывает, как с помощью блокирования основного пути восстановления клеток печени удалось открыть резервных «ремонтников».

Конкурс «био/мол/текст»-2017
Эта работа заняла первое место в номинации «Биомедицина сегодня и завтра» конкурса «био/мол/текст»-2017.

Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.

Спонсором приза зрительских симпатий и партнером номинации «Биомедицина сегодня и завтра» выступила фирма «Инвитро».

Открытие, предсказанное мифами: регенерация у рептилий
Способность организмов к регенерации, то есть восстановлению структуры и функций органов, является одной из важных загадок медицины, которую человек давно пытается разгадать. Наблюдения за животным миром позволили сформулировать следующую закономерность: чем проще устроено животное, тем легче ему восстановить утраченные органы. И если дождевой червь способен «достроить» половину собственного тела, а ящерица — отрастить новый хвост, то у человека способности к регенерации представлены в более узком диапазоне [1], [2].
Сказочных существ, способных отрастить себе новую голову или хвост, довольно много. Но и Лернейская гидра (рис. 1), и горгона Медуза, и даже Змей Горыныч имеют вполне реального «родственника» — тритона. Этот представитель хвостатых амфибий считается одним из древнейших видов фауны на Земле.
Тритоны успешно восстанавливают не только хвост и лапы, но даже поврежденные сердце и спинной мозг. Однако амфибии — далеко не единственные существа, которым доступна функция «саморемонта». Например, рыбок данио рерио используют не только в аквариумистике, но и для изучения регенерации тканей сердца. А первым животным, благодаря которому появился термин «регенерация», стал речной рак. Изучением восстановления утраченных ног у раков занимался французский ученый Рене Реомюр, предложивший новый термин еще в 1712 году.

Неудивительно, что ученым хочется понять, почему ящерица, например, может восстановить утерянный хвост, а человек отрастить новую руку не может. Изучение структуры и состава тканей сразу после потери ящерицей хвоста позволило обнаружить модель регенерации у рептилий. В период заживления базальные клетки эпидермиса активно делятся, постепенно «закрывая» собой рану.
Дополнительная агрегация делящихся клеток на дистальном конце позвоночника способствует разрастанию бластемы — скоплению неспециализированных клеток. В этот момент запускаются процессы образования новых кровеносных сосудов, а следом — и новых периферических аксонов. Наиболее поздно в дело вступают новообразования костной ткани и мышц.
Однако точный механизм регенерации хвоста у ящериц не изучен до конца. Недавнее исследование Университета штата Аризона и Института геномных исследований позволило обнаружить молекулы микро-РНК, способствующие регенерации мышц, хрящей и позвоночника [3]. Возможно, эта работа позволит разработать методы лечения, основанные на управлении экспрессией генов с помощью микро-РНК.
Открытие, сделанное случайно: регенерация у мышей
Но как обстоят дела с возможностями регенерации на уровне целых органов у более высокоорганизованных, чем ящерицы, организмов? Еще недавно ученые были уверены, что млекопитающие не способны восстанавливать утраченные органы. Но это убеждение пошатнуло открытие, сделанное в лаборатории иммунолога Эллен Хебер-Кац из исследовательского центра в Филадельфии.
Там проводили различные эксперименты на особых «пациентах» — генетически модифицированных мышах линии Murphy Roth Large (MRL). Такие особи отличались от обычных тем, что у них не работали Т-клетки иммунной системы.
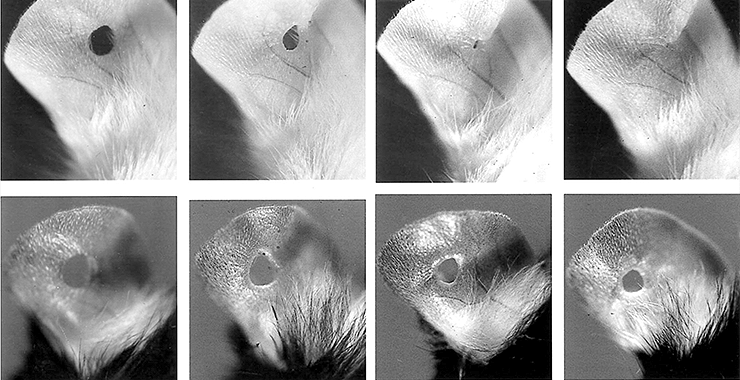
Однажды доктор Хебер-Кац дала своему лаборанту несложное задание: пометить выбранных для очередного эксперимента мышей, сделав у них небольшие двухмиллиметровые отверстия в ушах. Через несколько недель выяснилось, что дырочек в ушах подопытных нет. Структура кровеносных сосудов, хрящей, тканей выглядела неповрежденной.
Однако лаборант заверил доктора, что задача по «мечению» мышей была своевременно выполнена. После повторения эксперимента с ушной раковиной эффект был таким же: уже через четыре недели на «проколотых» участках ушей образовалась бластема (рис. 2) [4]. Следующим «опытным» объектом стал хвост — и вновь удалось продемонстрировать частичную регенерацию тканей.
Однако восстановительные способности MRL мышей не безграничны: например, вырастить новую лапку такая мышь, увы, не смогла. Причина заключается в различном расположении и количестве кровеносных сосудов в органах и тканях животного. Без прижигания мышь просто погибнет от большой потери крови — задолго до запуска регенерационных процессов. А прижигание на месте ампутированной конечности исключает появление бластемы.
В результате серии наблюдений за трансгенными мышами удалось показать, что секрет их успеха — в определенном белке. Так, у мышей линии MRL заблокирована экспрессия гена, кодирующего белок р21 (ингибитор циклинзависимой киназы 1А), который регулирует процесс нормального деления клеток. Подавление активности этого гена у нормальных мышей показывает аналогичную способность к регенерации повреждений [5]. Но проводить подобные манипуляции следует с большой аккуратностью: «отключение» гена р21 может привести к нарушению нормального размножения клеток, что способно привести к катастрофическому делению всех клеток тела.
Повседневная реальность: возможности регенерации у человека
А как обстоят дела с регенерацией у людей? Даже без «выключения» гена, кодирующего белок р21, организм человека может восстанавливать некоторые органы. Например, кожу, чья регенерирующая способность привычна для нас так же, как и воздух.
Самый большой по площади орган нашего тела постоянно обновляет собственную структуру за счет омертвения и отторжения клеток эпидермиса с последующей заменой их новыми клетками. Сходным образом происходит процесс восстановления других эпителиальных тканей — например, слизистых оболочек дыхательных путей, а также желудка и кишечника. На втором месте в иерархии регенерирующих способностей находится костная ткань. Известно, что переломы довольно успешно заживляются в течение определенного периода неподвижности.
А среди внутренних органов заслуженным лидером по регенерации является печень. Легенда о титане Прометее, у которого всего за одну ночь выклеванная печень вырастала вновь (рис. 3), имеет в себе рациональное зерно.

Действительно, печень обладает уникальным свойством восстанавливаться до своего первоначального объема, даже если разрушено более 70% печеночной ткани. Подобный процесс происходит за счет работы клеток печени — гепатоцитов. Эти клетки играют ключевую роль в модификации и выводе из организма токсичных веществ.
В здоровом органе, не тронутом патологическими процессами, эти клетки обычно находятся в состоянии покоя. Но при необходимости восстановления целостности органа, например, после частичной резекции (удаления части органа), почти все гепатоциты активируются и приступают к делению. Причем делятся они 1–2 раза, а затем снова возвращаются в покоящееся состояние.
Это свойство лежит в основе лечения некоторых заболеваний, например, цирроза печени или гепатита, когда пациенту пересаживают часть здоровой печени от донора. Однако такие манипуляции могут привести к ряду проблем со здоровьем, в том числе расширению вен пищевода и желудка, почечной недостаточности и желтухе. Более того, появление в печени пациента быстро делящихся клеток донора может привести к возникновению ракового заболевания. Справиться же своими силами при прогрессирующей болезни гепатоциты уже не могут, ведь к делению способны лишь здоровые клетки, которых в организме больного остается все меньше и меньше.
Получается, что, несмотря на мощный регенеративный потенциал, восстановительные способности печени имеют предел. В случаях, когда патологический процесс заходит слишком далеко, эффект от работы гепатоцитов оказывается недостаточным. Например, когда здоровая печень поражается в результате токсических или вирусных воздействий, что провоцирует разрастание соединительной ткани (фиброз). Существуют ли другие способы восстановления структуры этого жизненно важного органа без участия гепатоцитов? На этот вопрос позволяет ответить совместное исследование команды ученых из Эдинбургского университета, Массачусетского технологического института и Сколковского института науки и технологий [6].
Перспективная реальность: ускоренная регенерация печени
Для изучения процессов регенерации печени использовали трансгенных мышей линии tdTomato (tdTom). Эта линия модифицирована красными флуоресцентными белками, что позволяет визуализировать клетки печени [7]. Однако поиск других «спасательных» клеток осложняет то, что гепатоциты в пораженном организме продолжают работать.
Для идентификации «не-гепатоцитов» исследователи использовали технологию нокдауна генов у мышей. Эффект нокдауна заключается в том, что позволяет временно снижать активность конкретных генов, не внося изменения в структуру хромосом и последовательность ДНК. Для «выключения» генов, ответственных за деление и миграцию гепатоцитов, создали особые липидные наночастицы с короткими интерферирующими РНК (siRNA) [8], [9]. С их помощью удалось заблокировать экспрессию необходимых генов.
Снижение пролиферации гепатоцитов за счет «выключения» интересующих ученых генов проводили на двух моделях. В первом случае временно блокировали ген ITGB1, который кодирует β1-интегрин. Вторая модель — одновременное блокирование β1-интегрина и стимуляция избыточной экспрессии белка р21. Обе модели обладали сходным эффектом, однако их механизмы отличались: β1-интегрин вызывает некроз гепатоцитов, а избыточная экспрессия р21 подавляет их пролиферацию.
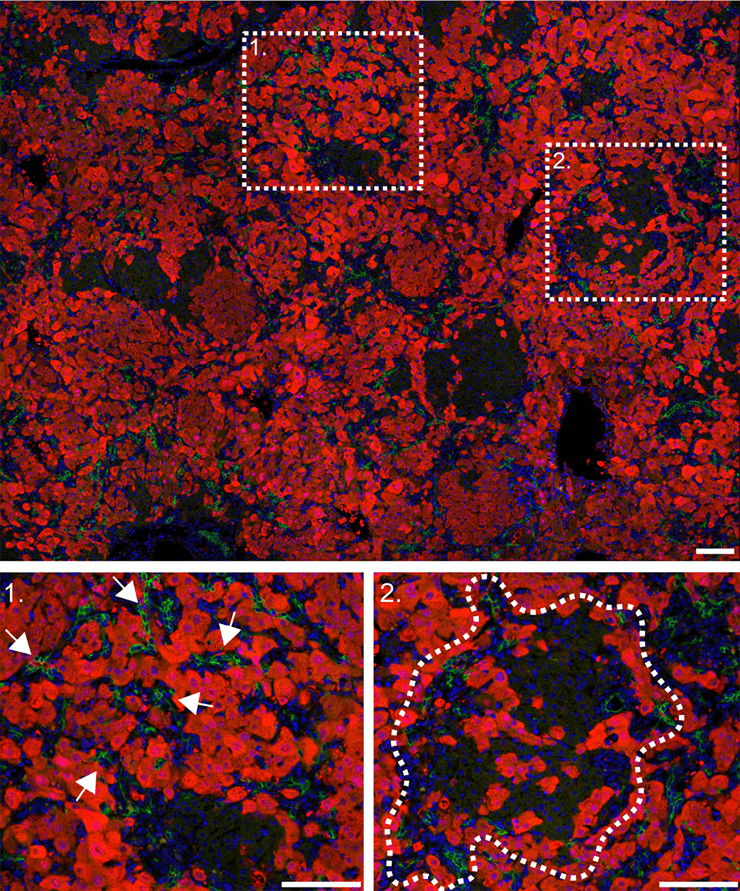
Подобная «блокада» основных функциональных клеток печени привела к необычному эффекту: при выключении главного механизма регенерации запускался резервный способ с участием клеток желчных протоков. Так, потеря β1-интегрина и повышение уровня белка р21 привели к значительному увеличению численности гепатоцитов, полученных из холангиоцитов.
Эти эпителиальные клетки внутрипеченочных желчных протоков составляют всего 2–3% от общей популяции, однако дальнейшие наблюдения показали, что именно они способны «перепрограммироваться» и превращаться в гепатоциты, тем самым восстанавливая печень (рис. 4). Более того, холангиоциты показали лучшую, чем гепатоциты, способность к делению. Ранее обнаружили, что они близки к овальным клеткам печени — своеобразным «стволовым» агентам данного органа [10].
Для того чтобы отследить регенеративные способности холангиоцитов, использовали три независимых пути:
- Моделирование холестатической болезни печени.
- Моделирование метаболического неалкогольного стеатогепатита (воспалительного процесса, связанного с чрезмерным накоплением триглицеридов в печени).
- Моделирование фиброза печени (разрастания соединительной ткани в печени при повреждении гепатоцитов).
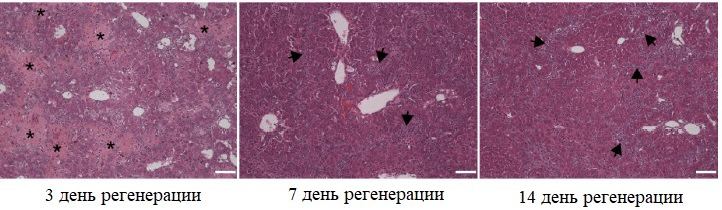
Для изучения регенерации печени за счет не-гепатоцитов по всем трем путям визуализировали отдельные участки печени. Оказалось, что за счет холангиоцитов восстанавливается примерно 20–30% гепатоцитов, причем малые пролиферативные гепатоциты идентифицировали уже с 7 дня, а к 14 дню регенерации их количество значительно увеличивалось (рис. 4–6).
Получается, что в печени существует резервный механизм регенерации: трансформация клеток желчных протоков в функциональные гепатоциты при блокировании β1-интегрина. Возможно, в организме существуют и другие гены-мишени, «выключение» которых стабилизирует процессы, связанные с развитием фиброза и дальнейшего цирроза печени.
Ученым еще предстоит раскрыть механизмы сигналов, побуждающих желчные клетки запускать процессы «перепрограммирования». Однако результаты исследования уже сегодня открывают новое направление клеточной регенеративной медицины: разработку препаратов, стимулирующих холангиоциты. Возможно, в будущем медицина избавится от необходимости проводить сложные и дорогостоящие операции по пересадке печени. Взамен этого распространится более доступная технология: «включение» сигналов о необходимости регенерации, когда с помощью наиболее активных холангиоцитов будут запускаться процессы активного деления клеток печени.
Литература
- Лаборатория молекулярных основ эмбриогенеза: от гена к признаку;
- Куликова Н. (2016). Минога помогла узнать, как у человека появился мозг. Сайт ИБХ РАН;
- Elizabeth D. Hutchins, Walter L. Eckalbar, Justin M. Wolter, Marco Mangone, Kenro Kusumi. (2016). Differential expression of conserved and novel microRNAs during tail regeneration in the lizard Anolis carolinensis. BMC Genomics. 17;
- Ellen Heber-Katz. (1999). The regenerating mouse ear. Seminars in Cell
- K. Bedelbaeva, A. Snyder, D. Gourevitch, L. Clark, X.-M. Zhang, et. al.. (2010). Lack of p21 expression links cell cycle control and appendage regeneration in mice. Proceedings of the National Academy of Sciences. 107, 5845-5850;
- Alexander Raven, Wei-Yu Lu, Tak Yung Man, Sofia Ferreira-Gonzalez, Eoghan O’Duibhir, et. al.. (2017). Cholangiocytes act as facultative liver stem cells during impaired hepatocyte regeneration. Nature. 547, 350-354;
- Флуоресцентные репортеры и их молекулярные репортажи;
- Roman L. Bogorad, Hao Yin, Anja Zeigerer, Hidenori Nonaka, Vera M. Ruda, et. al.. (2014). Nanoparticle-formulated siRNA targeting integrins inhibits hepatocellular carcinoma progression in mice. Nat Comms. 5;
- Обо всех РНК на свете, больших и малых;
- Киясов А.П., Гумерова А.А., Титова М.А (2006). Овальные клетки — предполагаемые стволовые клетки печени или гепатобласты?Гены и клетки. 2, 55–58.
Источник: biomolecula.ru
Как восстановить печень после алкоголя?

Каждый глоток спиртного – мощный удар по всему организму, и потому восстановление печени после алкоголя очень важно и необходимо. От последствий алкогольных возлияний печень страдает больше всего, потому что именно в ней происходит метаболизм этанола. Ее восстановление позволяет справиться с признаками алкогольной интоксикации, то есть отравления всего организма, вследствие употребления спиртного.
Для того, чтобы восстановить печень после алкоголя и очистить ее от вредных токсинов, применяется ряд медикаментозных средств, средства народной медицины , а также специальная диета.
Медикаментозные средства
Чтобы восстановить печень после приема алкоголя врачами назначаются специальные лекарственные препараты. Традиционно это – гетапротекторы на основе фосфолипидов.
Эссенциальные фосфолипиды способствует разрушению алкоголя в печени, устраняют ее повреждения, укрепляют и стабилизируют ее клетки . Они помогают восстановиться гепатоцитам и тормозят развитие патологических процессов и образований.
Популярные препараты, применяемые после алкогольных интоксикаций:
Юрий Николаев: «Я избавился от алкоголизма за 7 дней. »
Как известный ведущий вылечился от алкогольной зависимости
http://knownblogs.com
Муж алкоголик? Есть простое решение!
Обычная домохозяйка помогла мужу победить алкоголизм с помощью.
http://blogistarters.com/
- Карсил – основан на натуральном веществе силимарине. Практически не имеет противопоказаний и побочных эффектов.
- Расторопша – может выступать в разных лекарственных формах (таблетки, масло, порошки). Не вызывает побочных эффектов, помимо индивидуальной аллергической непереносимости.
- Эссенициале – основан на действии активных фосфолипидов, продается в виде капсул или ампул дл внутривенных инъекций.
- Гепабене – основан на экстракте пятнистой расторопши и лекарственной дымянки. Применяется только по назначению врача, так как возможны проблемы при передозировке.
- Резолют – основан на активном веществе – липоиде. Возможны незначительные побочные действия.
Перечисленные препараты ни в коем случае нельзя принимать самостоятельно без консультации врача.
На рисунки — цирроз печени:

Народные средства

В народе известно множество средств для восстановления организма после алкогольных возлияний. Вот самые распространенные из них:
- Мед – является лучшим средством для заживления. Употреблять мед можно по 1 ст. ложке 3 раза в сутки, в период обострения – количество меда можно увеличить (если не существует аллергических реакций).
- Сок лопуха — помогает восстановить разрушенные клетки, уменьшает воспалительные процессы. Сок лопуха применяют по 1 ст. ложке во время еды (так как он – очень горький).
- Тыква и тыквенный сок – вареная, сырая, печеная тыква способствует очищению печени и восстанавливает ее в кратчайшие сроки.
- Лимон и лимонный сок – снимает воспалительные процессы в печени, способствует профилактике возникновения осложнений, устраняет действие алкоголя и улучшает общее состояние организма.
- Овсяные хлопья – залитые с вечера кипяченой водой, употребляют на утро, чтобы очистить организм от вредных токсинов.
В любом случае сильно увлекаться народными средствами не стоит – они могут помочь на первых порах. При тяжелых случаях интоксикации лучше обратиться к помощи медиков.
Диета
Подсказать, как правильно составить диету поможет врач-гастроэнтеролог. Мы же перечислим основные принципы диеты, помогающей восстановить организм после последствий алкоголя:
- Предпочтение тушеной, вареной, запеченной пище и еде, приготовленной на пару. Отказ от жареной, острой, копченой, жирной пищи поможет «разгрузить» печень и ускорить ее выздоровление.
- Питание должно быть сбалансированным и полноценным. Белков и углеводов в пище должно быть достаточно, но количество жиров необходимо уменьшить.
- Питаться лучше дробными и небольшими порциями.
- Пища не должна быть чрезмерно горячей и чрезмерно холодной.
- Необходимо пить, как можно больше жидкости. Именно с помощью жидкости из печени будут быстрее выводиться продукты распада и переработанные вещества.
- Овощи и фрукты, натуральные соки должны употребляться в больших количествах. Именно с их помощью печень быстрее восстанавливается после алкогольной интоксикации.
- Салаты из свежих и вареных овощей, нежирного мяса и морепродуктов рекомендуется заправлять нежирной сметаной или растительным маслом.
- Первые блюда необходимо готовить только на постном мясном бульоне. Кости и сало для приготовления бульонов необходимо исключить.
Но самым главным правилом соблюдения диеты является полный отказ от алкоголя в период реабилитации.
Восстановление необходимо проводить не только заядлым алкоголикам, но и обычным людям после обильных застолий и праздников. В противном случае, это может привести к осложнениям в виде хронических заболеваний, гепатитам и циррозу.
Источник: www.zavisimost03.ru












