Уреаплазма представляют собой микроорганизмы, которые могут передаваться половым путем. Данные бактерии способны активно распространяться у женщин, причем у мужчин они встречаются реже. В некоторых случаях уреаплазмы приводят к воспалительным процессам или заболеваниям, но они способны встречаться даже у здоровых людей.
Риск проявления негативного действия уреаплазм повышается из-за ослабленного иммунитета и воспаления матки, придатков, развития цистита, самопроизвольных абортов или преждевременных родов. Мужчины из-за уреаплазмы могут страдать уретритом, который в действительности является не совсем приятным заболеванием. Важно отметить то, что половые партнеры обязательно должны вдвоем пройти лечение.
Что нужно сделать перед началом лечения?
Перед началом лечебного курса следует провести тщательное обследование, ведь клиническая картина предполагает возможное отсутствие симптомов. К тому же обнаружение уреаплазмы на слизистых оболочках не является признаком заболевания, ведь эти бактерии часто не являются патогенными. Медик должен провести полноценное обследование клинического характера и лабораторные исследования для того, чтобы установить точный диагноз.
Уреаплазма. Что делать?
После выявления воспалительного процесса следует начать комплексное лечение, которое назначается по индивидуальной схеме. Медик принимает во внимание следующие факторы: клиническая форма заболевания, чувствительность к антибиотикам, сопутствующие заболевания и общее состояние здоровья.
Виды лечения
В обязательном порядке нужно провести лечебные мероприятия и установить точный диагноз. После уреаплазмы появляется возможность проведения профилактических мероприятий для предотвращения серьезных болезней.
1. Антибактериальное лечение. Перед началом этой терапии следует проводить культуральные исследования, а также антибиотикограмму. Эти исследования позволяют установить точный диагноз и определить чувствительность к антибиотикам. В большинстве случаев нужно использовать антибиотические препараты, включенные в группы фторхинолонов, а также макролидов.
2. Стимуляция иммунитета. Основной целью лечения является повышение иммунитета человеческого организма. При наличии хорошего иммунитета после инфицирования заболевание не может развиваться, поэтому очень важно укреплять иммунную систему. Для этого следует стимулировать иммунитет препаратами природного происхождения либо индукторами интерферона.
3. Восстановление нормальной микрофлоры половых путей. Активное применение антибиотиков оказывает серьезное воздействие на полезные микроорганизмы, которые требуются для подавления развития патогенной микрофлоры. По данной причине восстановление микрофлоры предполагает прием эубиотиков, включающих в себя хилак форте, ацилакт, линекс, бифидумбактерин.
Крайне важно, чтобы во время лечения половые отношения отсутствовали. Партнеры должны отказаться даже от защищенных половых актов. Дело в том, что дополнительные раздражения уменьшают эффективность средств и оттягивают наступление излечения. Во время лечения отмена либо прерывания курса невозможны, так как в противном случае уреаплазма будет проявлять стойкость по отношению к антибиотическим препаратам, и дальнейшее лечение оказывается проблематичным.
Уреаплазма. Лечить или нет. Вся правда.
Что нельзя делать после лечения уреаплазмы?
Вы должны правильно питаться. В обязательном порядке откажитесь от острой, жареной, жирной, копченой, соленой еды, алкогольных напитков. Такую схему питания желательно сохранить даже после завершения лечебных мероприятий.
После уреаплазмы рекомендуется проводить обследования с целью определения эффективности лечении. Через полмесяца после окончания лечебного курса может быть назначен метод ПЦР, через неделю – бактериологический посев. Контроль следует проводить в течение трех — четырех месяцев, в зависимости от необходимости, которая определяется лечащим медиком.
Пациент также должен принимать препараты для стимуляции работы печени и желчного пузыря, витамины B и C. Возобновление половых контактов возможно только после контрольных обследований и получения желаемых результатов. Помните о том, что состояние интимного здоровья зависит только от вас!
Источник: xn—-ctbhofdbekubgb2addy.xn--p1ai
Уреаплазмоз — симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык Владимира Павловича, уролога со стажем в 28 лет.
Над статьей доктора Ковалык Владимира Павловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Уролог Cтаж — 28 лет Кандидат наук
«Клиника на Потаповском»
Больница №84 ФМБА на Абельмановской
Поликлиника №84 ФМБА на Абельмановской
Дата публикации 27 февраля 2018 Обновлено 18 февраля 2022
Определение болезни. Причины заболевания
Уреаплазмоз— группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticumи Ureaplasma parvum. Геном U.urealyticumзначительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
В 2021 году профессиональные российские сообщества перестали разрабатывать официальные клинические рекомендации по ведению больных с Ureaplasma spp.и Mycoplasma hominis. Согласно позиции Международного союза по борьбе с инфекциями, передаваемыми половым путём, активное выявление этих микроорганизмов и лечение приносит больше вреда, чем пользы, так как из-за него устойчивость к антибиотикам развивается у действительно опасных инфекций. Поэтому антибиотики при выявлении этих бактерий нужно применять только при наличии симптомов.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.;
- мочекаменная болезнь, цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvumобнаруживается значительно чаще, чем U.urealyticum(38% против 9%). [4]
Как передаётся уреаплазма
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уреаплазмоз у мужчин
У мужчин может возникатьуретрит, который проявляется скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Уреаплозмоз у женщин
У женщин под влиянием уреаплазм может развиваться сальпингоофорит, эндометрит и вагиноз.
Острый сальпингоофорит, эндометритмогут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз,как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Уреаплазмоз у детей
У девочек в большинстве случаев уреаплазмы не вызывают каких-либо заболеваний, наблюдается здоровое носительство. Изредка развивается воспаление вульвыи/или влагалища. У новорождённых девочек и мальчиков повышен риск развития бронхолёгочной дисплазии.
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
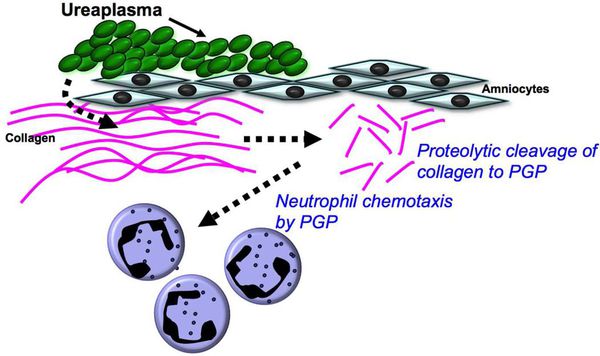
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острыйи хроническийуретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующийи персистирующийуретрит.
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование (бакпосев, культуральный метод)позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticumи Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticumв концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование (полимеразная цепная реакция, ПЦР)определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
- Флороценоз— существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Прямая иммунофлюоресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА) менее информативны при уреаплазмозе, чем молекулярно-генетические и бактериологические исследования. Их применяют только при отсутствии последних.
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена.
Лечение уреаплазмоза
Лечение уреаплазмоза показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм Доксициклина, Джозамицина и ряда других антимикробных препаратов.
Схема лечения уреаплазмоза
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения уреаплазмоза:
- Доксициклин моногидрат100 мг по 1 таб. 2 раза в день;
- или Джозамицин500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс лечения уреаплазмоза может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75%на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2%на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение уреаплазмоза у сексуального партнёра не требуется.
Особенности лечения уреаплазмоза при беременности
При беременности по назначению врача можно применять препараты из группы макролидов и азалидов (Джозамицин, Азитромицин).
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
- планированием беременности;
- предстоящими оперативными вмешательствами на мочеполовых органах;
- донорством спермы. [19]
Список литературы
- Shepard MC. The recovery of pleuropneumonia-like organisms from Negro men with and without nongonococcal urethritis. Am J Syph Gonorrhea Vener Dis. 1954 Mar;38(2):113-24
- Waites K. et al, Mycoplasmas and ureaplasmas as neonatal pathogens. Clinical microbiol review, Oct 2005, 757-789
- Zhou YH, Ma HX, Shi XX et al. Ureaplasma spp. in male infertility and its relationship with semen quality and seminal plasma components. J Microbiol Immunol Infect. 2017 Jun 22
- Leli C, Mencacci A, Latino MA et al. Prevalence of cervical colonization by Ureaplasma parvum, Ureaplasma urealyticum, Mycoplasma hominis and Mycoplasma genitalium in childbearing age women by a commercially available multiplex real-time PCR: An Italian observational multicentre study. J Microbiol Immunol Infect. 2017 Jun 28
- Wagner BD, Sontag MK, Harris JK et al. Airway Microbial Community Turnover Differs by BPD Severity in Ventilated Preterm Infants. PLoS One. 2017 Jan 27;12(1)
- Marrazzo J M , and Martin D H Relationships between sexually transmitted infectious agents and cervicovaginal inflammation: 3 possibilities. STI, sexually transmitted infection. Clin Infect Dis. 2007;44:S102-S110
- Paavonen J et al Randomized treatment of mucopurulent cervicitis with doxycicline or amoxicilline. Am J Obstet Gynecol, 1989
- Donders GGG, Ruban K, Bellen G et al, Mycoplasma/Ureaplasma infection in pregnancy: to screen or not to screen. J Perinat Med. 2017 Jul 26;45(5):505-515. doi: 10.1515/jpm-2016-0111
- Kokkayil P, Dhawan B. Ureaplasma: current perspectives. Indian J Med Microbiol. 2015 Apr-Jun;33(2):205-14
- Deguchi T, Shimada Y, Horie K Bacterial loads of Ureaplasma parvum contribute to the development of inflammatory responses in the male urethra. Int J STD AIDS. 2015 Dec;26(14):1035-9
- Wong ES, Hooton TM, Hill CC et al. Clinical and microbiological features of persistent or recurrent nongonococcal urethritis in men. J Infect Dis. 1988 Nov;158(5):1098-101
- Mitchell C, Prabhu M. Pelvic inflammatory disease: current concepts in pathogenesis, diagnosis and treatment. Infect Dis Clin North Am. 2013 Dec;27(4):793-809
- Kirby RS, Lowe D, Bultitude MI et al. Intra-prostatic urinary reflux: an aetiological factor in abacterial prostatitis. Br J Urol. 1982 Dec;54(6):729-31
- Hernández-Marín I, Aragón-López CI, Aldama-González PL et al. [Prevalence of infections (Chlamydia, Ureaplasma and Mycoplasma) in patients with altered tuboperitoneal factor]. Ginecol Obstet Mex. 2016 Jan;84(1):14-8
- Lobão TN, Campos GB1, Selis NN et al. Ureaplasma urealyticum and U. parvum in sexually active women attending public health clinics in Brazil. Epidemiol Infect. 2017 Aug;145(11):2341-2351
- Shipitsyna E, Roos A, Datcu R et al. Composition of the vaginal microbiota in women of reproductive age—sensitive and specific molecular diagnosis of bacterial vaginosis is possible? PLoS One. 2013 Apr 9
- Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp., Mycoplasma hominis. Российское общество дерматовенерологов и косметологов. Российское общество акушер-гинекологов. Москва, 2015
- Федеральные клинические рекомендации по ведению больных бактериальным вагинозом. Российское общество дерматовенерологов и косметологов. Российское общество акушер-гинекологов. Москва, 2015
- Olatunbosun OA, Chizen DR, Pierson RA. Screening of potential semen donors for sexual transmitted diseases. West Afr J Med. 1998 Jan-Mar;17(1):19-24
Источник: probolezny.ru
Уреаплазмоз у женщин: причины инфекции

Уреаплазмоз у женщин — это достаточно часто встречающееся инфекционное заболевание, при котором в органах, относящихся к мочеполовой системе, развивается воспаление. Данная инфекция вызывается специфическими микроорганизмами, которые называются уреаплазмами.
В подавляющем большинстве случаев этот патологический процесс протекает без каких-либо клинических проявлений, однако бывают и исключения. Опасность такой патологии заключается в том, что в результате хронической воспалительной реакции у женщин могут возникать проблемы с зачатием и вынашиванием ребёнка. Кроме этого, нередко уреаплазмоз передается от инфицированных женщин к мужчинам, что создает вероятность развития бесплодия и у партнера. Однако правильно подобранная терапия позволяет избежать всех неблагоприятных последствий.
Впервые возбудитель данной инфекции был выделен относительно недавно, а именно в тысяча девятьсот пятьдесят четвертом году. В настоящее время уреаплазмы отнесены к условно-патогенной флоре, которая доставляет какие-либо проблемы только при наличии предрасполагающих к этому факторов. Около пятидесяти процентов здоровых женщин выступают в качестве носителей этих бактерий.
В ходе исследований удалось обнаружить, что уреаплазмы имеются практически у тридцати процентов новорожденных девочек. Зачастую такая болезнь протекает совместно с различными ЗППП, например, с гонореей или хламидиозом. В связи с этим в клинической картине преобладают признаки, указывающие именно на эти патологии.
Давайте более подробно поговорим о том, что из себя представляют уреаплазмы. Данные микроорганизмы являются внутриклеточными бактериями, у которых отсутствует собственная клеточная мембрана. Уреаплазмы имеют повышенную чувствительность к цилиндрическим клеткам эпителия, которым выстилаются органы мочеполовой системы. На сегодняшний момент известно шесть представителей уреаплазм, однако развитие такой болезни могут вызывать только два из них.
В подавляющем большинстве случаев передача возбудителя осуществляется посредством полового контакта. В связи с тем, что эта инфекция чаще всего протекает бессимптомно, человек может даже не догадываться о том, что он представляет опасность для своего партнера. Еще одним распространенным способом заражения является вертикальный путь.
Он подразумевает под собой инфицирование ребёнка в момент его прохождения через родовые пути. На протяжении длительного времени рассматривалась роль контактно-бытового пути заражения. Однако на сегодняшний момент точных сведений, подтверждающих его актуальность, предоставлено не было.
Существует некоторое количество факторов, которые способствуют переходу уреаплазм из спящего состояния в активное. В первую очередь воспалительный процесс в мочеполовых органах под воздействием уреаплазм очень часто развивается при снижении уровня иммунной защиты. Активации данной инфекции также способствуют различные гормональные изменения, нарушение баланса нормальной микрофлоры влагалища и заболевания, передающиеся половым путем. Еще одним предрасполагающим фактором являются разнообразные медицинские манипуляции, например, аборты, диагностические выскабливания и так далее.
В классификацию уреаплазмоза у женщин включены три его основные формы: бессимптомная, острая и хроническая. При бессимптомной форме женщина выступает в качестве носителя уреаплазмы. При этом воспалительная реакция в ходе обследования не обнаруживается. Острая форма диагностируется крайне редко.
Она подразумевает под собой наличие выраженных воспалительных изменений в совокупности с общей интоксикацией организма. Инфекция, протекающая в хронической форме, характеризуется периодическими обострениями, вне которых какие-либо клинические проявления практически отсутствуют.

Красота по-мужски: как выбрать уход для тела и волос «современным викингам»?
Кто такой «современный викинг» и почему ему нужна «своя» косметика?
Симптомы, возникающие при уреаплазмозе у женщин

По различным данным, от семидесяти до восьмидесяти процентов всех случаев уреаплазмоза протекают без каких-либо симптомов. Чаще всего инфицирование уреаплазмами обнаруживается случайно при обращении по поводу другой проблемы, например, по поводу гонореи или хламидиоза.
Однако даже если симптомы присутствуют, то они не являются специфичными. Больная женщина может предъявлять жалобы на болезненность и дискомфорт во время мочеиспускания, наличие резей и жжения. Дополнительно слегка увеличивается количество выделений из влагалища, однако их цвет или запах не изменяются.
Иногда воспалительная реакция распространяется на выше расположенные органы репродуктивной системы. В этом случае может присоединяться тянущая или ноющая боль внизу живота. Зачастую при обострении присутствует умеренно выраженный интоксикационный синдром, проявляющийся субфебрильной лихорадкой, слабостью и недомоганием.
Симптомы вне обострения хронической формы чаще всего и вовсе не определяются. Заподозрить такое заболевание можно на основании стойких к проводимой терапии уретритов, эндоцервицитов или при наличии проблем с зачатием ребёнка.
Диагностика и лечение инфекции

Диагностика данной болезни начинается со сбора жалоб в совокупности с гинекологическим осмотром. Однако установить диагноз на основании только лишь этого не получится. В обязательном порядке необходимо провести бактериологический посев. Также высокоинформативными являются различные серологические анализы и ПЦР-диагностика.
Терапия при такой инфекции начинается с использования антибактериальных препаратов. Общая продолжительность приема антибиотиков составляет от одной до двух недель. Системная антибактериальная терапия также дополняется местными средствами. Параллельно необходимо направить свое внимание на восстановление нормальной микрофлоры влагалища и повышение уровня иммунной защиты.
Профилактика развития болезни
Принципы профилактики сводятся к предупреждению активации условно-патогенной флоры. С этой целью рекомендуется вести здоровый образ жизни, отказаться от незащищенных половых контактов, а также своевременно лечить возникающие гинекологические заболевания.
Источник: medaboutme.ru
