Кровь – главная биологическая жидкость нашего организма. Ее функции важны и разнообразны: · Обеспечивает процесс дыхания — переносит кислород от легких к остальным тканям, а в обратном направлении забирает углекислый газ. · Необходима при пищеварении — транспортирует питательные вещества от желудочно-кишечного тракта к тканям и выводит продукты обмена веществ из них. · Разносит из эндокринных желез по организму гормоны и другие необходимые биологически активные вещества, регулируя деятельность всего организма. · Обеспечивает постоянную температуру тела, нужную для поддержания жизни человека. · Защищает организм — скапливается в месте любого повреждения, предохраняя царапину или рану от попадания инфекции, участвует в создании иммунитета и т. д.
Кровь состоит из плазмы (межклеточной жидкости) и циркулирующих в ней клеток крови: эритроцитов, лейкоцитов и тромбоцитов, которые образуются в организме непрерывно. Срок их жизни невелик — например, продолжительность жизни эритроцитов 3-4 месяца, у других клеток еще меньше. Основная часть форменных элементов крови продуцируется костным мозгом.
Время выведения алкоголя из организма, из крови!
Эритроциты (Эр.) — красные клетки крови, их главная задача состоит в переносе кислорода от легких к остальным системам организма, который обеспечивается с помощью белка эритроцитов — гемоглобина. Гемоглобин участвует и в обратном переносе в легкие углекислого газа. Помимо этого, функции эритроцитов – доставка питательных веществ к внутренним органам, обеспечение вывода токсинов, участие в формировании иммунитета, а также в процессе свертывания крови в поврежденных сосудах.
Что такое СОЭ?
СОЭ – первые буквы понятия « скорость оседания эритроцитов ». Исследование СОЭ в списке часто назначаемых анализов. Тест выполняется в рамках общего анализа крови и предназначен для поиска причин острого воспаления и стадии хронического процесса, а также проверки эффективности назначенного лечения. В чем суть исследования?
В живом организме все составляющие крови двигаются и смешиваются друг с другом, однако, оказавшись вне организма, кровь спустя какое-то время разделится на плазму и эритроциты, которые, обладая большей удельной массой, опустятся вниз под собственной тяжестью. Скорость оседания Эр. (СОЭ), измеряемую в мм/час, сравнивают с нормальным значением.
Отклонение от него (чаще в сторону увеличения) помогает обнаружить воспаление или другую патологию. Скорость оседания растет, если увеличивается уровень агрегации Эр. (их слипания между собой), это может служить признаком присутствия патологического процесса в организме. И повышение, и понижение только одного показателя не могут точно свидетельствовать о каких-то нарушениях в организме. Как большинство лабораторных исследований, данный анализ может выполняться разными способами, а также на разном оборудовании, от этого зависят числовые результаты и расшифровка.
Общий Анализ Крови • НОРМА • показателей /Гемоглобин / Эритоциты / СОЭ / Лейкоциты / Тромбоциты

Методы проведения анализа
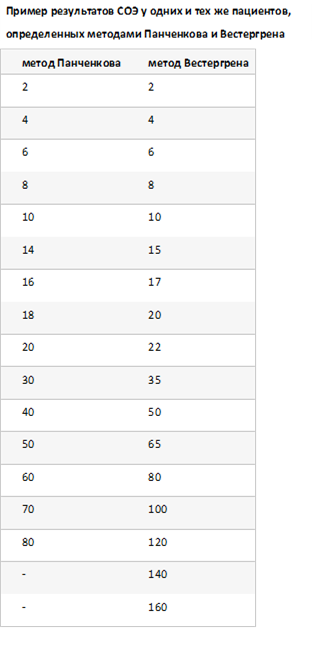
При любом методе предполагается, что пациент не ел перед забором крови не меньше 4 часов. В настоящее время в основном используется 2 метода лабораторного тестирования крови на СОЭ. 1. СОЭ по Панченкову Наиболее распространенный в отечественных лечебных учреждениях способ. Для исследования берут капиллярную кровь из пальца.
Анализ проводится с использованием стеклянного капилляра Панченкова – тонкой трубки (мерного сосуда) с рабочей высотой 100 мм и внутренним диаметром 1 мм, на которую нанесено 100 делений. На специальном стекле кровь смешивают с антикоагулянтом (цитратом натрия) в соотношении 1:4, чтобы она не свернулась. Зачем приготовленный материал помещают в капилляр на 1 час.
После этого измеряют высоту столбика (в мм) плазмы крови, которая отделилась от эритроцитов. Полученное число и есть результат анализа. 2. СОЭ по Вестергрену Самый современный международный метод, считается наиболее показательным и эталонным.
Для анализа берут венозную кровь, смешивают ее с антикоагулянтом, помещают в стеклянную емкость с рабочей высотой 200 мм, внутренним диаметром 2,55 мм и 200 делениями, через час после смешивания компонентов измеряется расстояние от верхней границы плазмы в штативе до верхней границы осевших Эр. Единицы измерения те же: мм/час. При нормальных показателях результаты этих двух методик совпадают, однако при повышении значений анализ по Вестергрену дает более точные цифры.
 Границы нормы СОЭ
Границы нормы СОЭ

СОЭ у детей
 СОЭ у беременных
СОЭ у беременных
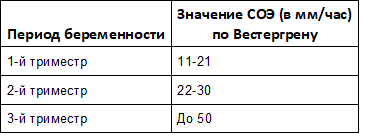
Ввиду важности этого теста для здоровья будущей мамы и ребенка врачи советуют сдавать кровь на СОЭ на 12-й, 21-й и 30-й неделях беременности.

СОЭ повышен – что это означает?
Нужно отметить, что иногда повышение СОЭ вызывается не заболеванием, а физиологическими причинами: · СОЭ в крови у женщин как правило выше, чем у мужчин, в связи с меньшим количеством эритроцитов. · Утром СОЭ выше, чем в остальное время. · Результат может быть выше из-за сытной еды перед сдачей анализа. · Повышение СОЭ нормально во время менструации, для беременных женщин, после родов, а также отмечается у женщин, принимающих контрацептивы и. · Отмечается при приеме некоторых лекарственных средств. · Повышение характерно для пожилых женщин и мужчин. Кстати, для старшего поколения привычнее старое название исследования: РОЭ – реакция оседания эритроцитов.
Повышение СОЭ наблюдается в острый период любой бактериальной инфекции и в любом возрасте, а также у взрослых во время вирусных инфекционных заболеваний. После выздоровления значения СОЭ могут еще оставаться выше нормы в течение нескольких недель или даже месяцев.
Повышенные значения СОЭ служат типичным симптомом ряда заболеваний: · Болезни гепатобилиарной зоны (желчевыводящих путей и печени), кишечника, поджелудочной железы. · Заболевания суставов. · Инфаркт миокарда. · Некоторые болезни крови и злокачественные заболевания. · Патологии эндокринной системы и нарушение обмена веществ: ожирение, сахарный диабет, тиреотоксикоз, муковисцидоз. · Аутоиммунные заболевания: системная красная волчанка, ревматоидный артрит, склеродермия, васкулиты и др. · Травмы, переломы, послеоперационный период. Очень большие (свыше 100 мм/час) значения с высокой вероятностью указывают на развитие активного воспалительного процесса: · Онкологические заболевания. · Патологии органов дыхания (бронхит, пневмония, туберкулез), ОРВИ, гайморит и т. д. · Инфекции мочевыводящих путей (цистит, пиелонефрит и др.). · Грибковые инфекции. · Вирусные гепатиты. Степень изменения СОЭ также связана со стадией конкретного заболевания. Причиной стойкого увеличения СОЭ могут стать хронические инфекции мочевыделительной системы или ротоглотки, а также вялотекущие воспаления, например, хронический вирусный гепатит С или туберкулез. В некоторых случаях повышение СОЭ может быть ложным (ложноположительный анализ): при анемиях, гиперхолестеринемии, почечной недостаточности, при беременности, у пожилых, технической ошибке в лаборатории и др.
Диагностика и лечение при высоком СОЭ
Любая диагностика начинается с беседы пациента и врача, который выясняет, какие симптомы беспокоят больного, есть ли хронические заболевания. Чтобы установить точную причину повышения СОЭ, назначаются дополнительные исследования: · Анализы крови. · Определяются антитела к антигенам возбудителей заболевания. · Рентгенография грудной клетки. · УЗИ брюшной полости и т. д. Если причина повышения показателя является физиологической, его коррекции не требуется.
При бактериальных инфекциях проводится лечение антибиотиками, если состояние пациента тяжелое, назначают антибиотики широкого спектра действия, при ОРВИ – симптоматическую терапию. Иммунные воспаления подавляются с помощью противовоспалительных средств: глюкокортикоидов, цитостатиков и др. При инфаркте миокарда, вызванном тромбозом, необходимы антиагреганты , антикоагулянты и тромоболитики. При острых абдоминальных патологиях, таких как холецистит и панкреатит, требуется срочное хирургическое вмешательство.
Когда СОЭ понижен
Снижение СОЭ – показатели менее 2 мм/ч (женщины) и 1 мм/ч (мужчины). Встречается намного реже. Причины: · Сильное обезвоживание (дегидратация): лихорадочное состояние с сильным потоотделением, тяжелая диарея, рвота и обширные ожоги.
После восполнения дефицита жидкости СОЭ быстро приходит в норму. · Голодание и вегетарианская диета. · Болезни крови: повышение ее вязкости, нарушение формы эритроцитов (серповидно-клеточная анемия), повышение их количества (первичный и вторичный эритроцитоз ), изменение кислотно-щелочного баланса крови (снижение PH). · Высокий уровень билирубина при патологиях печени и желчного пузыря. · Выраженная недостаточность кровообращения. · Прием стероидов и др. Для выявления причин понижения СОЭ назначаются лабораторные исследования: общий и биохимический анализ крови, электрофорез гемоглобина для диагностики серповидно-клеточной анемии, а также генетические исследования. Нормализовать пониженное СОЭ самостоятельно невозможно, лечение основного заболевания в большинстве случаев проводится в стационаре. Нужно помнить, что лабораторный тест на определение СОЭ является неспецифическим, то есть, для выяснения причины повышения или понижения и последующей коррекции показателя требуются дополнительные лабораторные и аппаратные исследования.
https://yandex.ru/health/turbo/articles?id=4629 https://gemotest.ru/moskva/catalog/issledovaniya-krovi/klinicheskie-issledovaniya/soe-po-vestergrenu-kapillyarnaya-krov/ https://www.ayzdorov.ru/ttermini_analiz_na_SOE.php https://medside.ru/norma-soe-v-krovi https://www.krasotaimedicina.ru/symptom/blood/reduced-ESR https://www.krasotaimedicina.ru/symptom/blood/ESR-elevated https://o-krohe.ru/beremennost/analiz-krovi/soe/
Источник: wer.ru
Эозинофилы в крови
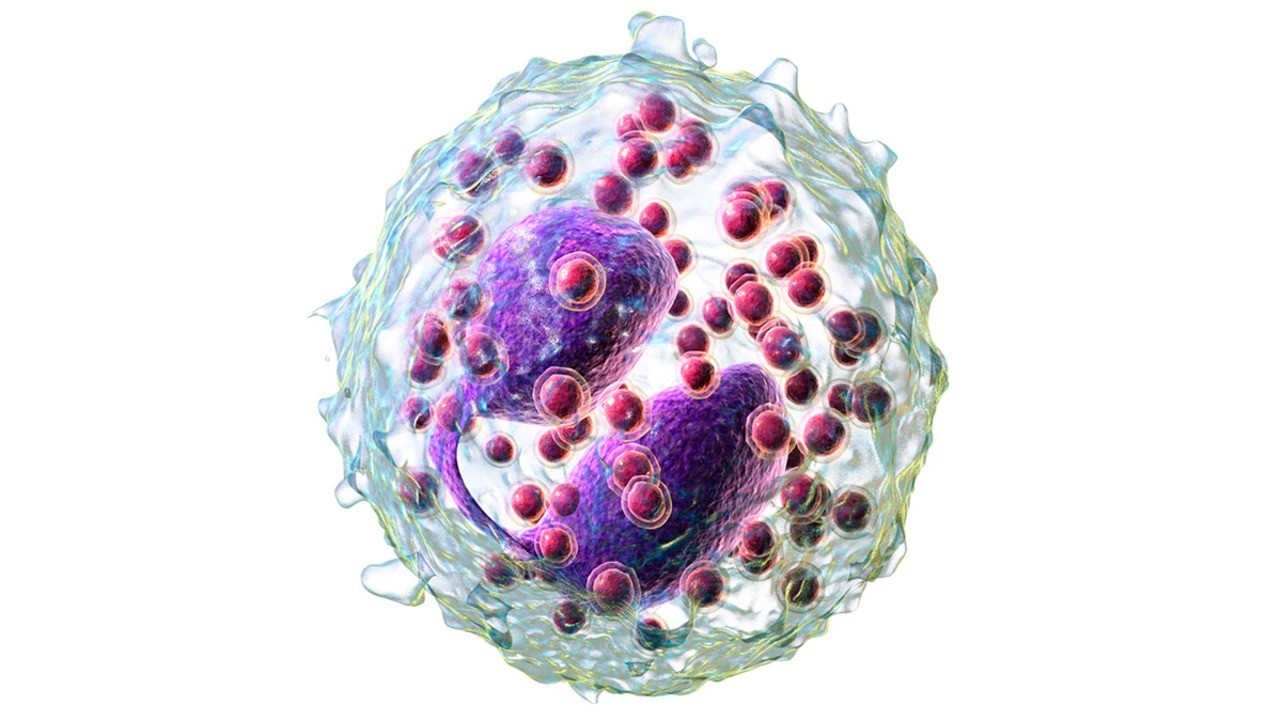
Эозинофилы — это одна из разновидностей лейкоцитов. Их главное предназначение — борьба с аллергенами, патогенными микроорганизмами и токсинами. Они образуются в костном мозге в течение 3-4 дней. После этого попадают в системный кровоток, концентрируясь в слизистых кишечника, дыхательных путей и капиллярах, где живут и функционируют на протяжении 10-14 дней.
В периферической крови их концентрация крайне незначительна: в костном мозге и других тканях эозинофилов больше примерно в 200 раз. За счет своей способности к быстрому передвижению эти эозинофилы способны легко находить и обезвреживать патогены.
Синонимы: EO
Эозинофилы состоят из двудольного ядра и трех типов эозинофильных гранул (липидные тельца, эозинофильные, мелкие и первичные). В них содержатся белковые структуры, при помощи которых обезвреживаются чужеродные клетки. Эозинофилы — это достаточно крупные клетки: их диаметр достигает 20 мкм.
Эозинофилы получили свое название благодаря тому, что при окраске по Романовскому они легко окрашиваются эозином (кислым красителем), при этом другие виды красителей на них никак не действуют. Сам эозин был изобретен в 1873 году немецким ученым Г. Каро и из-за своего ярко-розового цвета назван в честь древнегреческой богини рассвета Эос (в немецкой версии название звучит как «эосин»).
Анализ крови на эозинофилы
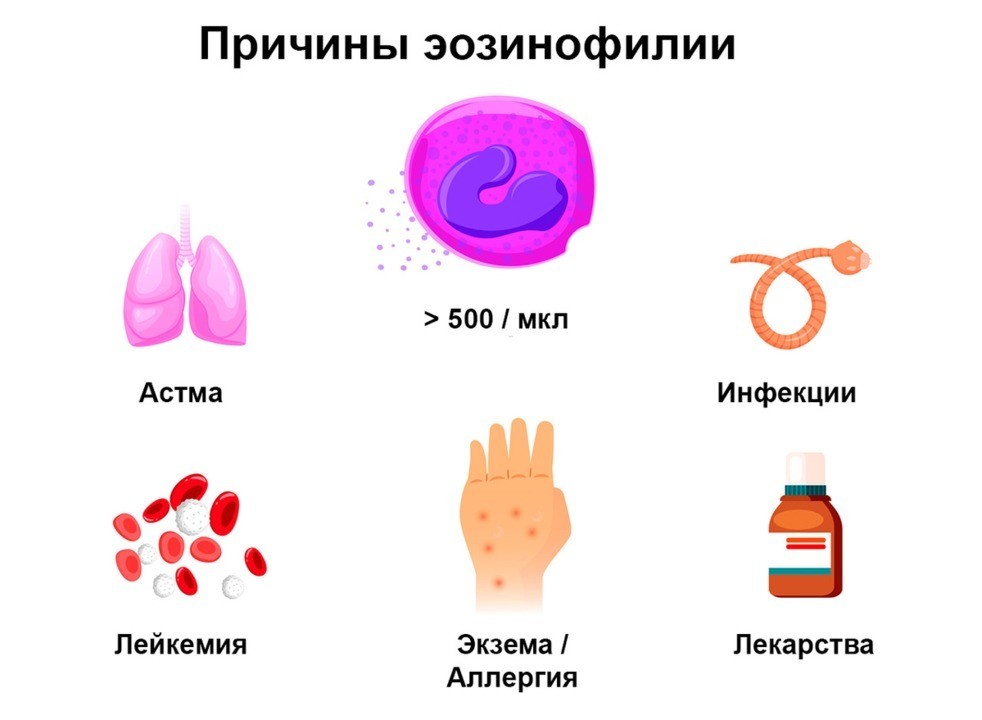
Показания к анализу
Общий анализ крови с подсчетом количества эозинофилов назначается большинству людей, обратившихся в поликлинику. Спектр показаний очень широк, но в современной клинической практике исходное количество эозинофилов чаще всего используется как биомаркер для оценки эффективности препаратов, назначаемых пациентам с бронхиальной астмой. В этом отношении для врача наибольшую ценность представляет абсолютное количество эозинофилов.
Эозинофилы относятся к микрофагам. Это означает, что они могут поглощать только мелкие чужеродные частицы.
Исследование актуально при подтверждении предварительного диагноза, проверке эффективности назначенного терапевтического курса, оценке состояния здоровья человека при прохождении профосмотров или медкомиссий. Врач также назначает общий анализ крови в послеоперационном периоде. Помимо этого, подсчет эозинофилов важен при подозрении на развитие инфекционных, онкологических и аутоиммунных заболеваний.
Подготовка к анализу
Забор крови осуществляется с утра (как правило, с 8 до 10 часов). Перед исследованием следует соблюдать несколько простых, но при этом важных правил:
- последний прием пищи – не позднее 8 часов вечера, а утром разрешено пить только воду или несладкий чай;
- за сутки до анализа ограничить физические нагрузки;
- за 2-3 суток до забора крови исключить алкоголь;
- за 1-2 часа до исследования воздержаться от курения.
Нормы эозинофилов в крови
| Дети младше 5 лет | Дети 5 – 14 лет | Взрослые |
| 0,5 – 7% | 1 – 5% | 0,5 – 5% |
Следует также учитывать, что у женщин в первые дни менструации наблюдается незначительное превышение нормы содержания эозинофилов, при этом после овуляции их количество может быть чуть ниже нормы.
В абсолютном значении норма для взрослых — 0,15-0,450Х10,0⁹ на один литр плазмы крови. Превышение нормы процентного содержания относительно лейкоцитов называют эозинофилией. Выделяют три стадии эозинофилии:
1. Легкая (не более 10% от общего числа лейкоцитов).
2. Средняя (до 15%).
3. Тяжелая (свыше 15%).
Причины повышенного количества эозинофилов в крови
Повышение уровня эозинофилов говорит о том, что организм противостоит воспалительному процессу, а ткани и клетки испытывают дефицит кислорода. Возможные причины повышения количества эозинофилов:
Причины пониженного количества эозинофилов в крови
Снижение количества эозинофилов ниже 0,02*10 9 /л называют эозинопенией. Существует несколько возможных причин:
- Прием глюкокортикоидов и стероидов. Это гормональные препараты, которые способствуют снижению количества лейкоцитов (в том числе и эозинофилов) в крови за счет их разрушения. При этом эозинопения не является достаточно весомым основанием для отмены курса глюкокортикоидов, поскольку сама по себе не несет угрозы здоровью, в то время как терапевтический эффект этих препаратов при аллергических реакциях или аутоиммунных заболеваниях полностью оправдывает их применение.
- Нервное перенапряжение и стрессы. Во время сильного психического напряжения, депрессии и эмоциональных потрясений в крови растет уровень кортизола, который называют гормоном стресса. Именно кортизол и разрушает эозинофилы.
- Аллергические реакции. Уровень эозинофилов при аллергии — вопрос достаточно парадоксальный. При умеренных реакциях гиперчувствительности наблюдается эозинофилия, однако при сильной аллергии уровень эозинофилов, напротив, снижается.
- Инфекционные заболевания. Эозинопения характерна для болезней вирусной и бактериальной природы, в число которых входит и коронавирусная инфекция. Снижение количества эозинофилов также наблюдается при гнойно-септических процессах (абсцессы и флегмоны).
- Эндокринные заболевания. Как мы уже знаем, повышение уровня кортизола в крови влечет за собой снижение количества эозинофилов. Кортизол вырабатывается в надпочечниках, поэтому их заболевания (например, синдром Иценко-Кушинга) вызывают эозинопению.
- Заболевания костного мозга. Поскольку эозинофилы образуются именно в костном мозге, любые связанные с ним патологии и травмы вызывают эозинопению.
- Снижение уровня эозинофилов в крови также может наблюдаться в первые сутки после инфаркта, при аппендиците, сепсисе, акромегалии, красной волчанке, ожогах и травмах.
Последствия отклонения от нормы
Изменение нормального уровня эозинофилов в крови не является критерием, по которому можно составить представление о возможных патологических изменениях в организме. Проще говоря, сам по себе уровень эозинофилов в крови мало что значит — нужно обращать внимание на болезнь, которая вызвала его изменение. Поэтому последствия могут быть самыми разнообразными — от совершенно незначительных (как в случае с физической нагрузкой) до смертельно опасных (например, при онкологии).
Сама по себе эозинофилия в редких случаях может привести к повреждению тканей, в которых наблюдается наибольшее скопление эозинофилов. Механизм подобных повреждений на сегодняшний день до конца не изучен, однако установлено, что наиболее сильное повреждающее действие эозинофилы проявляют при таких состояниях, как эозинофильный фибропластический эндокардит и идиопатический гиперэозинофильный синдром. Характер повреждений напрямую зависит от продолжительности эозинофилии и выраженности эозинофильной инфильтрации тканей.
Как снизить количество эозинофилов в крови
Эозинофилия — это не самостоятельная нозологическая единица, а лишь следствие того или иного заболевания. Поэтому изолированно она не лечится — в первую очередь важно устранить причину ее возникновения, то есть заболевание, вызвавшее изменение лейкоцитарной формулы.
Возможные варианты лечения:
- Десенсибилизирующая терапия. При аллергии для снижения реакций гиперчувствительности применяются антигистаминные препараты. Некоторые из них могут вызывать легкую сонливость (например, хлоропирамин), однако такие препараты нового поколения, как цетиризин, левоцетиризин, дезлоратадин и рупатадин лишены этого побочного действия, при этом обладают легким противовоспалительным эффектом.
- Антибактериальная терапия — при инфекционных болезнях назначают антибиотики (амоксициллин, цефтриаксон, азитромицин, эритромицин и т.д.). Выбор антибактериального препарата зависит от возбудителя и его чувствительности к определенной группе антибиотиков.
- Противовоспалительная терапия. Повышение уровня лейкоцитов (в том числе и эозинофилов) отмечается при воспалительных процессах. При их сильной выраженности применяют глюкокортикостероиды (преднизолон).
- Химиотерапия. Этот метод лечения направлен на устранение злокачественных новообразований. С этой целью применяют цитостатики и антиметаболиты.
- Гормональная терапия. При мультисистемных заболеваниях, сопровождающихся иммунодефицитом (например, синдром Джоба), показано применение стероидных препаратов и гамма-интерферона. Лечение дополняют антибиотиками, ингибиторами кальциневрина, Н1-гистаминоблокаторами, противогрибковыми препаратами.
- Антигельминтная терапия. Для борьбы в глистными инвазиями назначаются такие препараты, как альбендазол, левамизол, бефения гидроксинафтоат, пиперазин, тетрахлорэтилен, мебендазол. Выбор медикамента зависит от вида паразитов и стадии инвазии. Дополнительно назначаются антибиотики, энтеросорбенты, ферменты, пробиотики, глюкокортикоиды.
Дополнительно можно предпринять следующие меры:

- Нормализовать образ жизни. Важно избегать частого приема алкоголя и отказаться от сигарет (или хотя бы существенно ограничить их количество).
- Избегать хронической интоксикации. У людей, работающих на вредных производствах или живущих в экологически неблагополучных регионах, в результате постоянной химической интоксикации количество эозинофилов в крови растет.
- Придерживаться здорового образа питания. Не следует злоупотреблять острыми, копчеными, консервированными и жирными продуктами. Чтобы повысить уровень эозинофилов, следует ограничить количество мяса, птицы и рыбы в рационе (употреблять преимущественно нежирные сорта). В меню должны входить йогурт, сыры, овощи, фрукты, бобы, отрубной и цельнозерновой хлеб.
Как повысить количество эозинофилов в крови
Снижение уровня эозинофилов в крови — признак ослабления иммунитета. Как и в случае с эозинофилией, следует выявить первичную патологию и устранить ее, а также скорректировать образ жизни: свести к минимуму вредные привычки, обеспечить адекватный уровень физической активности, а также позаботиться о нормальном режиме дня (важно спать не менее 8 часов в сутки).
Нормализации лейкоцитарной формулы способствует употребление витаминов В12, С, D. Их можно получать с продуктами питания (мясо, рыба, творог, шиповник, смородина, чеснок), либо с аптечными поливитаминами. Желательно исключить продукты с высоким аллергенным потенциалом: молоко, сою, пшеницу, яйца, морепродукты, арахис.
При лечении заболеваний, в результате которых развилась эозинопения, зачастую используются те же группы препаратов, что и в случае с эозинофилией. Например, антибиотики назначают при инфекционных заболеваниях, а также разлитом и локализованном гнойно-воспалительном процессе (флегмоны и абсцесс). Как уже упоминалось ранее, аллергия способна спровоцировать не только рост, но и снижение количества эозинофилов в крови, поэтому антигистаминные препараты могут использоваться и при лечении эозинопении.
Заключение
Изменение уровня содержания эозинофилов в крови может быть вызвано как физиологическими причинами (физическая нагрузка, стрессы, переедание), так и различными заболеваниями. Как ни парадоксально, иногда одно и то же состояние (например, аллергия или инфекционный процесс) может вызывать как снижение, так и повышение количества эозинофилов в крови и других биологических жидкостях
Источники
- Л.А. Горячкина, Е.П. Терехова // Легочные эозинофилии
- А.Г. Туркина, И.С. Немченко // Клинические рекомендации по диагностике и лечению заболеваний, протекающих с эозинофилией
- А.С Кегич, А.Ю. Пеньков // Эозинофилия в периферической крови
Источник: medportal.ru
Креатинин в крови
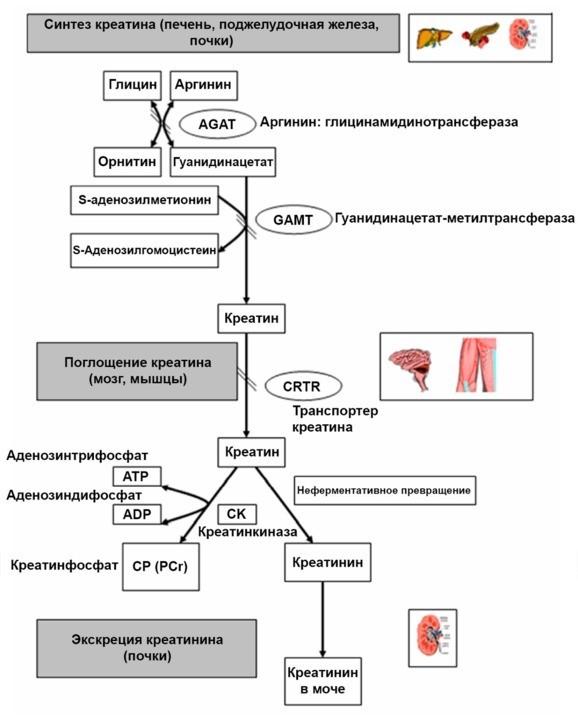
Уровень креатинина в крови является одним из ключевых показателей деятельности почек. Что же представляет собой креатинин? Механизм его образования достаточно прост. В обеспечении мышц необходимой энергией принимает участие множество сложных биохимических соединений, в число которых входит креатин.
Это азотсодержащая карбоновая кислота, принимающая активное участие в энергетическом обмене. Креатин образуется в печени, затем вместе с кровотоком поступает в мышцы, где под воздействием фермента креатинфосфокиназы преобразуется в энергию, распадаясь на метаболиты. Одним из которых и является креатинин.
Синонимы: Сывороточный креатинин, Креатинин сыворотки, 1-метилгликоциамидин, метаболит, Creatinine, Creat, Cre, Blood creatinine, Serum creatinine, Serum Creat
Сам по себе креатинин, будучи продуктом распада, уже не представляет для организма ни малейшей пользы, поэтому выводится из организма через почки. При некоторых заболеваниях процесс его выведения может нарушаться. На уровень содержания креатинина в крови влияют также и некоторые физиологические причины.
Креатинин в сыворотке крови всегда относительно стабилен, поскольку он образуется с одинаковой скоростью. В норме уровень креатинина определяется преимущественно объемом мышечной массы человека: чем лучше развиты мышцы, тем выше уровень этого метаболита.
Анализ крови на креатинин
В большинстве случаев количество креатинина определяется при биохимическом анализе крови. Уровень его содержания считается как в мкмоль/л (микромоль на литр), так и мг/дл (миллиграммах на децилитр). Кровь для этого исследования обычно берется из вены.
Показания к анализу
Чаще всего анализ на креатинин назначают для оценки фильтрационной функции почек. Это исследование также актуально для тяжелых травм и многих заболеваний различной природы.

- подозрение на развитие почечной недостаточности;
- любые заболевания почек (пиелонефрит, поликистоз, мочекаменная болезнь, гломерулонефрит);
- сильные травмы или ожоги;
- любые травмы, атрофия или разржюывы мышц;
- заболевания эндокринной системы;
- заболевания сердечно-сосудистой системы;
- острые воспалительные заболевания;
- сепсис;
- послеоперационный период.
Подготовка к анализу
Правила подготовки к биохимическому анализу на определение креатинина мало чем отличаются от стандартов подготовки к любому анализу крови. Исследование проводится с утра натощак (последний прием пищи не позднее 8 часов вечера). За сутки до исследования необходимо:
- избегать нервных стрессов;
- ограничить физические нагрузки;
- не посещать сауну;
- не употреблять алкоголь;
- не превышать привычный объем мясных блюд в рационе;
- избегать острого, соленого, жареного;
- за 1-2 часа до исследования отказаться от курения.
Безусловно, эти правила усложняют пациенту жизнь, но придерживаться их все же необходимо, в противном случае результат исследования будет искажен, что может стать причиной неверной постановки диагноза.
Норма содержания креатинина в крови
До 15 лет на референсные значения пол не влияет – норма содержания креатинина в биохимическом анализе крови (S-Crea) в этот период меняется только в зависимости от возраста. С началом полового созревания гормональная перестройка вносит свои коррективы, поэтому после 15 лет референсные значения у мужчин и женщин меняются. Для удобства приводим таблицу.
| Возраст / пол | Показатель нормы | |
| Новорожденные дети | 20 — 75 мкмоль/л | |
| Младше 1 года | 15 — 37 мкмоль/л | |
| 1 – 3 года | 21 — 36 мкмоль/л | |
| 3 – 5 лет | 26 — 41 мкмоль/л | |
| 5 – 7 лет | 27 — 51 мкмоль/л | |
| 7 – 9 лет | 34 — 52 мкмоль/л | |
| 9 – 11 лет | 33 — 66 мкмоль/л | |
| 11 – 15 лет | 45 — 75 мкмоль/л | |
| Старше 15 лет | Мужчины | 60 – 105 мкмоль/л |
| Женщины | 42 – 80 мкмоль/л | |
Причины повышенного креатинина
Причины, вызывающие повышенный уровень креатинина в крови пациента, можно разделить на физиологические и патологические.
- большой объем мышечной массы;
- занятия силовыми видами спорта (пауэрлифтинг, бодибилдинг, борьба и т.д.);
- употребление большого количества мясных блюд;
- применение некоторых лекарственных средств (антибиотики тетрациклинового ряда, цефалоспорины, нестероидные противовоспалительные средства).
Голодание влияет на уровень креатинина
Одна из распространенных физиологических причин повышения уровня креатинина в крови – продолжительные голодания. Если организм недополучает необходимого набора аминокислот и питательных веществ, он начинает использовать собственную мышечную ткань как источник питания. В результате разрушения мышечных волокон и возникает рост уровня креатинина. Поэтому излишнее увлечение голоданием чревато развитием мышечной дистрофии

- острые и хронические заболевания почек;
- нарушение проходимости мочевых путей;
- заболевания сердечно-сосудистой системы (из-за нарушенного кровоснабжения страдают почки);
- избыточная активность щитовидной железы (от чрезмерного синтеза тиреоидных гормонов начинается процесс распада в мышцах);
- лучевая болезнь;
- онкологические новообразования;
- разрывы, сдавления и другие травмы мышц;
- септический шок;
- обширные ожоги;
- эндокринные патологии.
Причины пониженного креатинина
Для специалиста снижение уровня креатинина в сыворотке крови имеет сравнительно невысокое диагностическое значение. Причинами могут стать:
- беременность (в первые полгода вынашивания ребенка в организме женщины происходит перераспределение кровообращения за счет увеличения объема сосудистого русла);
- недостаток животного белка в рационе;
- патологическое снижение объема мышечной массы (мышечная дистрофия).
Последствия отклонения креатинина от нормы
Для начала необходимо понять причину изменения уровня креатинина в сыворотке крови. Если отклонения от нормы обусловлены физиологическими причинами, особого повода для переживаний нет. Однако даже на некоторые физиологические особенности все же следует обратить внимание.
Например, если употребление в пищу большого количества мяса не обусловлено повышенной потребностью белка в организме (прямая потребность существует у атлетов, для которых белок является важным компонентом питания, обеспечивающим рост мышц), это может привести к подагре, а также к ухудшению состояния почек и печени. Особое беспокойство в этом отношении должны вызывать такие предрасполагающие факторы, как замедленный метаболизм, а также сопутствующие заболевания печени и почек.
Если же отклонение уровня креатинина от нормы объясняется каким-либо патологическими причинами, следует своевременно приступить к комплексному лечению, чтобы не допустить усугубления заболевания.
Повышение уровня креатинина в крови встречается у детей и подростков как результат активного роста.
Первое, что следует запомнить: самостоятельное лечение может принести больше вреда, чем пользы. Рост креатинина в биохимическом анализе крови очень часто свидетельствует о наличии опасных заболеваний, поэтому в выборе лекарственных препаратов следует всецело довериться врачу.
При поражении почек или заболеваниях сердечно-сосудистой системы пациенту предлагают госпитализацию и лечение на базе стационара. Помимо лечения основного заболевания, вызвавшего повышение уровня креатинина в крови, врач назначает препараты для нормализации белкового обмена. Также применяется экстракорпоральная детоксикация – это сложная процедура аппаратного очищения крови. Чаще всего используется гемодиализ: венозную кровь пациента очищают через сложный фильтр (диализатор), после чего возвращают назад в венозное русло.

Важным аспектом нормализации уровня креатинина является диета. От многих любимых блюд придется отказаться, но результат того стоит.
Продукты для снижения уровня креатинина:
- овощи и фрукты (предпочтительно свежие или отварные);
- кисломолочная продукция (кефир, ряженка, йогурт);
- гречка;
- овсянка;
- бурый рис;
- макароны из твердых сортов пшеницы;
- ржаной и отрубной хлеб;
- орехи;
- мед.
Чтобы ускорить процесс выведения излишков креатинина из организма, пейте больше очищенной воды – желательно не менее 1,5 литров в день. Однако следует помнить, что при болезнях почек количество жидкости в день нужно ограничивать.
- жирные сорта мяса, птицы и рыбы;
- цельное молоко;
- острые приправы;
- копчености;
- консервация;
- крепкий чай и кофе.
Употребление мяса и яиц следует свести к минимуму: допускается 2-3 «мясных» дня в неделю. При этом даже в такие дни количество мяса (а также птицы и рыбы нежирных сортов) должно быть умеренным: не более 150 граммов мяса и 1 яйца в день.
Как и в случае с повышением уровня креатинина, начать следует с устранения причины. Поскольку снижение креатинина в крови чаще всего объясняется физиологическими причинами, следует проанализировать собственный рацион и образ жизни.
Приверженцы лечебного голодания должны понимать, что во всем важен здоровый баланс: не следует подрывать здоровье отказом от необходимых организму веществ.
Пониженный креатинин часто встречается у спортсменов, питание которых не соответствует уровню физических нагрузок. Многие начинающие атлеты в попытках нарастить мышечную массу действуют по принципу «больше – значит лучше», изматывая себя излишне тяжелыми тренировками и при этом напрочь забывая о важности сбалансированного питания.
Организм нуждается не столько в самом креатинине, представляющем собой конечный продукт энергетического обмена, сколько в креатинфосфате, благодаря которому мышцы обеспечиваются необходимой энергией и силой. Именно при расщеплении креатина и креатинфосфата и образуется креатинин.
Список рекомендуемых продуктов:
- мясо и птица;
- рыба (особенно богаты креатином сельдь, лосось, тунец);
- тыквенные семечки;
- яйца;
- орехи;
- бобовые.
Заключение
Для нормализации уровня креатинина в крови важно понимать причину, вызвавшую отклонение от нормы. Как правило, его повышенный уровень наблюдается при заболеваниях почек и сердечно-сосудистой системы, поэтому воздействовать следует именно на основное заболевание.
Прекращение приема лекарств, вызывающих снижение уровня креатинина в сыворотке крови, должно быть согласовано с врачом. В подавляющем большинстве случаев важность терапевтического эффекта перевешивает временный недостаток креатина в мышцах.
Источники
- А.В. Смирнов // Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению
- Д.Ю. Пушкарь, А.Н. Цибин // Лабораторная диагностика в урологии
- T. Bjornsson // Use of Serum Creatinine Concentrations to Determine Renal Function
Источник: medportal.ru
