
Этанол — вещество, являющееся основой спиртосодержащих напитков. Его переработка осуществляется в печени, где протекают многочисленные биохимические реакции. Систематическое употребление спиртного становится причиной токсического поражения гепатоцитов и появления необратимых патологий. Поэтому при обнаружении боли в правом боку после запоя рекомендуется обратиться к врачу для проведения комплексного обследования.
Почему болит правый бок
Справа под ребрами находятся печень и желчный пузырь. В ткани печеночной железы отсутствуют болевые рецепторы, однако они есть в глиссоновой капсуле, которая ее окружает. Вследствие длительного воздействия этилового спирта печень увеличивается, ощущается боль из-за капсульного растяжения, пациент слышит неутешительный диагноз — токсический гепатит. Также неприятные ощущения возникают при спазме, закупорке протоков и застое желчи.
Проблемы с желчным пузырем | Как облегчить боль?
Нарушения ферментативных процессов
Алкогольный гепатит развивается не сразу, а после нескольких лет систематического злоупотребления спиртным. Вначале у алкозависимых формируется жировой гепатоз — недуг, который можно достаточно быстро излечить, отказавшись от спиртного. Однако если этого не сделать, патологический процесс будет прогрессировать.
В окислении этанола принимает участие фермент алкогольдегидрогеназа , превращающий C2H5OH в ацетальдегид, который трансформируется в уксусную кислоту. Ее часть выводится через легкие, с уриной и каловыми массами, а значительный объем накапливается в печени в виде жирных кислот.
Если печеночная железа переполняется липидами, они не успевают перерабатываться в липопротеины, которые должны распространяться по всему организму. На этой стадии болезни опасные симптомы еще не беспокоят алкоголика.
Стеатогепатит

Систематическое злоупотребление алкоголем приводит к развитию стеатогепатита. Это аномалия, при которой гепатоциты погибают, а на месте здоровой ткани образуется фиброзная. Вследствие этого возникает воспалительный процесс, изменения становятся необратимыми.
При грамотном врачебном подходе можно притормозить прогрессирование недуга и достичь ремиссии, но возвратить первоначальное состояние печени уже не получится.
Что влияет на интенсивность болевых ощущений
Алкозависимые на второй и третьей стадии часто жалуются на боли справа после алкоголя, которые усиливаются при продолжительном запое. Также на выраженность болевых ощущений влияют следующие факторы:
- употребление жирных и острых блюд;
- лечение гепатотоксичными препаратами;
- развитие гастрита или язвенной болезни желудка.
Когда большинство здоровых клеток замещается соединительной тканью, речь идет о формировании цирроза и печеночной недостаточности. Эти заболевания являются чрезвычайно опасными и могут привести к летальному исходу.
Камни в желчном пузыре, симптомы.
Необходимые обследования

Выявить причины боли в правом боку после алкоголя можно на начальных этапах развития патологии. Необходимо обратиться к терапевту или гастроэнтерологу, который осмотрит пациента и направит на актуальные процедуры. Чаще всего применяются такие диагностические методы, как:
- Лабораторные исследования, которые включают в себя сдачу ОАК, ОАМ и биохимического анализа крови. По выявленным показателям доктор определит наличие или отсутствие признаков воспалительного процесса и сможет оценить общее состояние больного.
- Ультразвуковая диагностикапозволит увидеть, увеличена ли печень в размере, оценить характеристики желчного пузыря, его протоков и сосудов, подтвердить наличие камней.
- Биопсияпроводится при диагнозе «цирроз» для изучения степени поражения печеночной ткани.
Если болевые ощущения возникают из-за нарушения работы желчного пузыря, доктор может назначить функциональные пробы, анализ желчи, сцинтиграфию.
Также важно обратить внимание на уровень сахара в крови , повышение которого будет свидетельствовать о нарушении углеводного обмена. Сохранение высокого уровня глюкозы может привести к развитию гепатоза и гепатита.
Как проводится лечение
Прежде всего следует отказаться от алкоголя. Важно понимать, что вредят здоровью не только крепкие, но и слабоалкогольные напитки. Этанол будет сводить действие назначенных медикаментов к нулю и продолжит разрушать клетки печени, препятствуя их регенерации. Также нужно отказаться от курения, так как никотин, содержащийся в сигаретах, поражает гепатоциты и негативно сказывается на состоянии других органов.
Чаще всего лечение гепатита, спровоцированного употреблением алкоголя, проводится амбулаторно, однако при появлении серьезных осложнений больному показана срочная госпитализация. При остром нарушении функционирования печени может потребоваться трансплантация.
Рекомендации диетологов
До посещения медицинского учреждения следует соблюдать ряд советов по питанию , которые помогут снизить выраженность болезненных ощущений. Из повседневного меню необходимо исключить жареную, острую, копченую пищу, продукты с искусственными красителями и ароматизаторами, грибы, горох, фасоль, газировку, крепкий чай и кофе, сладости и выпечку.
Желательно кушать нежирные бульоны, мясо птицы, диетическую рыбу, каши, свежие и отварные овощи, молочные продукты с минимальным процентом жирности. Не стоит морить себя голодом, поскольку в рационе должно присутствовать достаточное количество полезных веществ и микроэлементов.
Лекарственная терапия
Для нормализации работы печени врач может назначить гепатопротекторы, такие как «Эссенциале», «Урсосан», «Гептрал», «Ларнамин» и другие. Лечение, как правило, бывает комплексным и дополняется адсорбентами («Смекта», активированный уголь, «Полисорб») и растительными медикаментами («Лив-52», «Карсил»).
После длительного запоя может быть показана-детокс терапия с водно-электролитными растворами и витаминно-минеральными комплексами, позволяющая быстро вывести из организма токсичные продукты распада этилового спирта. При выраженных болях, обусловленных спазмами протоков, назначают «Но-шпу», «Папаверин».
Итоги
Злоупотребление алкоголем становится причиной развития жирового гепатоза, который при отсутствии медицинского вмешательства трансформируется в гепатит. Эта патология сопровождается тупыми болями в правом подреберье. Игнорирование болезненных ощущений в течение долгого времени может привести к печеночной недостаточности, циррозу и ранней смерти.

Алкоголь повышает риск развития патологий сердечно-сосудистой и эндокринной системы, ЦНС, пищеварительного тракта, ведет к постепенной личностной деградации. Пьющие люди теряют работу, семью, друзей, общество отворачивается от них.
Именно поэтому в современных наркологических центрах практикуют эффективные методы борьбы с алкозависимостью , которые помогут преодолеть болезненное пристрастие и вернуть человека к здоровому образу жизни.
Литература:
- Волчкова Е.В., Лопаткина Т.Н., Сиволап Ю.П., Савченков В.А. — Поражение печени в наркологической практике. Патогенез, клиника, диагностика, лечение — 2002.
- Говорин Н. В., Сахаров А. В. — Алкогольное бремя соматического стационара — 2010.
- Моисеев В.С. — Алкогольная болезнь. Поражение внутренних органов — 2014.
Источник: lordmed.ru
Холецистит
Холецистит – это воспаление желчного пузыря.
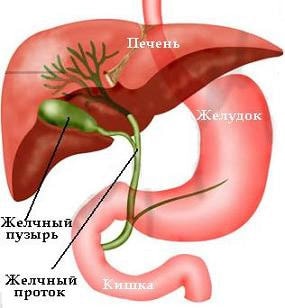
Желчный пузырь представляет собой полый орган, который служит резервуаром для накопления желчи. Он располагается справа, непосредственно под печенью. Желчь выделяется печенью, накапливается в желчном пузыре, где «созревает», приобретая свойства, необходимые для пищеварения. Прохождение пищи в кишечнике стимулирует сокращение желчного пузыря, в результате чего желчь попадает в двенадцатиперстную кишку. Воспаление желчного пузыря приводит к нарушениям работы пищеварительной системы и крайне негативно сказывается на состоянии здоровья человека в целом.
Холецистит – одно из самых распространенных гастроэнтерологических заболеваний. В среднем холецистит встречается у 10-20% взрослого населения. С возрастом вероятность заболевания возрастает, чаще всего холециститом страдают люди в возрасте 50-60 лет. При этом женщины заболевают чаще мужчин (60-75% заболевших – женщины).
Возникновению и развитию заболевания способствуют условия жизни в мегаполисе (неправильное питание, недостаток движения, стрессы и инфекции). Усугубление этих факторов приводит к тому, что в последнее время заболеваемость холециститом увеличивается.
Оставьте телефон –
и мы Вам перезвоним
Причины холецистита
Причиной холецистита является бактериальная инфекция. Инфекция попадает в желчный пузырь восходящим путем из двенадцатиперстной кишки, а также с током крови и лимфы. С током крови инфекция может быть перенесена из отдаленного очага воспаления, поэтому холецистит может развиться как осложнение таких заболеваний как кариес, пародонтоз, хронический тонзиллит, отит, гайморит, аднексит, простатит и др.
Основным фактором, способствующим развитию холецистита, является застой желчи. Застой желчи может быть вызван:
- нарушением оттока желчи. Причиной чаще всего является желчнокаменная болезнь. Камень может попасть в шейку желчного пузыря и перекрыть выход в пузырный проток, а также попасть в сам проток и перекрыть его;
- нарушением моторики и тонуса желчного пузыря;
- неправильным питанием. Прежде всего, сказываются нерегулярные, редкие приемы пищи, переедание, особенно на ночь, злоупотребление жирной и сладкой пищей;
- малоподвижным образом жизни;
- стрессами и нервным напряжением
- беременностью;
- травмами и воспалительными заболеваниями.
Часто эти факторы сочетаются. Желчнокаменная болезнь сопутствует холециститу в 90% случаев. Камни, возникшие в желчном пузыре, травмируют его стенки, что способствует поддержанию воспалительного процесса.
Факторами, благоприятствующими развитию холецистита, также являются:
- заброс содержимого двенадцатиперстной кишки в желчные пути (панкреатический рефлюкс);
- эндокринные изменения;
- аллергические реакции;
- проблемы с кровоснабжением желчного пузыря.
Возможные осложнения холецистита
Холецистит может привести к таким осложнениям как:
- перитонит (воспаление брюшины);
- воспаление желчных протоков (холангит);
- панкреатит (воспаление поджелудочной железы);
- абсцесс печени.
Симптомы холецистита
Различают острый и хронический холецистит.
Острый холецистит в большинстве случаев проявляется на фоне желчнокаменной болезни. Такая форма заболевания называется калькулёзным холециститом.
Хронический холецистит может развиться как самостоятельное заболевание, нередко оно начинается ещё в юношеском возрасте. Длительный воспалительный процесс в желчном пузыре приводит к изменению свойств желчи и образованию камней. А это значит, что всегда есть риск перехода заболевания в острую форму.
Симптомы острого холецистита
Приступы острого холецистита часто называют «печеночной коликой». Основные симптомы в этом случае следующие:
- сильная боль в правом подреберье. Боль носит приступообразный характер, продолжительность приступа — от нескольких минут до нескольких часов и даже дней. Боль начинается внезапно, часто ночью; сначала острая, потом слабеет, становится постоянной и тупой.
- сильная горечь во рту;
- тошнота, рвота. Приступ рвоты не приносит облегчения;
- повышение температуры. При развитии гнойной формы заболевания температура может подниматься до 38-39°C;
- могут наблюдаться пожелтение кожи и белков глаз, вздутие живота, запор.
Симптомы хронического холецистита

Хронический холецистит проявляется, прежде всего, тяжестью или болью в правом боку (в правом подреберье). Боль может отдавать в лопатку и руку, быть смещенной в область верхней части живота и левого подреберья. Такая боль обычно возникает после приёма тяжелой и жирной пищи, алкоголя или газированных напитков, в результате стресса, поднятия тяжестей или после тряской езды. Также могут наблюдаться:
- отсутствие аппетита;
- расстройство пищеварения;
- отрыжка с привкусом горечи;
- тошнота, иногда рвота;
- пожелтение кожи.
Методы диагностики холецистита
Диагноз устанавливается на основании осмотра пациента, общей клинической картины, лабораторных исследований и УЗИ органов брюшной полости.
Лабораторная диагностика
Для диагностики холецистита проводятся следующие лабораторные исследования: общий и биохимический анализ крови, общий анализ мочи, микроскопические и бактериологические исследования желчи.
УЗИ органов брюшной полости
УЗИ является основным методом инструментальной диагностики холецистита.
УЗИ брюшной полости позволяет выявить утолщение стенок желчного пузыря, застой и сгущение желчи, обнаружить камни и деформацию желчного пузыря.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения холецистита
При обращении с жалобами на боли, тяжесть или дискомфорт в правом подреберье врачи-гастроэнтерологи «Семейного доктора» произведут осмотр, установят диагноз и назначат эффективный курс лечения.
Острый холецистит требует госпитализации. В случае тяжелой или осложненной формы заболевания необходимо неотложное хирургическое вмешательство. При отсутствии осложнений и камней в желчном пузыре возможно консервативное лечение, которое направлено, прежде всего, на снятие болевого синдрома и устранение воспаления. Если консервативное лечение оказалось неэффективным, а такое бывает в 20% случаев, назначается холецистэктомия (операция по удалению желчного пузыря).
Холецистэктомия показана также при хроническом калькулёзном или осложненном холецистите. Если хронический холецистит имеет некалькулёзный и неосложненный характер, проводится консервативное лечение, целью которого является прекращение воспалительного процесса, ликвидация застоя желчи и борьба с дискинезией желчных путей.
Холецистэктомия
Холецистэктомия ( удаление желчного пузыря) – это радикальное лечение холецистита. Проводится при любых осложнениях заболевания. В настоящее время предпочтительным методом холецистэктомии является выполнение операции лапароскопическим доступом. В этом случае операция проводится через небольшие надрезы под видеоконтролем.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Источник: www.fdoctor.ru
Хронический холецистит

В практике гастроэнтерологов обращения пациентов по поводу воспаления желчного пузыря (или холецистита) занимают не последнее место. Заболевание дифференцируется на две большие группы, определяемые наличием (отсутствием) камней — калькулезная и некалькулезная форма. Каждый вид характеризуется хроническим течением с периодическими обострениями.
Хронический бескаменный холецистит встречается примерно в 2,5 раза реже, чем калькулезная форма, сопровождающаяся отложением в пузыре конкрементов. Этим заболеванием страдает 0,6%-0,7% населения, преимущественно среднего и старшего возраста. Рассмотрим, что такое бескаменный холецистит, симптомы и лечение этого заболевания.

Что это такое?
Хронический холецистит – это воспалительная патология желчного пузыря, которая развивается по причине инфицирования этого органа патогенными микроорганизмами.
Данный диагноз обычно ставят людям после 40 лет, причем заболеванию в большей степени подвержены женщины. При развитии хронической формы нарушается моторная функция желчного пузыря. Заболевание может иметь разное течение – вялотекущее, рецидивирующее, атипичное.
В чем опасность патологии?
Вялотекущий воспалительный процесс затрагивает жёлчный пузырь. Патология в периоды ремиссии не особо досаждает пациенту, человек зачастую не догадывается, что органы пищеварения подвергаются серьёзной опасности.
Несмотря на редкие приступы, поражение жёлчного пузыря достаточно серьёзное:
- нарушается отток жёлчи, изменяется биохимический состав жидкости;
- клетки плохо справляются с нагрузкой, переваривание пищи происходит медленнее, чем положено;
- вялотекущий воспалительный процесс вызывает дистрофию стенок жёлчного пузыря, угнетает иммунные механизмы;
- неправильная работа элемента системы пищеварения ухудшает общее состояние пациента.
При отсутствии грамотной терапии, несвоевременном обращении за медицинской помощью повреждения воспалённых стенок жёлчного пузыря настолько тяжёлые, что приходится удалять проблемный орган.
Причины и факторы риска
К факторам, которые располагают к появлению хронической формы холецистита, относят следующее:
- застой желчи;
- опущение внутренних органов;
- беременность;
- нарушение кровоснабжения органа;
- попадание в желчные ходы панкреатического сока;
- наличие лишнего веса;
- избыточное переутомление;
- наличие кишечных инфекций в организме;
- хроническая форма панкреатита;
- недостаточно активный образ жизни;
- избыточное потребление алкогольных напитков;
- нарушения в режиме питания;
- очаги инфекции в организме;
- употребление большого количества острых и жирных блюд;
- гипоацидный гастрит;
- переохлаждение;
- стрессовые ситуации, эндокринные нарушения, вегетативные расстройства – могут приводить к проблемам с тонусом желчного пузыря.
Возбудителями холецистита, как правило, выступают патогенные микроорганизмы – стафилококки, стрептококки, гельминты, грибки. Они могут попасть в желчный пузырь из кишечника, а также с током крови или лимфы.
Классификация
Заболевание характеризуется хроническим течением и склонностью к чередованию обострений и ремиссии. Учитывая их количество на протяжении года, специалисты определяют характер болезни: легкой, средней либо тяжелой формы.
Существуют 2 основных вида хронического холецистита:
- некалькулезный (безкаменный) – (воспаление стенок желчного пузыря без образования камней);
- калькулезный (с образованием твердых конкрементов – камней).
В зависимости от течения болезни различают 3 формы заболевания – вялотекущую, рецидивирующую и гнойноязвенную.

Симптомы
Главным признаком при хроническом холецистите, является тупая боль в правом подреберье, которая может длиться несколько недель, она может отдавать в правое плечо, и правую поясничную область, быть ноющей. Усиление болевых ощущений происходит после приема жирной, острой пищи, газированных напитков или алкоголя, переохлаждения или стресса, у женщин обострение может быть связано с ПМС (предменструальным синдромом).
Основные симптомы хронического холецистита:
- Горечь во рту, отрыжка горечью;
- Тяжесть в правом подреберье;
- Субфебрильная температура;
- Возможно пожелтение кожных покровов;
- Расстройство пищеварения, рвота, тошнота, отсутствие аппетита;
- Тупые болевые ощущения справа под ребрами, отдающие в спину, лопатку;
- Очень редко возникают нетипичные симптомы заболевания, такие как боли в сердце, расстройство глотания, вздутие живота, запор.
Хронический холецистит не возникает внезапно, он образуется в течение продолжительного времени, и после обострений, на фоне лечения и соблюдения диеты наступают периоды ремиссии, чем тщательнее соблюдать диету и поддерживающую терапию, тем длительнее период отсутствия симптомов.
Диагностика
В беседе в больным и при изучении истории болезни врач обращает внимание на причины, которые могли привести к развитию хронического холецистита – панкреатит, прочие патологии. При пальпации правого бока под ребрами возникают болезненные ощущения.
Инструментальные и аппаратные методы диагностики хронического холецистита:
- УЗИ;
- холеграфия;
- сцинтиграфия;
- дуоденальное зондирование;
- артериография;
- холецистография.
Лабораторные анализы выявляют:
- В желчи, если нет конкрементов – низкий уровень желчных кислот и увеличение содержания литохолевой кислоты, кристаллы холестерина, повышение билирубина, белка и свободных аминокислот. Также в желчи обнаруживаются бактерии, вызвавшие воспаление.
- В крови – повышение скорости оседания эритроцитов, высокую активность печеночных ферментов – щелочной фосфатазы, ГГТП, АлТ и АсТ/
Лечение хронического холецистита
Тактика лечения хронического холецистита разнится в зависимости от фазы процесса. Вне обострений основным лечебно-профилактическим мероприятием является соблюдение диеты.
В период обострения лечение хронического холецистита схоже с терапией острого процесса:
- Антибактериальные препараты для санации очага воспаления;
- Ферментные средства – Панзинорм, Мезим, Креон – для нормализации пищеварения;
- НПВС и спазмолитики для устранения болевого синдрома и снятия воспаления;
- Средства, усиливающие отток желчи (холеретики) – Лиобил, Аллохол, Холосас, кукурузные рыльца;
- Капельницы с хлоридом натрия, глюкозой для дезинтоксикации организма.
При наличии конкрементов рекомендован литолиз (фармакологическое или инструментальное разрушение камней). Медикаментозное растворение желчных камней проводится с помощью препаратов дезоксихолевой и урсодезоксихолевой кислот, инструментально – экстракорпоральными методами ударной волны, лазерного или электрогидравлического воздействия.
При наличии множественных камней, упорном рецидивирующем течении с интенсивными желчными коликами, большом размере конкрементов, воспалительном перерождении желчного пузыря и протоков показана оперативная холецистэктомия (полостная или эндоскопическая).

Диета при хроническом холецистите
При заболевании требуется строго придерживаться стола №5 даже в период ремиссии для профилактики. Основные принципы диеты при хроническом холецистите:
В первые три дня обострения есть нельзя. Рекомендуется пить отвар шиповника, минеральную воду негазированную, сладкий некрепкий чай с лимоном. Постепенно в меню вводят супы-пюре, каши, отруби, кисели, нежирное мясо пареное или вареное, рыбу, творог.
Затем нужно придерживаться таких рекомендаций:
- Есть нужно порционно небольшими количествами не реже 4-5 раз за сутки.
- Следует отдавать предпочтение растительным жирам.
- Пейте побольше кефира, молока.
- Обязательно надо употреблять много овощей и фруктов.
- Что можно есть при хроническом холецистите? Подходят вареные, печеные, пареные, но не жареные блюда.
- При бескаменной форме хронической болезни можно съедать 1 яйцо в сутки. При калькулезной этот продукт надо исключить полностью.
Категорически запрещено употребление:
- алкоголя;
- жирных продуктов;
- редиса;
- чеснока;
- лука;
- репы;
- пряностей, особенно острых;
- консервов;
- бобовых;
- жареных блюд;
- копченостей;
- грибов;
- крепкого кофе, чая;
- сдобного теста.
Пренебрежение принципами питания может стать причиной серьезных последствий хронического холецистита, привести к рецидиву заболевания и прогрессированию воспалительно-деструктивных изменений в стенках желчного пузыря.
Осложнения хронического холецистита
Своевременная терапия хронического холецистита позволяет сохранить качество жизни и избежать таких серьезных осложнений, как:
- внутренние желчные свищи;
- острая форма панкреатита;
- гепатит;
- холангит;
- перитонит — обширное воспаление брюшины, которое может возникнуть в результате прободения желчного пузыря и желчевыводящих путей;
- гнойные абсцессы в брюшной полости, в том числе локализующиеся на печени.
Реабилитация при хроническом холецистите после проведенного лечения требует своевременного приема медикаментозных средств, щадящего режима дня и строгого соблюдения диетического рациона. Если соблюдать все рекомендации специалиста, о возможных осложнениях или последующих рецидивах заболевания можно не тревожиться.
Профилактика обострений
Чтобы предупредить возникновение заболевания или избежать его обострения, следует соблюдать общие гигиенические правила. Важная роль принадлежит питанию. Употреблять пищу надо 3-4 раза в сутки примерно в одно и то же время. Ужин должен быть легким, нельзя переедать. Особенно следует избегать чрезмерного употребления жирной пищи в сочетании с алкоголем.
Важно, чтобы организм получал достаточное количество жидкости (не менее 1,5-2 литра в сутки).
С целью профилактики хронического холецистита необходимо выделять время для физической активности. Это могут быть зарядка, прогулки, плавание, езда на велосипеде. При наличии хронических очагов инфекции (воспаление придатков у женщин, хронические энтериты, колиты, тонзиллит) следует своевременно проводить их лечение, это же касается и гельминтозов.
Если выполнять указанные выше мероприятия, можно предупредить не только воспаление желчного пузыря, но и многие другие заболевания.
Источник: gb21perm.ru
