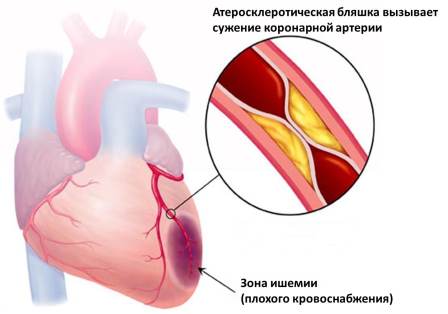
Ишемическая болезнь сердца (ИБС) – это патологическое состояние, при котором сердечная мышца (миокард) получает недостаточное кровоснабжение. Сердце, подобно всем остальным органам, должно получать необходимые для нормального функционирования вещества, которые доставляются током крови. Поступление свежей крови в миокард происходит по собственным артериям сердца; они называются коронарными артериями. Сужение просвета коронарных артерий приводит к ишемии (местному снижению кровоснабжения) сердечной мышцы. Поэтому иногда ишемическую болезнь сердца называют коронарной болезнью.
Формы ИБС
Основными формами ишемической болезни сердца являются:
- стенокардия. Основное проявление – боль за грудиной, также могут наблюдаться одышка, потоотделение, сильная усталость;
- нарушение сердечного ритма (аритмическая форма). Чаще всего наблюдается мерцательная аритмия;
- инфаркт миокарда – острая форма ИБС. При инфаркте происходит отмирание части ткани сердечной мышцы (ограниченный некроз). Причина – полное закрытие просвета артерии;
- внезапная остановка сердца (коронарная смерть).
ИБС приводит к развитию таких состояний как постинфарктный кардиосклероз (разрастание соединительной рубцовой ткани на месте некротического поражения) и сердечная недостаточность (когда сердце оказывается не в состоянии обеспечивать свою функцию «мотора» на должном уровне и обеспечивать достаточное кровоснабжение). Эти состояния также включаются в понятие ИБС.
Оставьте телефон –
и мы Вам перезвоним
Причины ишемической болезни сердца
В подавляющем большинстве случаев причиной развития ИБС выступает атеросклероз. Атеросклероз характеризуется образованием бляшек (жировых отложений) на стенках артерий, которые постепенно перекрывают просвет сосуда. Такие бляшки могут возникать и на стенках коронарных артерий. Постепенно нарастающее нарушение кровотока в коронарных артериях приводит к развитию хронических форм ИБС. Острые формы ИБС, как правило, обусловлены закупоркой сосуда тромбом или оторвавшейся частью атеросклеротической бляшки.
Другими причинами ИБС являются:
- спазм коронарных артерий;
- повышенная свертываемость крови. В этом случае увеличивается риск возникновения тромбов;
- увеличение размера сердца (следствие некоторых заболеваний). При этом рост сосудистой сети отстаёт. В результате возникает недостаток кровоснабжения увеличенной сердечной мышцы;
- устойчивое пониженное или повышенное артериальное давление (гипотензия или гипертензия);
- заболевания щитовидной железы (тиреотоксикоз) и некоторые другие.
Факторы, способствующие развитию ИБС
Риск развития ишемической болезни сердца увеличивают:

В группе риска находятся люди в возрасте старше 50 лет. При этом мужчины страдают ишемической болезнью сердца чаще, чем женщины. Наследственный фактор также имеет значение: вероятность развития ИБС возрастает, если она выявлялась у кого-то из близких родственников.
Симптомы ишемической болезни сердца
Симптомы ИБС зависят от конкретной формы заболевания. Выделяют также бессимптомное течение ишемической болезни сердца, которая может наблюдаться на ранней стадии развития этого недуга.
В некоторых случаях следует безотлагательно вызвать скорую помощь:
- если симптомы ИБС (указаны ниже) наблюдаются впервые;
- если боль в груди не купируется нитроглицерином и продолжается более 15 минут;
- если боль непривычно сильная или сопровождается другими, ранее отсутствующими симптомами (например, отдает в плечо, руку или нижнюю челюсть);
- при эпизодах удушья или потери сознания у больного.
Основные симптомы ишемической болезни сердца следующие:
Боли в груди
Боль в груди (за грудиной) может быть спровоцирована физической нагрузкой или стрессом. Боль может отдавать (иррадиировать) в плечо, руку, спину, нижнюю челюсть.
Жалоба часто формулируется как чувство нехватки воздуха на вздохе.
На фоне слабости могут наблюдаться повышенное потоотделение и отёчность.
Нарушение сердечного ритма
При ИБС выявляются аритмия и тахикардия.
Тошнота может сопровождаться рвотой.
Возникновение тошноты при сердечной недостаточности обусловлено нарушением функций пищеварительных органов из-за гипоксии (кислородного дефицита в тканях) и рефлекторных влияний. Также вследствие изменения структуры мышечной ткани миокарда и снижения функций сердца увеличивается внутрисердечное давление, появляются отеки тканей в зоне груди и брюшины, что тоже способствует возникновению тошноты.
Головокружения
Головокружения при ИБС возникают в силу того, что головной мозг не получает необходимого количества кислорода. Могут случаться эпизоды потери сознания (обмороки).
Методы диагностики ишемической болезни сердца
При осмотре пациента врач определяет, какие методы диагностики необходимы в данном конкретном случае.
Диагностика ИБС проводится врачами-кардиологами. Для определения состояния сердца используются:
Биохимический анализ крови
Биохимический анализ крови при ИБС включает такие показатели, как глюкоза, холестерин, АсАТ и АлАТ и кардиоспецифические маркеры (тропонин I, миоглобин и др.).
ЭКГ является базовой диагностической процедурой в кардиологии. Но данных ЭКГ часто бывает недостаточно. Так, при стенокардии ЭКГ покажет патологические изменения только во время приступа, а в состоянии покоя подобные изменения могут отсутствовать.
Эхокардиография
Эхокардиография (ЭхоКГ) при ИБС используется в целях диагностики заболевания, стратификации риска и выборе врачебной стратегии в случае уже установленной ИБС.
Для выявления изменений, которые не могут быть выявлены при обследовании в состоянии покоя (на приёме у врача), может использоваться холтеровское (суточное) мониторирование ЭКГ. Пациенту крепятся на тело датчики, информация с которых поступает на портативный прибор. Пациент ведёт привычный для себя образ жизни. Полученные данные потом обрабатываются. Таким образом выявляются нарушения сердечной деятельности.
Тредмил-тест
Выявить нарушения работы сердца помогают тесты с нагрузкой. В современной медицине распространены такие их разновидности, как тредмил-тест (используется беговая дорожка – тредмил) и велоэргометрия (используется велотренажёр).
Коронарография
Коронарография позволяет изучить проходимость коронарных сосудов и степень их изменения.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения ишемической болезни сердца
Лечение ИБС имеет целью нормализацию кровоснабжения сердечной мышцы, снижение риска инфаркта миокарда, уменьшение частоты и интенсивности приступов стенокардии. Своевременно начатое адекватное лечение ишемической болезни сердца позволит улучшить качество жизни больного и сохранить жизнь на многие годы.
В лечении ИБС применяются:
Немедикаментозные методы лечения
Немедикаментозные методы лечения ИБС включают в себя отказ от курения, снижение веса, изменение образа жизни, контроль физической нагрузки (физическая активность обязательно должна присутствовать, но при этом строго дозироваться), диету (исключение продуктов, увеличивающих риск развития заболевания).
Медикаментозное лечение
Если Вам поставили диагноз ИБС, следует всегда под рукой иметь нитроглицерин. Данный препарат имеет сосудорасширяющее действие и способен в короткий срок купировать приступы стенокардии.
Также на основе данных лабораторных и инструментальных исследований врач может назначить другие препараты: антиагреганты, бета-адреноблокаторы, статины и ингибиторы ангиотензинпревращающего фермента, антикоагулянты и другие.
Хирургическое лечение
При необходимости на основании данных обследования (прежде всего, коронарографии), выбирается предпочтительный метод хирургического лечения. Могут быть применены эндоваскулярное лечение (баллонная ангиопластика и стентирование) и коронарное шунтирование.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Источник: www.fdoctor.ru
Горькие «сюрпризы» сердечных капризов.

— Смотря о какой боли идет речь. Многие считают, что при стенокардии болит сердце. На самом деле, это бывает крайне редко. Гораздо чаще при стенокардии ощущается жжение, дискомфорт, сдавление (недаром в старину русские врачи называли ее грудной жабой, а в западных странах ее до сих пор так и называют) в центре грудной клетки, за грудиной, а то и в области пищевода.
Как правило, грудная жаба возникает при ускорении шага, при резких движениях и проходит, когда человек садится или отдыхает. Бывают (правда, нечасто) и атипичные случаи, когда стенокардия проявляется болью в запястье, локте, плече. Нередко сердечную боль принимают за изжогу и пытаются «загасить» ее приемом соды или антацидных средств.
У кардиологов к стенокардии напряжения (ее еще называют стабильной) отношение «благодарное». В какой-то мере такому пациенту «повезло»: у него есть сигнальная система, которая сообщает, что у него — ишемическая болезнь сердца (недостаточное кровоснабжение сердечной мышцы).
Намного хуже и опаснее, если боли появляются без видимой причины: рано утром, при пробуждении или даже при очень незначительных нагрузках. Или не возникают вовсе. Человек при этом может вполне нормально себя чувствовать и не подозревать, что находится на полпути к инфаркту (при котором из-за резкого прекращения кровотока один из участков сердца выключается из кровообращения). Послушайте супруга! Обратитесь к врачу!
Вредная еда — для сосудов беда
«Отчего бывает ишемическая болезнь сердца: из-за стрессов, неправильного питания или передается по наследству?»
Виктор, Нижний Новгород
— Конечно, наследственная предрасположенность в развитии ишемической болезни сердца играет немаловажную роль: при совершенно одинаковом уровне холестерина у одного человека сосуды могут быть «забиты» атеросклеротическими бляшками, а у другого – быть абсолютно чистыми. И все же главный источник бед – неправильное питание. Быстро усвояемая, калорийная пища – наш главный враг.
Если прибавить к этому малоподвижный образ жизни, сигареты и алкоголь, развитие болезни не заставит себя ждать. Подтверждение этим, казалось бы, прописным истинам я вижу постоянно. Ведя неправильный образ жизни, человек получает ИБС на десятилетия раньше, чем это предусмотрено природой. Основной процент наших пациентов – люди в возрасте от 40 до 60 лет, попадаются даже 30-летние.
«Вычислить» бляшку
«Как понять, есть ли у меня в сосудах бляшки?»
Викентий, Псков
— В первую очередь, нужно сдать анализ крови «на холестерин» (липидный профиль). Если уровень «плохого» холестерина (липопротеидов низкой плотности) значительно превосходит уровень «хорошего» (липопротеидов высокой плотности), риск развития ИБС, а значит и тромбообразования в таких узких местах, как развилки, сгибы артерий, чрезвычайно высок.
Проверить состояние артерий можно с помощью неинвазивного (без инструментального вмешательства) исследования – например, УЗИ сонных артерий (холестериновые бляшки в которых являются причиной четверти инсультов). А если человек еще и страдает стенокардией, не обойтись без коронарографии (исследования коронарных сосудов), в ходе которой через бедренную или лучевую артерию пациента вводится катетер с контрастным веществом, продвигается через аорту и достигает сосудов сердца, благодаря чему врач на мониторе компьютера видит изображение с высочайшей точностью (вплоть до трехмерной реконструкции сосудов сердца) и может узнать о количестве атеросклеротических бляшек и их расположении, а также оценить, насколько опасна ситуация и какой метод лечения следует избрать. У нас в Центре эту диагностическую лечебную манипуляцию проводят через лучевую артерию, которая находится на запястье. Этот доступ гораздо более удобен: в отличие от вмешательства через бедренную артерию, при прохождении через лучевую большой кровопотери не бывает, пациент может ходить после исследования.
Распознать инфаркт
«Давно страдаю ишемической болезнью сердца. Периодически бывают приступы стенокардии. Очень боюсь пропустить инфаркт. Скажите, по каким признакам можно его вычислить?»
Степан, Краснодар
— Для инфаркта характерна очень сильная, нестерпимая боль. И сам приступ длится гораздо дольше (от 15 минут до нескольких часов), чем при обычной стенокардии, возникает в покое, без видимых причин. В этом случае нужно немедленно вызвать «Скорую помощь», а до ее приезда с 15-минутным интервалом принять таблетку нитроглицерина, но не более трех раз, во избежание резкого падения давления, которое может дать серьезные осложнения. Кстати, этот препарат можно расценивать в качестве своеобразного теста. Если он не снимает боль, это первое свидетельство того, что вы имеете дело уже не с простой стенокардией, а значит, нужно обследоваться у специалиста.
Непростая диллема
«Моему мужу предлагают оперироваться. У него нашли бляшки в сосудах. А я думаю, может, таблеточками с проблемой справимся?»
Валентина, Москва
— Все зависит от того, насколько далеко у вашего мужа зашел процесс атеросклеротических изменений коронарных артерий. Если болезнь развивается по нарастающей, быстрыми темпами, вероятность плохого исхода без операции очень высока. Но в ряде случаев, если характер заболевания многие годы не меняется, врачи ограничиваются консервативным лечением, которое позволит человеку с ИБС нормально существовать. Как правило, лекарственная терапия включает в себя препараты для снижения холестерина (статины) и препараты, препятствующие тромбообразованию (антикоагулянты), а также лекарства, адаптирующие сердце к снижению кровотока, плюс средства для лечения сопутствующих ИБС заболеваний: сахарного диабета, гипертонии и т.д. Но возможности медикаментозного лечения безграничны.
Шунт или стент?
«Скажите, а что лучше — стентирование или шунтирование?»
Маргарита, Иркутск
— У нас в Центре предпочтение отдается стентированию , которое мы проводим без разрезов, под ангиографическим контролем. Суть операции в том, что под контролем рентгена через небольшой прокол в пораженный атеросклерозом сосуд вводится миниатюрный баллон, на котором помещается тонкая металлическая трубочка — стент диаметром 2,5-4,5 мм. Баллон продвигается в место сужения коронарной артерии и раздувается под давлением до 20-30 атмосфер — таким образом холестериновая бляшка сплющивается и стентированный сосуд расширяется до нужного диаметра.
С развитием технологии стентирования процент больных, которым показана только операция шунтирования, составляет лишь 5-10%. И это понятно. Стентирование гораздо менее травматично для пациента и процесс реабилитации после него идет значительно быстрее (через 1-2 дня после такой операции человек выписывается домой).
Несмотря на то, что хирурги научились применять минимально травматичные методы, такие, как лапароскопия, операции без остановки сердца и т.д., однако провести шунтирование минимальным доступом не всегда возможно. К тому же, шунты, сделанные из собственных вен, неизбежно стареют. Они подвержены атеросклерозу и дегенеративным изменениям. При этом возможностей для повторного восстановления кровообращения остается очень мало. Чего не скажешь о стентах, которые сейчас выпускаются со специальным лекарственным покрытием, препятствующим рестенозу (повторному сужению) сосудов.
Подготовила Татьяна ГУРЬЯНОВА
Источник: www.celt.ru
Препараты при ишемической болезни сердца
Ишемическая болезнь сердца – хроническое заболевание с обострениями, в основе которого лежит нарушение равновесия между количеством кислорода, который поступает к сердцу и количеством его потребления, причём первый показатель всегда намного меньше второго. ИБС – одно из самых распространённых заболеваний, которое диагностируется как у женщин, так и у мужчин. Поэтому очень важно начать принимать препараты при ишемической болезни при первых же признаках заболевания.
У такого лечения две цели. Первая – предупредить развитие осложнений, а это могут быть как инфаркты миокарда, так и инсульты. Вторая – уменьшить частоту и снизить количество приступов стенокардии, что является основным признаком заболевания.
Антитромбоцитарные препараты
Если пациент с диагнозом ИБС будет на постоянной основе принимать препараты из этой группы, то риск развития инфаркта миокарда снизится в несколько раз. Доза подбирается строго индивидуально, однако отмечается эффективность как высокой дозировки в самом начале лечения, так и низкой, после того, как состояние человека придёт в норму.
Основными препаратами из этой группы являются:
- Ацетилсалициловая кислота, или аспирин. Дозировка приёма стандартная и в сутки должна составлять от 75 до 150 мг в несколько приёмов.
- Аспирин Кардио – современное и проверенное лекарство, каждая таблетка которого покрыта кишечнорастворимой оболочкой. Их надо принимать за 1 час до еды и не разжёвывать.
- Тромбо АСС – препарат, который идеален для профилактических целей. Также рекомендуется к приёму перед едой, запивать лекарство надо большим количеством воды.
- Кардиомагнил – комбинированный препарат, в составе которого кроме аспирина содержится магний. Рекомендуется для профилактики инфаркта и предотвращения приступов стенокардии.
Если по каким-то причинам пациент не может принимать препараты, в состав которых входит ацетилсалициловая кислота, то здесь на выручку придёт Плавикс. В его составе клопидогрела гидросульфат (форма II), обладающий проверенным антиагрегантным действием и рекомендуемый к использованию для профилактики приступа стенокардии, инфаркта миокарда и инсульта головного мозга.
Бета-адреноблокаторы
Эти препараты рекомендуются к назначению всем пациентам с ИБС, а также тем, кто уже перенёс инфаркт миокарда. Их основная функция – уменьшать влияние адренергической иннервации на сердце, что позволяет снизить частоту пульса и уменьшить отрицательное влияние на миокард эмоционального стресса и перегрузок.
К тому же бета-адреноблокаторы значительно снижают потребность сердечной мышцы в кислороде, устраняя имеющийся дисбаланс между его поступлением и использованием.
При ИБС пациентам следует принимать препараты, которые относятся к кардиоселективным (β-1) адреноблокаторам. Они имеют большой период полувыведения, а значит, дозировка при этом будет минимальной.
Препаратами при ишемической болезни сердца из этой группы будут:
- Эгилок. В его составе метопролола тартрат. Он назначается при повышенном АД, хронической сердечной недостаточности в комплексной терапии, ИБС в роли профилактического средства приступов стенокардии и инфаркта миокарда. Начальная доза – 25 мг 2 раза в сутки.
- Тенормин. В его составе атенолол, который помогает справиться с разными типами стенокардии – напряжения, покоя и нестабильной формы. Также лекарство понижает давление, борется с аритмией и назначается при старческом треморе. Начальная доза – 25 мг раз в сутки.
- Конкор. Активное вещество бисопролола фумарат. Важно не прерывать приём препарата слишком резко и не увеличивать самостоятельно подобранную врачом дозу, так как это может вызвать значительное ухудшение деятельности сердечно-сосудистой системы.
- Локрен. Активное вещество этого препарата бетаксолола гидрохлорид. Используется лекарство как средство от повышенного давления, а также для комплексного лечения стенокардии напряжения — одного из главных проявлений ИБС.
- Небилет. В его составе небиволол. Лекарство используется для снижения АД и предупреждения развития приступов и осложнений ишемической болезни сердца.
Несмотря на огромную помощь, которые эти препараты оказывают пациентам с ИБС, у них есть немало противопоказаний. Их нельзя использовать при бронхиальной астме, острой сердечной недостаточности, беременности, пониженном АД и пульсе менее 50 ударов в минуту. Также их не назначают детям до 18 лет и в случае повышенной чувствительности к активному веществу.
Нитровазодилататоры
Препараты при ишемической болезни их этой группы обязательно должны находиться в аптечке каждого пациента с диагнозом ИБС. Основная функция такого лекарства – вызвать расширение кровеносных сосудов. Подобным действием обладает и молсидомин. Однако действие этого лекарства наступает не быстро, поэтому в качестве экстренной помощи он не подходит. Для предупреждения ночных приступов стенокардии его назначают одновременно с бета-адреноблокаторами.
Все эти препараты можно разделить на три группы. В первую попадут те, что действуют буквально в течение пары минут, однако непродолжительно. Во вторую группу те, у которых действие может длиться до 6 часов. А в третью – те препараты, после приёма которых эффект держится на протяжении 6 часов и более.
Основной список препаратов выглядит так:
- Нитроминт. Действующим веществом является известный всем нитроглицерин. Лекарство используется во время приступа, так как быстро снимает болевые ощущения. Выпускается в форме спрея.
- Нитрокор. Действующее вещество – нитроглицерин. Препарат выпускается в форме таблеток, принимать которые надо во время приступа под язык. Не предназначен в качестве препарата для основного лечения ИБС.
- Изокет спрей. В составе изосорбида динитрат. После использования длительность эффекта составляет до 120 минут. Хорошо подходит для лечения приступов стенокардии, которые случаются довольно часто. Также является средством для профилактики развития инфаркта миокарда.
- Кардикет. Этот препарат не используется для купирования приступов стенокардии, так как не имеет мгновенного действия. Однако он помогает не допустить развития приступа. Эти таблетки следует принимать на постоянной основе. Препарат обладает длительным действием и часто назначается только раз в сутки.
- Моночинкве. Действующее вещество изосорбид-5-мононитрат. Применяется для длительного лечения стенокардии 3 и 4 функциональных классов. Также используется в качестве восстановительной терапии после инфаркта миокарда и в составе комбинированного лечения хронической сердечной недостаточности.
- Пектрол. Полный аналог моночинкве как по составу, так и по длительности действия препарата.
Нитровазодилататоры не следует принимать при пониженном АД, острой сердечной недостаточности, отёке лёгких, повышенном внутричерепном давлении, во время грудного вскармливания, беременности, а также детям в возрасте до 18 лет.
Блокаторы медленных кальциевых каналов
Препараты при ишемической болезни сердца должны назначаться исключительно врачом. В том числе и те, что относятся к блокаторам МКК. При приёме внутрь в форме таблеток или капсул они оказывают хороший обезболивающий эффект во время приступа. К тому же их используют в случае, когда пациент по каким-то причинам не может или не хочет принимать нитровазодилататоры. И, конечно, БМКК назначают при наличии противопоказаний к бета-адреноблокаторам.
Основными препаратами из этой группы будут:
- Адалат. Действующее вещество нифедипин. Дозировка препарата подбирается индивидуально и зависит от общего состояния пациента, АД и частоты сердечных сокращений. Основные показания для применения – стенокардия и повышенное АД.
- Кордафлекс. Активное вещество – нифедипин. Применяется при повышенном АД, а также стабильной стенокардии и её вазоспастической форме. Применять утром, раз в сутки, запивая большим количеством воды. Максимальная разовая доза – 40 мг.
- Кордипин. Активное вещество – нифедипин. Используется для лечения стенокардии напряжения, стабильной стенокардии и вазоспастической стенокардии. Принимать раз в день по 40 мг. Максимальная суточная доза – 2 таблетки. Запивать большим количеством воды, не разжёвывать и не разламывать.
- Норваск. Действующее вещество – амлодипин. При стенокардии уменьшает ишемию миокарда, расширяет периферические сосуды, уменьшает нагрузку на сердце и потребность миокарда в кислороде.
- Изоптин. Действующее вещество верапамила гидрохлорид. Дозировка рассчитывается строго индивидуально и может составлять от половинки таблетки до 2 таблеток на один приём. Интервал между приёмом – от 12 часов до суток.
Препараты при ишемической болезни сердца многим пациентам придётся принимать длительный срок, а часто всю жизнь. Важно не менять самостоятельно указанную врачом дозировку и не заниматься самолечением. Если же на фоне назначенной кардиологом или терапевтом терапии всё равно случаются приступы, а общее состояние не улучшается, следует обязательно обратиться к врачу для корректировки назначенной дозировки или смены лекарства.
Также при ИБС многим пациентам рекомендуется приём статинов. Эти препараты принимаются раз в день и помогают устранить высокий уровень холестерина в крови. При любом функциональном классе стенокардии при ИБС показано применение антиагрегантов и обязательно статинов. При первом функциональном классе предпочтение отдаётся одному из препаратов, при втором и третьем назначается комбинированный приём лекарств, если монотерапия не справляется. При четвёртом классе назначается комбинированная терапия с приёмом препаратов из разных групп, что помогает быстро достигнуть желаемого эффекта.
Источник: nfapteka.ru
