Болезнь Бехтерева или анкилозирующий спондилит – одна из хронических форм артрита, при которой поражаются позвоночник и периферические суставы. Качество жизни падает, передвигаться становиться трудно и болезненно. В группе риска зачастую мужчины – они болеют в 2-3 раза чаще, чем женщины. Возраст пациентов колеблется от 15 до 35 лет, но бывают и старше.
Несвоевременное и неправильное лечение чревато полной инвалидизацией. Давайте разберемся, что собой представляет болезнь Бехтерева, по каким признакам и как ее диагностируют, и что самое важное – как лечить болезнь Бехтерева?
Болезнь Бехтерева поражает позвоночник
Причины болезни Бехтерева
- Вес при рождении меньше 3 кг.
- Наличие синдрома беспокойных ног.
- Серьезное инфекционное заболевание, пережитое в возрасте 5-12 лет. Особенно кишечника или мочеполовой системы.
- Переохлаждение.
- Травмы таза и позвоночника.
Штаммы Klebsiella и другие энтеробактерии, которые вызывают артрит, тоже могут выступить «спусковым механизмом» для болезни Бехтерева.
Какие продукты нужно исключить при болезни Бехтерева и артрите?
Классификация болезни Бехтерева
Исходя из локализации и выраженности симптомов болезни Бехтерева, медики выделили 5 форм заболевания:
- Центральная. Очаг поражения – только позвоночник. Где-то 50% всех случаев. Существуют еще кифозный и ригидный спондилиты. Первый характеризуется сильным изгибом в грудной области и выпрямлением в поясничной, второй выпрямлением по всей длине.
- Ризромелическая. Вдобавок поражаются крупные плечевые и тазобедренные суставы.
- Периферическая. Изменениям, помимо позвоночного столба, подвергаются коленные, голеностопные, локтевые суставы. Чаще обнаруживается у подростков 10-16 лет.
- Скандинавская. Похожа на ревматоидный артрит. Страдают даже мелкие суставы.
- Висцеральная форма. Помимо суставов, возникают проблемы с кровеносными сосудами, почками, глазами и другими органами.
Клинические рекомендации при болезни Бехтерева могут разниться еще и в зависимости от скорости прогресса патологии. Есть 3 варианта:
- Прогрессирует медленно.
- Прогрессирует медленно с чередованием периодов обострения и ремиссии.
- Быстро прогрессирует.
Запоздалое обнаружение усложняет лечение болезни Бехтерева – на ранних этапах можно полностью избавиться от симптомов.

Необходимо как можно раньше диагностировать болезнь Бехтерева
Симптомы болезни Бехтерева
Самый частый симптом болезни Бехтерева – боль в спине. Пациенты жалуются на усиление болевых ощущений при неподвижности (во время сна). Обычно с физнагрузками она проходит или значительно ослабевает.
Болезнь Бехтерева и питание. Алкоголь, табак, синтетика.
- Умеренные боли в паху, в крестце и в области внешней стороны бедра.
- Утренняя/вечерняя скованность.
- Постепенное ограничение подвижности, укорочение и искривление позвоночника, сутулость.
- Ощущение сдавленности грудной клетки.
- Головокружение и шум в ушах.
- Отечность суставов.
Сопутствующие симптомы болезни Бехтерева:
- Повышение температуры в конце дня, потеря веса, быстрая утомляемость.
- Воспаление глаз. К примеру, ирит, иридоциклит или увеит. Чувствительность глаз повышается, они краснеют или болят.
- Проблемы с сердцем. Болезнь Бехтерева нередко приводит к сердечно-клапанной недостаточности.
- Сложности с дыханием. Легкие продолжают выполнять свою функцию, но объем дыхания ограничивается.
- Осложнения в нервной системе. Например, появляется миелопатия.
Правильная диагностика болезни Бехтерева очень важна, поскольку похожая симптоматика встречается у пациентов с диагнозами остеохондроз, спондилез, артроз и ревматоидный артрит.
Диагностика болезни Бехтерева
При заболевании всегда отмечаются изменения суставного хряща и костей, но не всегда – сильные боли. Болезнь Бехтерева развивается не за 1-2 месяца, а в течение нескольких лет. Боль и скованность в груди, поясничные боли – это все возникает уже после начала деградации межпозвоночных суставов.
Для диагностики болезни Бехтерева используются:
- Рентгенография.
- Магнитно-резонансная томография.
- Исследование на наличие антигена тканевой совместимости (гена HLA B-2, который отвечает за предрасположенность к болезни Бехтерева).
- Ультразвуковые исследования кистей и стоп.
- Лабораторные анализы на СОЭ, С-реактивный белок (СРБ). Для болезни Бехтерева характерно повышение скорости оседания эритроцитов (СОЭ).
Также следует провести полное обследование, чтобы определить внесуставные очаги проявления (анализ крови, флюорография, электрокардиография и других). К примеру, могут проявиться почечная недостаточность и проблемы со зрением вплоть до сращивания радужки, катаракты или глаукомы.
Понять на начальных стадиях, что мы имеем дело с болезнью Бехтерева, трудно. Врач может назначить рентген таза для рассмотрения крестцово-подвздошных суставов (если изменения выражены слабо, повторный рентген проводят через 2 года, чтобы наблюдать за их характером и течением). МРТ – более чувствительный метод для диагностики на болезнь Бехтерева. Впоследствии полученные томограммы анализируются врачом-ревматологом.
Из всех лабораторных методов наиболее важным считается определение СОЭ и СРБ, поскольку так доктор может получить расширенную информацию о текущей стадии воспалительного процесса.
После диагностики болезни Бехтерева можно приступать к терапии. Ее назначают в зависимости от стадии и формы заболевания.
Как бороться с болезнью Бехтерева?
Лечение болезни Бехтерева состоит из немедикаментозных и медикаментозных методов. Стратегия подбирается индивидуально врачом-ревматологом – общих клинических рекомендаций при болезни Бехтерева нет.
Задача лечения болезни Бехтерева – убрать болевой синдром, снять воспаление и замедлить прогрессирование заболевания.
Современные методы при болезни Бехтерева: упражнения, физиотерапия, медикаменты, диета, в крайнем случае – хирургическое вмешательство.

Существует 4 метода лечения болезни Бехтерева.
Хирургическое лечение болезни Бехтерева
Операция при таком диагнозе считается сложной и рискованной, назначается только на поздних стадиях в случаях, когда пациенту грозит инвалидность.
Основные виды хирургического лечения при болезни Бехтерева:
- Эндопротезирование суставов. Протезирование суставов – замена пораженного на имплантат.
- Спондилодез. Фиксирование позвонков, разъединение сросшихся.
- Вертебротомия. Выпрямление деформированного позвоночника.
После операции показаны лечебная гимнастика и физиотерапия.
Физиотерапия
Физиотерапия – вспомогательные методы. Среди них: ультрафиолетовое облучение (обезболивающий и противовоспалительный эффект), УВЧ-терапия на суставы, электрофорез жидкости Парфенова или новокаина.
Дополнительное лечение болезни Бехтерева при средней и низкой ее активности осуществляется с помощью индуктотермии, микроволновой терапии, ультразвука, ультрафонофореза с гидрокортизоном, солевые и сероводородные ванны. Также улучшают состояние массажи, парафинотерапия. В неактивной стадии могут порекомендовать бальнеотерапию. Вышеописанные методы можно комбинировать!
ЛФК при болезни Бехтерева
Лечебная физкультура очень полезна при реабилитации. Комплекс упражнений при болезни Бехтерева включает растяжку, укрепление осанки и мышечного корсета, повышение тонуса мышц, тренировки для улучшения подвижности и восстановления координации. Желательно заниматься физкультурой не менее 1 часа в день.
Варианты ЛФК при болезни Бехтерева:
- Растяжение позвоночника. Наклоны вперед, назад и в бок.
- Скандинавская ходьба и плаванье.
- Занятие йогой или силовые тренировки с малыми весами в тренажерном зале.
- Упражнения с гимнастической палкой.
Внимание! Выполнение ЛФК при болезни Бехтерева не должно сопровождаться сильным дискомфортом. Если он есть, нужно проконсультироваться с врачом.
Медикаментозное лечение болезни Бехтерева
Как таковых специфических лекарств конкретно нет. Клинические рекомендации при болезни Бехтерева чаще всего включают:
- НВПП (нестероидные противовоспалительные препараты). Одни из самых эффективных и безопасных – индометацин (метиндол) и препарат-диклофенак (вольтарен). Они не лечат, а снижают боль и воспаление. Минус – могут провоцировать проблемы ЖКТ (язвы, гастриты). Этого можно избежать приемом гастропротекторов.
- Гормональные препараты.
- Иммунодепресанты. При аутоиммунном характере заболевания.
- Ингибиторы ФНО-альфа и активации В-клеток.
Важную роль в устранении симптомов, лечении при болезни Бехтерева играют хондропротекторы.
Почему хондропротекторы реально помогают?
Хондропротекторы – препараты, которые содержат глюкозамин и/или хондроитин. Это естественные вещества нашего организма. С уменьшением их выработки обменные процессы в суставах нарушаются, затем происходят дегенеративные изменения в хрящевой ткани. Как следствие – больные суставы. Лечение болезни Бехтерева хондропротекторами на ранних этапах поможет затормозить деградацию суставов, ускорить восстановление хряще, снять болевой синдром.
Лечение хондропротекторами может быть эффективно на ранних этапах Болезни Бехтерева.
Профилактика и диета
Особой диеты не существует. Основной принцип – правильное и сбалансированное питание. Медики советуют дополнить рацион большим количеством морепродуктов. Одна из причин – наличие в них глюкозамина и хондроитина. Однако в достаточном объеме получить их из пищи практически невозможно (даже если есть только красную рыбу!).
В этом случае на помощь приходят препараты хондропротекторы. Например, Артракам.
Хондропротектор Артракам рекомендуют для профилактики суставных заболеваний. Даже если Вы в группе риска (имеете предрасположенность, лишний вес, активно занимаетесь спортом или ведет малоподвижный образ жизни), Артракам защитит суставы.
Достоинства Артракам по сравнению с препаратами других групп:
- Натуральный. В составе полностью органические вещества.
- 1 пакетик в сутки. Развести с водой и выпить. Жидкость не имеет вкуса и не пахнет.
- Напрямую воздействует на позвоночный столб и суставы конечностей. Активно применяется при лечении болезни Бехтерева, артрозе, остеохондрозе.
- Эффект долговременный, появляется через 2-3 недели после начала приема, позволяет снизить ежедневную дозу НВПП.
В качестве дополнительных профилактических мер врачи советуют отказаться от вредных привычек (особенно от курения), побольше отдыхать, вести активный образ жизни. Желательно избегать инфекций, при плохом иммунитете принимать иммуномодуляторы.
Перед тем, как лечить болезнь Бехтерева или проводить профилактику, проконсультируйтесь с врачом.
Желаем здоровых и подвижных суставов!
Источник: artracam.com
Болезнь Бехтерева (анкилозирующий спондилит)

Анкилозирующий спондилит — аутоиммунная болезнь, которая поражает позвоночник и другие крупные суставы. Она возникает в молодом возрасте — обычно между 20 и 30 годами.
Это хроническая, склонная к прогрессированию и неизлечимая болезнь. Со временем позвоночник становится жестким, так как теряет гибкость. Однако правильно подобранное лечение помогает затормозить процесс и облегчить симптомы.
Название болезни объясняет все, что происходит с организмом. Анкилозирующий значит жесткий и негибкий, а спондилит — воспаление позвоночника.
В нашей стране анкилозирующий спондилит еще называют болезнью Бехтерева, а за рубежом — Штрюмпелля — Мари. Это дань памяти врачам и ученым, которые впервые описали клиническую картину заболевания.
Факторы риска
Точно неизвестно, что вызывает анкилозирующий спондилит. Но во многих случаях есть связь с определенным вариантом гена. Он называется HLA-B27. При этом не все, у кого есть такой ген, заболевают.
Современные данные говорят нам о том, что женщины и мужчины одинаково часто болеют анкилозирующим спондилитом.
Выше риск развития болезни Бехтерева у людей с такими диагнозами, как болезнь Крона, неспецифический язвенный колит и псориаз. Все они тоже относятся к аутоиммунным болезням, при которых организм атакует сам себя.
Симптомы
Ранние симптомы болезни Бехтерева — боль и скованность в спине и пояснице, которые беспокоят неделями и месяцами.
Симптомы обычно усиливаются по утрам и ночью, в период, когда человек не двигается. Облегчить их можно легко физической активностью или приемом теплой ванны.
Боль и скованность — не единственные жалобы при анкилозирующем спондилите. На ранних стадиях человека могут беспокоить небольшое повышение температуры тела и общая слабость. Двигаться может быть тяжело, возникает желание согнуться, чтобы не чувствовать боль.
У некоторых людей с анкилозирующим спондилитом также наблюдается воспаление других суставов, например коленных. Или вообще их беспокоит увеит — воспаление сосудистой оболочки глаза. Он при этом краснеет, болит и хуже видит.
Диагностика
Анализа, который бы точно помог понять, болеет ли человек анкилозирующим спондилитом, не существует. Однако есть способы заподозрить болезнь.
Прежде всего это осмотр и сбор данных врачом-специалистом. Болезнь Бехтерева лечит ревматолог. Чтобы убедиться в диагнозе, врач может назначить:
- рентгенологическое исследование — чтобы увидеть изменения в позвоночнике и крупных суставах;
- магнитно-резонансную томографию (МРТ) — точнее, чем рентген, поможет разглядеть изменения в позвоночнике;
- анализы крови — благодаря им можно проверить, нет ли у человека гена HLA-B27.
Врач ставит диагноз согласно критериям. Анкилозирующий спондилит можно подтвердить, если на рентгеновском снимке видно воспаление крестцово-подвздошных суставов, плюс у человека есть один из симптомов ниже:
- боль беспокоит не меньше трех месяцев, она ослабевает при физической активности и усиливается в обездвиженным положении;
- движения в области поясницы ограничены — согнуться и разогнуться, наклоняться тяжело;
- движения в грудной клетке ограничены, что не свойственно человеку.
Лечение
Вылечить анкилозирующий спондилит нельзя. Но облегчить симптомы и поставить болезнь на паузу помогут:
- физическая активность — позволит улучшить осанку и подвижность позвоночника, а также облегчит боль. Выбирайте ту активность, что вам по душе, но сильно не нагружайте позвоночник штангами и гантелями;
- физиотерапия — включает в себя физическую активность, но под контролем специалиста — физиотерапевта. Советуют делать упражнения в бассейне, ведь в воде мышцы расслабляются и двигаться проще и не так больно;
- лекарства — выбор велик. Это могут быть обезболивающие вроде ибупрофена для облегчения боли или препараты с кодеином, если боль не убрать таблетками полегче. Если и обезболивающие оказались неэффективны — пробуют гормоны или биологические препараты, которые искусственно имитируют работу живых белков организма. С их помощью можно остановить воспаление и не дать болезни прогрессировать и ухудшать здоровье человека. Все лекарства назначает только врач;
- операция — в тяжелых случаях может потребоваться хирургическое вмешательство для сращения позвоночника.
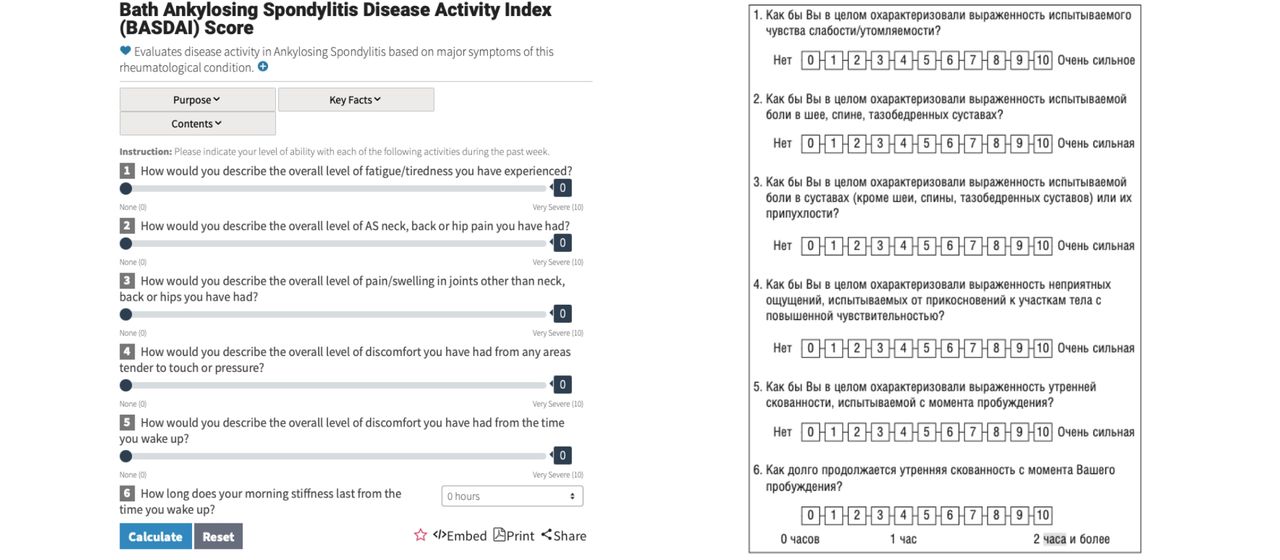
Выбор лечения зависит от того, как именно проявляется болезнь и насколько активно она поражает организм. Чтобы это оценить, врачи пользуются калькуляторами: один из таких называется BASDAI, или Батский индекс активности анкилозирующего спондилита. Он основан на том, как сам пациент воспринимает свою боль, и выглядит вот так.
Некоторые пациенты с болезнью Бехтерева опасаются делать прививки — особенно от ковида. Кажется, что если их иммунная система и так работает неправильно, то прививаться не стоит — вдруг станет хуже. Однако дело обстоит ровно наоборот. Вакцинация необходима людям с анкилозирующим спондилитом — она снижает их риски тяжело заболеть инфекциями.
Прогноз
У каждого пациента болезнь развивается по-своему. Кому-то везет больше — заболевание удается остановить и поддерживать хорошее качество жизни легко.
А у кого-то болезнь плохо поддается лечению. Или же возникают осложнения, которые могут ограничить возможности человека. Иногда они лишают его способности трудиться и жить без помощи других.
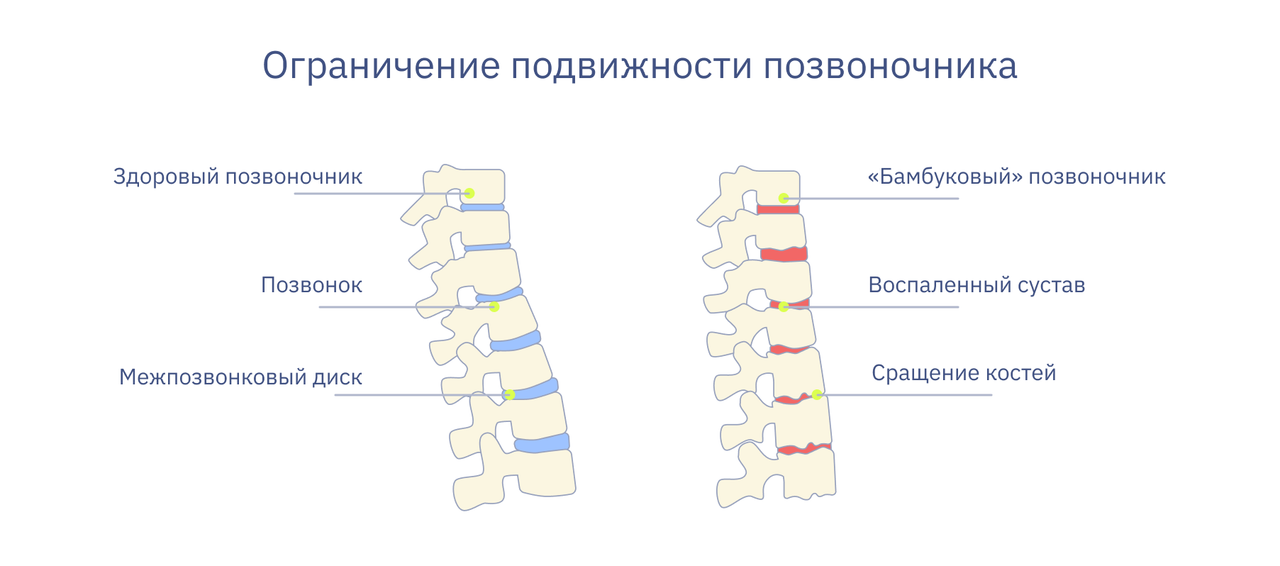
- сращение позвонков, или анкилоз;
- искривление позвоночника вперед, или кифоз;
- остеопороз — разрушение костной ткани в организме, из-за чего кости становятся ломкими;
- воспаление глаз и повышение чувствительности к свету;
- болезни сердца;
- ухудшение дыхания из-за боли в груди;
- синдром конского хвоста — редкое осложнение, при котором нервы в нижней части позвоночника сдавливаются и провоцируют сильную боль.
Как поддерживать состояние
Облегчить воспаление и боль помогает здоровый образ жизни. Врачи советуют придерживаться таких рекомендаций:
- Питайтесь сбалансированно и полноценно — продукты с трансжирами и добавленным сахаром могут провоцировать воспаление, поэтому выбирайте питание без них. Бороться с воспалением помогает средиземноморская диета.
В выпуске нашего подкаста «Без шапки» ревматолог Кира Зоткина рассказала, как правильно питаться в рамках средиземноморской диеты:
«Средиземноморский правильнее назвать даже типом питания, а не диетой. Он включает в себя много продуктов, поэтому выбирать в пищу только морепродукты или есть пиццу необязательно. Смысл в том, чтобы есть сезонные продукты, добавлять в рацион побольше овощей и фруктов, есть рыбу и урезать количество красного мяса. Подобрать пищу в рамках средиземноморского типа питания можно на любой бюджет».
- Поддерживайте стабильный вес в рамках нормы — избыточный вес и ожирение дают дополнительную нагрузку на суставы и кости.
- Ограничьте употребление алкоголя — частое употребление алкогольных напитков в больших количествах увеличивает риск остеопороза.
- Бросьте курить — курение ускоряет повреждение позвоночника и усиливает боль.
Когда обратиться к врачу
Обратитесь к терапевту, если вас беспокоит постоянная боль в спине или пояснице, которая возникает постепенно, усиливается с утра или будит во время сна. Он перенаправит вас к ревматологу в случае подозрения на анкилозирующий спондилит.
Источник: cuprum.media
Питание при болезни Бехтерева
Болезнь Бехтерева — это патология опорно-двигательного аппарата, которую невозможно вылечить полностью. Как правило, пациенты с таким диагнозом вынуждены всю жизнь принимать медикаменты и следить, чтобы в их рационе не было вредной пищи. Без диеты не обойтись, так как она позволяет не только снизить эффективность неприятных симптомов, но и добиться устойчивой ремиссии.

Питание при болезни Бехтерева
Основные особенности болезни Бехтерева
Патология имеет и другое название — анкилозирующий спондилоартрит. Она может развиваться у представителей обоих полов, но, согласно статистике, мужчины страдают от неё в пять раз чаще. Болезнь Бехтерева — хроническое заболевание ревматоидного типа. При нём поражаются все суставные ткани, но больше всего страдает позвоночник. Мелкие части срастаются между собой, хрящи, залегающие в местах сочленений, окостеневают. После этого постепенно нарушается прежняя подвижность, а человек начинает испытывать характерные симптомы болезни, в число которых входят:
- нарушение осанки;
- наклон тела вперёд;
- боли в спине;
- скованность крестцового отдела;
- затруднение дыхания;
- нарушение сна.
Интенсивность симптомов варьирует в зависимости от стадии и формы болезни. Так, пациенты с поражением всех крупных суставов на последних стадиях патологии жалуются на нестерпимые боли и утрату двигательной активности.
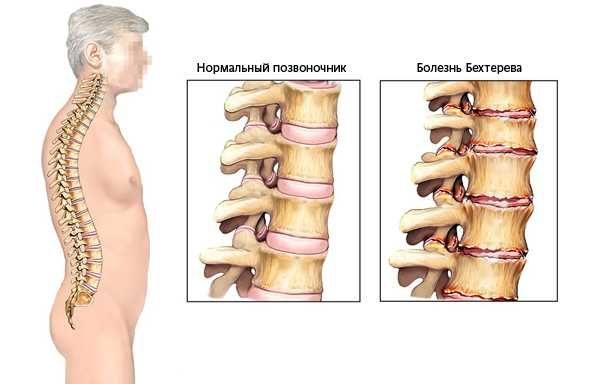
Состояние позвоночника при болезни Бехтерева
Заподозрить болезнь Бехтерева можно по интенсивности нарастания болевых ощущений. На ранних стадиях дискомфорт возможен после длительного пребывания в одной позе, например после сна. Это нередко провоцирует бессонницу. Позже боли начинают проявляться и днём, усиливаясь при глубоких вдохах, кашле, чихании.
Основные причины болезни Бехтерева
Патология развивается на фоне иммунных нарушений. Собственные лейкоциты, которые в норме защищают тело от чужеродных агентов, начинают воспринимать хрящевые ткани как субстанцию, поступающую извне. Постепенно она отторгается и уничтожается. Хрящи становятся хрупкими и тонкими, а кости начинают более плотно прилегать друг к другу. Это и провоцирует искривление позвоночника и боли.
Если вы хотите более подробно узнать, как лечить болезнь Бехтерева у женщин, а также рассмотреть симптомы альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Медики называют три основные причины, которые могут спровоцировать развитие болезни Бехтерева.
- Наследственность. Считается, что патология может иметь генетическую предрасположенность. Риски заболеть выше, если у одного из родителей диагностировано это состояние. За развитие болезни отвечает особый ген HLA В27, который у здоровых людей практически не встречается.
- Нарушения иммунной системы. Чем выше концентрация иммуноглобулинов в крови человека, тем выше риски, что лейкоциты будут отторгать собственные хрящевые ткани.
- Заболевания инфекционной природы. Врачи предполагают, что связь между такими патологиями и болезнью Бехтерева существует. Согласно статистике, суставы чаще поражаются у лиц, перенёсших инфекционные заболевания мочеполовой сферы.
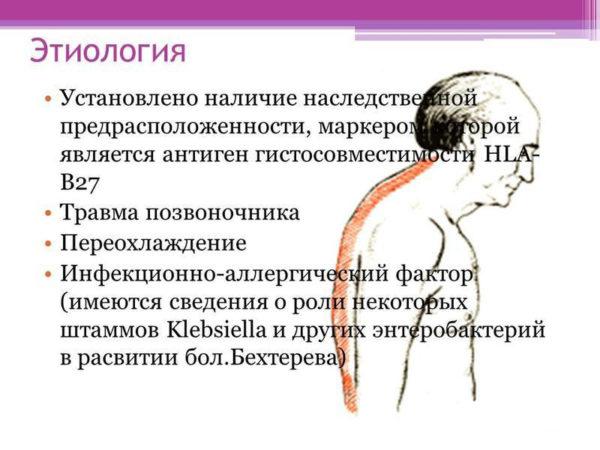
Этиология болезни Бехтерева
Признаки болезни чаще всего проявляются в возрасте от 15 до 40 лет, но иногда врачи диагностируют патологию уже в детстве. Чем раньше она будет выявлена, тем выше шансы на успех поддерживающего лечения.
Правила терапии при болезни Бехтерева
Утверждённый диагноз предполагает пожизненное лечение с целью приостановить разрушение хрящевых тканей и сохранить подвижность суставов. Достигается положительный эффект лишь при комплексном подходе, который включает:
- медикаментозное лечение;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- диету.
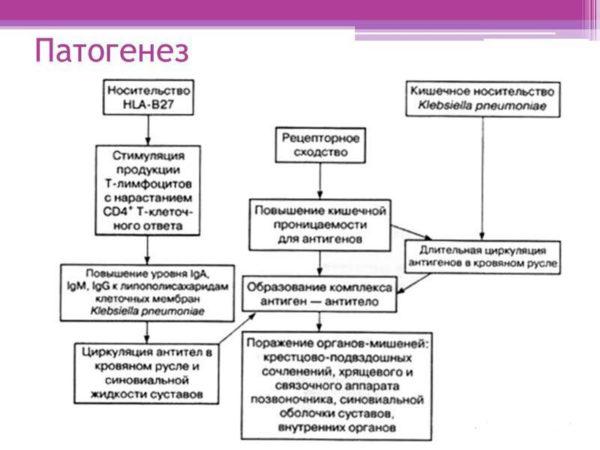
Патогенез заболевания
Все элементы схемы лечения одинаково важны, поэтому отказываться от них нельзя. Только при их удачном сочетании медикам удаётся остановить стремительные темпы прогрессирования патологии и избавить пациента от мучительных болей и прочих неприятных симптомов.
При диагностированной болезни Бехтерева не обойтись без лекарственных препаратов. Медикаменты могут решать сразу несколько задач. Более подробно они рассмотрены в таблице.
Источник: paracels66.ru
